Ультразвуковая диагностика абсцесса предстательной железы
Москва, Россия.
Рубрика: Эхография в урологии

УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Введение
Абсцесс предстательной железы встречается у 5% больных простатитом [4]. Заболевание обычно возникает после трансуретральных инструментальных вмешательств и является исходом неадекватно леченного острого простатита [1-4]. При поздней диагностике абсцесса предстательной железы прогноз неблагоприятен. Течение заболевания может осложниться сепсисом, а также распространением гноя в клетчаточные пространства малого таза, мошонку, на переднюю брюшную стенку, промежность и даже в брюшную полость с развитием перитонита [7, 9]. Летальность при абсцессе предстательной железы варьирует от 3 до 16% [4,5].
Диагностика абсцесса предстательной железы до недавнего времени базировалась исключительно на клинических проявлениях и данных пальцевого ректального исследования, и представляла значительные трудности, обусловленные рядом причин. Во-первых, боль в промежности и прямой кишке, дизурия и лихорадка не являются патогномоничными симптомами абсцесса предстательной железы [5]. Они могут встречаться при различных как урологических, так и проктологических заболеваниях. Во-вторых, широкое применение антибактериальных средств привело к появлению клинически стертых форм заболевания, которые не всегда вовремя распознаются [6,7]. В-третьих, абсцесс предстательной железы может протекать под "масками" острого простатита, пиелонефрита и эпидидимита, причем возможно сочетание этих заболеваний [3, 6]. В-четвертых, при формирующемся абсцессе предстательной железы показания к пальцевому ректальному исследованию ограничены из-за резкой болезненности и опасности возникновения бактериотоксического шока [3, 8]. Поэтому в настоящее время в диагностике абсцесса предстательной железы существенная роль принадлежит лучевым методам: ультразвуковому, рентгеновской компьютерной томографии и магнитно-резонансной томографии [4,10,12]. Ведущим из них является ультразвуковой метод [10, 12]. Для диагностики абсцесса предстательной железы применяют наружное и трансректальное ультразвуковое исследование (УЗИ). Наружное (трансабдоминальное и трансперинеальное) УЗИ ввиду недостаточной разрешающей способности используется главным образом для предварительной диагностики (скрининга) заболевания. Трансректальное УЗИ (ТРУЗИ) является основным и, как свидетельствуют многочисленные публикации, по диагностической ценности не уступает рентгеновской компьютерной томографии и даже магнитно-резонансной томографии. Оно позволяет не только уточнить диагноз, но и осуществить малоинвазивное лечение абсцесса предстательной железы [1, 4-6, 8,12]. Сравнительная оценка диагностических методов при абсцессе предстательной железы (по R. Bachor и соавт. [5] с дополнениями) приведена в таблице.
| Клинико-физикальный метод | Неспецифичен, малоинформативен |
|---|---|
| Оперативный метод | Инвазивен, малоинформативен |
| Рентгеновская компьютерная томография | Метод эффективен, но уступает ТРУЗИ и магнитно-резонансной томографии по разрешающей способности и контрастности изображения; связан с применением ионизирующей радиации и контрастных средств; небезопасен (аллергический шок, острая почечная почечная недостаточность); противопоказан при непереносимости йодистых препаратов и хронической почечной недостаточности; по сравнению с ТРУЗИ - дорогой и менее доступный метод в условиях урологического отделения |
| Магнитно-резонансная томография | Метод высокоэффективен (по разрешающей способности и контрастности изображения превосходит рентгеновскую компьютерную томографию и незначительно ТРУЗИ); отсутствие ионизирующего характера излучения; мультиплановость (трехмерный масштаб) изображения; по сравнению с рентгеновской компьютерной томографией и особенно ТРУЗИ - более дорогой и менее доступный метод в условиях урологического отделения |
| ТРУЗИ (В-режим) | Метод высокоэффективен (по разрешающей способности не уступает магнитно-резонансной томографии и превосходит рентгеновскую компьютерную томографию); неионизирующий характер излучения; не требует использования контрастных средств; полностью безопасен; возможность повторного применения и мониторинга в ходе лечения; обеспечивает возможность малоинвазивного лечения с целенаправленной пункцией очага поражения под непрерывным визуальным контролем; по сравнению с рентгеновской компьютерной томографией и магнитно-резонансной томографией - менее дорогой и более доступный в условиях урологического отделения |
В настоящей работе мы попытались оценить возможности ТРУЗИ в диагностике абсцесса предстательной железы и выявить характерные эхографические признаки заболевания, исходя из нашего опыта.
Материалы и методы
За последние 5 лет в клинике находилось на лечении 18 пациентов в возрасте от 48 до 74 (средний - 56,5) лет с абсцессом предстательной железы, возникшим после различных трансуретральных инструментальных манипуляций и операций на предстательную железу и мочевой пузырь. Стандартное обследование пациентов с подозрением на абсцесс предстательной железы включало пальцевое ректальное исследование предстательной железы, общеклинические лабораторные методы, посев мочи с определением чувствительности к антибиотикам, УЗИ мочеполовой системы. Основным методом диагностики являлось ТРУЗИ, которое выполнялось с использованием бипланового ректального датчика 5-7,5 МГц на аппарате Sonoline-400 (Siemens, Германия). Производились как поперечные, так и продольные эхотомограммы предстательной железы. ТРУЗИ позволяло распознать абсцесс, уточнить размеры гнойной полости и взаимоотношение с мочевым пузырем и семенными пузырьками; определить стадию развития абсцесса. Кроме того, под визуальным ТРУЗИ-контролем выполнялись промежностная чрескожная пункция и дренирование сформировавшегося абсцесса. После пункции при помощи ТРУЗИ осуществлялся мониторинг предстательной железы с целью оценки эффективности проводимого лечения.
Результаты исследования
В наших наблюдениях абсцесс предстательной железы развивался на 7-14-е (в среднем 10-е) сутки после инструментального вмешательства. Клиническая картина абсцесса предстательной железы была неспецифична. Она включала боль в промежности и прямой кишке, дизурию и симптомы воспалительной интоксикации с гипертермией до 38-39 °С. При пальцевом ректальном исследовании выявлялись увеличение и болезненность предстательной железы, дополнительно у 5 (27,8%) пациентов обнаружен симптом флюктуации. В анализах крови отмечались лейкоцитоз со сдвигом формулы влево и увеличение СОЭ. Они были выражены лишь в начале заболевания. Течение заболевания осложнилось острой задержкой мочеиспускания у 4 (22,2%) пациентов. Абсцесс предстательной железы выявлен при ТРУЗИ и верифицирован при промежностной пункции во всех случаях. Гнойник локализовался в периферической зоне предстательной железы у 14 (77,8%) больных и в центральной - у 4 (22,2%), причем одиночная локализация наблюдалась у 12 (66,7%) пациентов и множественная - у 6 (33,3%).
Эхографически формирование абсцесса предстательной железы включало две последовательные стадии - инфильтративную и гнойно-деструктивную. В инфильтративной стадии на фоне увеличения и отека предстательной железы абсцесс визуализировался как гипоэхогенный гомогенный очаг овальной или округлой формы диаметром от 0,5 до 1,5 см (в среднем 0,8 см) с нечеткими контурами и отсутствием реакции окружающих тканей предстательной железы (рис. 1). Выявлению фокусов инфильтрации помогало сопоставление их с эхогенностью неизмененных участков предстательной железы и парапростатической клетчатки. Клинические проявления заболевания в этой стадии были наиболее выражены.
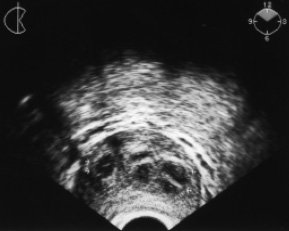
Рис. 1. ТРУЗИ больного Т., 54 года. Абсцесс предстательной железы после трансуретральной резекции предстательной железы по поводу доброкачественной гиперплазии (начало заболевания). Жалобы на боль в промежности, учащенное болезненное мочеиспускание с резью. Гипертермия в течение 2 сут до 39°С с ознобом. В крови лейкоцитоз до 14x109; СОЭ 45 мм/ч. При пальцевом ректальном исследовании предстательная железа увеличена и резко болезненна, флюктуации нет. На поперечной эхограмме в обеих долях предстательной железы - формирующиеся абсцессы (указаны стрелками). Инфильтративная стадия заболевания.
В гнойно-деструктивной стадии в структуре воспалительного фокуса появлялись анэхогенные полости, отражающие альтеративную фазу воспаления и придающие очагу деструкции гетерогенный характер. Следует подчеркнуть, что именно гетерогенность очага деструкции, меняющаяся при ежедневном УЗ мониторинге предстательной железы, являлась отличительным признаком формирующегося абсцесса. По мере завершения гнойно-деструктивного процесса эхоструктура гнойника становилась гомогенной. Размеры и отек предстательной железы медленно уменьшались. Окончательно сформировавшийся абсцесс характеризовался как анэхогенное гомогенное образование с четким, как бы "обрубленным" гиперэхогенным краем (рис. 2). Лишь у 5 (27,8%) пациентов с клостридиальной и колиформной инфекцией в полости сформировавшегося гнойника визуализировались мелкие гиперэхогенные включения, расцененные нами как пузырьки газа и детрит. Перифокальная реакция при сформировавшемся абсцессе была выражена и вместе с гиперэхогенным краем, нередко кальцифицированным, составляла так называемую пиогенную капсулу абсцесса (рис. 3). Образование пиогенной капсулы способствовало отграничению гнойника и уменьшению резорбции в кровь продуктов гнойного воспаления. В связи с этим в указанной стадии заболевания отмечалось значительное улучшение клинического состояния пациента: симптомы воспалительной интоксикации не были выражены и создавалась иллюзия выздоровления. Продолжительность каждой стадии составляла 3-9 (в среднем 5) дней и зависела от ряда факторов: патогенности микрофлоры, иммунореактивности пациента, адекватности антибактериального лечения и др.
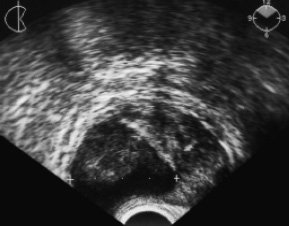
Рис. 2. ТРУЗИ больного А., 75 лет. Абсцесс предстательной железы после цистоскопии, инсулинозависимый сахарный диабет. Жалуется на боль в паху, болезненое учащенное мочеиспускание, недержание мочи. 10-е сутки заболевания. Температура 37,5 °С. В крови лейкоцитоз до 9x109; СОЭ 53 мм/ч. При пальцевом ректальном исследовании предстательная железа увеличена, умеренно болезненная, в правой доле - очаг флюктуации. На поперечной эхограмме в правой доле предстательной железы - крупный формирующийся абсцесс с детритом (указан маркерами). Гнойно-деструктивная стадия заболевания.
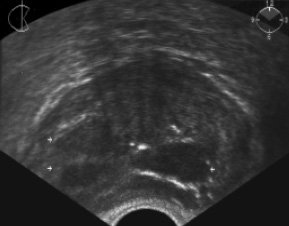
Рис. 3. ТРУЗИ больного Б., 50 лет. Абсцесс предстательной железы после катетеризации мочевого пузыря - 2 нед от начала заболевания. Состояние удовлетворительное. Температура 37,2 °C. Моча из мочевого пузыря отводится при помощи цистостомы. В крови лейкоцитоза нет, СОЭ 23 мм/ч. При ректальном пальцевом исследовании предстательная железа незначительно увеличена и болезненная, в левой доле - очаг флюктуации. На поперечной эхограмме - множественные абсцессы предстательной железы (указаны стрелками). В правой доле - два формирующихся абсцесса (инфильтративная стадия). В левой доле - сформировавшийся абсцесс с гиперэхогенной пиогенной капсулой (гнойно-деструктивная стадия).
Обсуждение
В наших наблюдениях своевременная диагностика абсцесса предстательной железы была затруднена, и это полностью согласуется с данными литературы [5-8]. Среди 18 пациентов с абсцессом предстательной железы инфильтративная стадия наблюдалась у 6 (33,3%), гнойно-деструктивная - у 12 (66,7%). Только у 3 (50%) из 6 пациентов с инфильтративной стадией удалось клинически заподозрить абсцесс предстательной железы, который в дальнейшем был подтвержден при ТРУЗИ. Все пациенты с гнойно-деструктивной стадией заболевания поступили в стационар уже со сформировавшимся абсцессом предстательной железы. В связи с этим мы, как и K.C. Davidson с соавт. [8], при "необъяснимой" лихорадке и (или) дизурии рекомендуем наряду с пальцевым ректальным исследованием выполнять ТРУЗИ с целью обнаружения абсцесса предстательной железы. Это относится и к пациентам с острым простатитом, острым эпидидимитом и острым пиелонефритом, у которых антибактериальное лечение в течение первых 2 сут оказывается неэф-фективным. Считаем, что данная рекомендация в конечном итоге улучшит исход заболевания: уменьшит количество пациентов с необратимой (гнойно-деструктивной) стадией, требующей оперативного лечения.
Эхосемиотика абсцесса предстательной железы впервые описана J. Gammelgaard и H.H. Holm в 1980 г. [4,10]. Авторами указаны следующие УЗ признаки заболевания: увеличение предстательной железы; нарушение зональной анатомии предстательной железы, что особенно четко выявляется при ТРУЗИ; наличие ан(гипо)эхогенного очага деструкции с окаймляющим гиперэхогенным краем [10]. Исходя из нашего опыта, считаем необходимым при описании эхографической картины абсцесса предстательной железы указывать стадии развития заболевания. Такое подразделение, на наш взгляд, способствует не только более полному отражению патоморфологических изменений, происходящих в очаге воспаления, но и определяет выбор адекватной лечебной тактики; что несомненно важно с клинической точки зрения. Как показали наши исследования, инфильтративная стадия абсцесса предстательной железы является обратимой и требует консервативного лечения. При адекватной терапии полная регрессия как клинических, так и ультразвуковых признаков заболевания наблюдалась нами у 3 (50%) из 6 пациентов с инфильтративной стадией в сроки от 7 до 15 (в среднем 9) дней от начала лечения. Гнойно-деструктивная стадия является необратимой и требует только хирургического вмешательства, в частности, тонкоигольной пункции и дренирования гнойника под ТРУЗ-наведением (рис. 4).
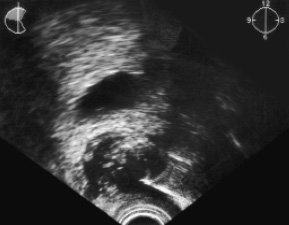
Рис. 4. ТРУЗИ, продольная эхограмма предстательной железы. Трансперинеальная чрескожная тонкоигольная пункция абсцесса предстательной железы под ТРУЗ-наведением. В просвете гнойника - кончик иглы (нерезко выражен артефакт "хвост кометы").
Дифференциальная диагностика абсцесса предстательной железы проводится прежде всего с такими очаговыми поражениями предстательной железы, как кисты и рак предстательной железы [2-4,11,12]. Возможно сочетание этих заболеванией с абсцессом предстательной железы [3, 12]. Сформировавшийся абсцесс эхографически может обнаруживать сходство с простыми кистами предстательной железы. Простые кисты предстательной железы разделяются на врожденные и приобретенные.
Врожденные кисты встречаются крайне редко (примерно в 8,5% случаев всех кист предстательной железы) и чаще всего являются кистами предстательной маточки и кистами мюллерова протока [11]. Диагноз устанавливается на основании типичной локализации и характерной эхографической картины при ТРУЗИ. Диаметр врожденных кист варьируют от 0,5 до 1,5-2,5 см. Они характеризуются одиночным центральным расположением в предстательной железе. На поперечных сканах имеют округлую форму, на продольных - грушевидную или каплевидную с вершиной, обращенной к семенному бугорку (рис. 5). Контур кисты тонкий (в отличие от толстой пиогенной капсулы при абсцессе). Содержимое кист, так же как и при сформировавшемся абсцессе, гомогенное; акустические эффекты в виде "латеральных теней" и усиления "дистального эха" выражено хорошо. Камни и мелкие конкременты кисты мюллерового протока хорошо видны при ТРУЗИ. Конкременты могут вызвать кровотечение в полость кисты, что приводит к повышению эхогенности содержимого кисты. Важно отметить, что кисты предстательной маточки и мюллерова протока не связаны с задней уретрой, а контур кист не выходит за основание предстательной железы [11].
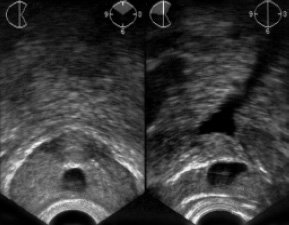
Рис. 5. ТРУЗИ больного К., 40 лет. Врожденная киста предстательной железы. Жалоб нет. Состояние удовлетворительное. На поперечной и продольной эхограммах - типичная картина кисты предстательной маточки.
Приобретенные кисты встречаются значительно чаще (в 91,5% случаев всех кист предстательной железы) и наблюдаются в основном у пациентов с доброкачественной гиперплазией предстательной железы и хроническим простатитом [11]. Они множественные и придают предстательной железе ячеистую структуру, иногда, напоминающую "пчелиные соты". Диаметр кист при хроническом простатите варьирует от 0,2 до 0,5 см и доброкачественная гиперплазия предстательной железы - от 0,6 до 1,5 см. Акустические характеристики приобретенных кист аналогичны описанным выше. Отличить кисты от абсцесса помогают анамнез (наличие трансуретральных инструментальных вмешательств более характерно для абсцесса предстательной железы), отсутствие клинических признаков гнойно-воспалительной интоксикации (за исключением случаев нагноения кисты) и, главное, динамики эхографической картины при УЗ мониторинге предстательной железы. В диагностически сложных случаях показана тонкоигольная пункция кисты с биопсией предстательной железы [11]. Биопсия предстательной железы в таких ситуациях обязательна, так как позволяет не только надежно верифицировать диагноз, но и, главным образом, исключить редко встречающийся кистозный вариант рака предстательной железы. Содержимое кист предстательной маточки и мюллерова протока, полученное при аспирации, соломенного цвета; в нем отсутствуют сперматозоиды. Значительно реже, на стадии инфильтрации абсцесс предстательной железы может симулировать гипоэхогенные очаги, наблюдающиеся при раке предстательной железы [4, 5, 12]. Известно, что на ранних стадиях рак предстательной железы в 75% случаев представлен гипоэхогенными фокусами около 1 см в диаметре, которые в 80% cлучаев располагаются в периферической зоне предстательной железы на глубине 0,3-0,4 см от капсулы [1, 8, 12] (рис. 6). Трудности диагностики возникают у пациентов со стертым клиническим течением абсцесса. В подобных случаях целесообразно осуществлять ежедневный УЗ мониторинг предстательной железы.
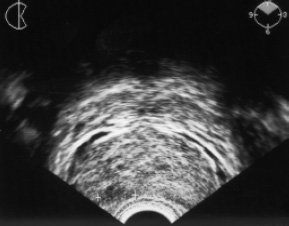
Рис. 6. ТРУЗИ больного П., 56 лет. Внутрижелезистая стадия рака предстательной железы (T2NxMo). Жалоб нет. Состояние удовлетворительное. При пальцевом ректальном исследовании в правой доле предстательной железы - узел "хрящевидной" плотности. На поперечной эхограмме предстательной железы в правой доле - подкапсульный гипоэхогенный раковый очаг 1 см в диаметре (указан маркерами).
В отличие от "застывшей" УЗ картины при раке при абсцессе удается выявить отчетливую динамику воспалительного процесса. При этом возможны два вида УЗ изображений. В первом случае при отсутствии антибактериального лечения или его неэффективности удается отметить нарастание гетерогенности очага деструкции с образованием полости с жидкостным (гнойным) содержимым, отграниченной гиперэхогенной капсулой. Во втором случае при адекватном лечении наблюдается абортивное течение формирующегося абсцесса предстательной железы: регрессия размеров очага разрежения предстательной железы вплоть до полного исчезновения его с восстановлением нормальной эхоструктуры железы. В диагностически спорных ситуациях наиболее эффективно применение пункционной биопсии очага поражения под ТРУЗ-контролем; при получении гноя показано дренирование гнойника.
В редких случаях эхографическая картина расширения простатического отдела задней уретры в виде так называемого "предпузыря" (после аденомэктомии предстательной железы) или "ТУР дефекта" (после трансуретральной резекции предстательной железы) может симулировать сформирвавшийся абсцесс предстательной железы (рис. 7). При них, как и при абсцессе, на поперечных сонограммах в центральных отделах предстательной железы обнаруживается гомогенная анэхогенная полость неправильной формы с четкими стенками. Последние могут быть утолщены и уплотнены (вследствие парауретрального фиброза), изредка кальцинированы. Однако, как правило, во всех случаях при продольном сканировании можно выявить сообщение полости "предпузыря" или "ТУР дефекта" с мочевым пузырем. Последнее особенно четко выявляется во время ТРУЗИ при повышении внутрипузырного давления: при переполнении мочевого пузыря, пробе Вальсальвы или мочеиспускании. Облегчает диагностику указание в анамнезе на аденомэктомию или трансуретральную резекцию предстательной железы по поводу доброкачественной гиперплазии, а также отсутстствие клинических признаков гнойно-воспалительной интоксикации, характерных для абсцесса предстательной железы.
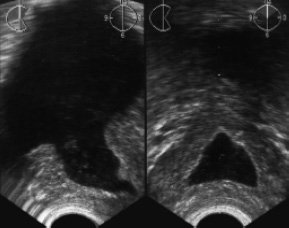
Рис. 7. ТРУЗИ больного И., 65 лет. 1,5 года назад выполнена чреспузырная аденомэктомия предстательной железы по поводу доброкачественной гиперплазии. На поперечной и продольной эхограммах в центре предстательной железы - полость "предпузыря", сообщающаяся с мочевым пузырем.
Вывод
ТРУЗИ является основным методом диагностики абсцесса предстательной железы. Оно позволяет не только надежно распознать абсцесс, но и осуществить малоинвазивное лечение заболевания - пункцию и дренирование гнойника. Эхографическая картина абсцесса предстательной железы типична. Ее отличает быстрая динамика эхоструктуры формирующегося абсцесса. Заболевание состоит из двух последовательных стадий развития -инфильтративной и гнойно-деструктивной, каждая из которых требует различного лечебного подхода.
Литература
- Игнашин Н.С., Мартов А.Г., Морозов А.В., Перельман В.М., Теодорович О.В. Диапевтика в урологии (чрескожная инструментальная). - М. - 1993. - С. 182-185.
- Руководство по урологии - М.: 1998. - Т. 2 - С. 396-397, 399-400.
- Тиктинский О.Л., Новиков И.Ф., Михайличенко В.В. Заболевания половых органов у мужчин. - М. - 1985. - С. 57-60.
- Angwafo F.F., Sosso A.M., Muna W.F., Edzoa T., Juino A.G. Prostatic abscesses in SubSaharan Africa: a Hospital-Based Experience from Cameroon // Europ. Urol. - 1996.- Vol. 30. - P. 28-33.
- Bachor R., Gottfried H.W., Hautmann R. Minimal invasive therapy of prostatic abscess by transrectal ultrasound-guided perineal drainage // Europ. Urol. - 1995. - Vol. 28. - P. 320324.
- Brawer M.K., Stamey T.A. Prostatic abscess owing to anaerobic bacteria // J. Urol. - 1987. - Vol. 138. - P.1254-1255.
- Dajani A.M., Flynn J.D. Prostatic abscess // Br. J. Urol.-1968. - Vol. 40. - P. 736-739.
- Davidson K.C., Garlow W.B., Brewer J. Computerized tomography of prostatic and periurethral abscesses: 3 case reports // J. Urol. - 1986. - Vol. 135. - P. 1257-1258.
- Jacobsen J.D., Kvist E. Prostatic abscess // Scand. J. Urol. Nephrol. - 1993. - Vol. 27. - P. 281-284.
- Gammelgaard J., Holm H.H. Transurethral and transrectal ultrasonic scanning in urology // J. Urol. - 1980. - Vol. 124. - P. 863-868.
- Ли Шен-Ли, Ли Руи-Жен, Лиу Мин-Ху и др. Ультразвуковые признаки кист предстательной железы и перипростатических кист при исследовании трансректальным ультразвуковым датчиком высокого разрешения // SonoAce International. - 1998. Вып. 2. - С. 27-33.
- Sugao H., Takiuchi H., Sakurai T. Transrectal longitudinal ultrasonography of prostatic abscess // J. Urol. - 1986. - Vol. 136. P. 1316-1317.

УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Публикации по теме
- Эндолюминальная ультрасонография верхних мочевых путей и уретры - Аляев Ю.Г.
- Гигантская опухоль почки и камень противоположного мочеточника - Аляев Ю.Г.
- Ультразвуковая диагностика абсцесса предстательной железы - А.Максимов
- Дифференциальная ультразвуковая диагностика жидкостных объемных образований органов мошонки - Анисимов А.В.
- Значение ультрасонографии в выявлении патологии почек у перенесших геморрагическую лихорадку с почечным синдромом - Сиротин Б.З.
