Трансректальная ультразвуковая диагностика местного рецидива рака предстательной железы после радикальной простатэктомии
Рубрика: Эхография в урологии

УЗ сканер Samsung HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Введение
Рак предстательной железы является одной из наиболее распространенных форм злокачественных новообразований [1]. В структуре онкологических заболеваний у мужчин рак предстательной железы занимает третье место после рака легких и желудка. В последние годы отмечается быстрый рост заболеваемости рака предстательной железы, достигающий в среднем 3% за год [2]. Смертность от рака предстательной железы, как и заболеваемость, связана с возрастом. Диагностика рака предстательной железы на ранних стадиях процесса имеет определенные трудности, так как при небольших поражениях предстательной железы, когда объем опухоли не превышает 1 см³ и она не обладает инфильтрирующим ростом, редко наблюдаются выраженные клинические проявления заболевания и отсутствуют симптомы интоксикации. Из-за отсутствия специфичных симптомов злокачественные опухоли простаты часто распознаются на стадии генерализации процесса, и от 60 до 80% пациентов c раком предстательной железы при первичном обращении уже имеют отдаленные метастазы [3]. В то же время по результатам аутопсий обнаруживается значительное количество клинически не диагностированных очагов злокачественного перерождения предстательной железы, которые выявляются у 15-30% мужчин старше 50 лет и у 80% мужчин в возрасте старше 80 лет [4]. В последнее время большое внимание обращают на изучение роли ангиогенеза в развитии и прогрессировании рака предстательной железы. Как правило, плотность сосудов значительно больше в предстательной железе, пораженной раком. Адекватное кровоснабжение является необходимым для обеспечения растущей опухоли питательными веществами [5].
Благодаря прогрессу в области оперативной урологии и появлению реальных шансов на проведение радикального хирургического лечения диагностика рака предстательной железы в доклинической стадии на современном этапе приобрела особую актуальность. Радикальная простатэктомия выполняется в тех случаях, когда ожидаемая продолжительность жизни пациента составляет не менее 10 лет. Это обусловлено тем, что радикальная простатэктомия связана с возможностью достаточно серьезных осложнений как в раннем послеоперационном периоде (большая кровопотеря ввиду высокой травматичности операции), так и в отдаленные сроки (стриктуры везикуло-уретрального анастомоза, нарушение мочеиспускания, импотенция) [6]. В связи с этим радикальная простатэктомия, как правило, используется только при раке предстательной железы в стадиях T1NOM0, T2N0M0, реже T3N0M0, в возрасте до 70 лет и при простатическом сывороточном антигене (ПСА) менее 20 нг/мл.
Как один из основных радикальных методов лечения, простатэктомия при адекватном выполнении обеспечивает наиболее высокую продолжительность жизни: 10-летняя выживаемость составляет от 75 до 94%, 15-летняя - 60-70% [7]. Отдаленные результаты операции зависят от точности дооперационного стадирования. И в то же время острой проблемой остается занижение во время клинического обследования реальной степени распространения опухолевого процесса. Например, при резекции по краю опухоли, позитивные хирургические края после радикальной простатэктомии отмечаются у 15-40% пациентов с локализованным раком предстательной железы, включая не пальпируемые опухоли [8]. Окончательный ответ о степени распространения опухоли дает послеоперационное гистологическое исследование удаленного препарата. По данным разных авторов, ранние рецидивы заболевания после радикальной простатэктомии возникают крайне редко и могут появляться не ранее чем через 36-39 мес [9]. Однако при сумме Глисона больше 8, в случаях капсулярной перфорации, наличии позитивного хирургического края, при инвазии опухоли в семенные пузырьки или в шейку мочевого пузыря возможно рецидивирование опухоли и в более ранние сроки. Необходимо отметить, что наибольший риск развития рецидива заболевания через 3 года после радикальной простатэктомии наблюдается у пациентов с высоким отношением числа морфологически позитивных биопсий к общему числу биопсий [10].
Практически важной проблемой онкоурологии остается выявление ранних рецидивов рака предстательной железы после произведенных операций радикальной простатэктомии, так как результаты дальнейшего лечения и продолжительность жизни во всех случаях зависят от своевременной диагностики возможного местного рецидива опухоли. В настоящее время она осуществляется главным образом при помощи пальцевого исследования и на основе определения уровня простатического сывороточного антигена. Общепризнанным фактом является диагностическая ценность повышения простатического сывороточного антигена после радикальной простатэктомии как индикатора наличия продолженного роста. Однако из этого не следует, является ли причиной повышения местный продолженный рост или это проявление метастатического поражения. Согласно международным правилам, контрольные исследования простатического сывороточного антигена рекомендуется проводить 1 раз в 3 мес. в течение первого года после радикальной простатэктомии и далее не реже 1 раза в 6 мес. Поскольку известно, что простатический сывороточный антиген все же не является специфически-опухолевым маркером, ряд клиницистов предпочитает сочетать определение простатического сывороточного антигена с трансректальным ультразвуковым исследованием (ТРУЗИ) ложа предстательной железы. После выполнения пункционной биопсии из подозрительного участка и подтверждения рецидива заболевания пациенту, как правило, проводят комплексное лучевое и химиотерапевтическое лечение или гормонотерапию.
В целях диагностики рака предстательной железы и ранних рецидивов после радикальной простатэктомии используют новейшие лучевые технологии, такие как спиральная компьютерная томография (СКТ), магнитно-резонансная томография (МРТ) и позитронно-эмиссионная томография (ПЭТ), обладающие высокой диагностической эффективностью, особенно в случаях с применением контрастных веществ.
Однако использование ТРУЗИ в целях диагностики рака предстательной железы и выявлении ранних рецидивов после радикальной простатэктомии выгодно отличает его от других лучевых методов исследования простотой выполнения, возможностью многократного повторения и необременительностью для пациента, что обеспечивают ему приоритет среди других методов визуализации [11].
На современном этапе с внедрением в клиническую практику ультразвуковых аппаратов с компьютерной обработкой томо-графических срезов открылись принципиально новые возможности диагностики мелких образований. Использование внутриполостных датчиков, применение новых способов оценки изображения и специальных программ исследования с последующей обработкой результатов сканирования позволяет получать качественные трехмерные виртуальные изображения с высокой тканевой специфичностью. Одновременное сложение различных режимов УЗИ с применением энергетического картирования позволяет достаточно просто и с высокой точностью оценить васкуляризацию ложа предстательной железы и зону везико-уретрального анастомоза. Режим энергетического допплера с трехмерной реконструкцией изображения позволяет визуализировать мелкие сосуды, ход которых перпендикулярен ультразвуковому лучу.
Опухолевые сосуды отличаются от нормальных патологическим ветвлением, извитым ходом, и такой тип рисунка получил название "дезорганизованного", что хорошо видно при использовании УЗ-методики трехмерной ангиографии [11]. Степень васкуляризации опухоли тесно связана с ее способностью к быстрому росту и метастазированию.
Целью настоящего исследования было определение возможностей ТРУЗИ с использованием ЭК и трехмерной УЗ-ангиографии в диагностике местного рецидива рака предстательной железы.
Материалы и методы
Под нашим наблюдением находилось 26 пациентов с диагнозом рак предстательной железы в возрасте от 52 до 73 лет (средний возраст 62,5 года), которым в последние 3 года была проведена радикальная простатэктомия. Предоперационный уровень простатического сывороточного антигена составлял от 1,7 нг/мл до 30 нг/мл (средний уровень 15,8 нг/мл). В соответствии с TNM-классификацией были клинически диагностированы стадии T1N0M0 у 2 больных, T2N0M0 у 24 (Т2а - 20 чел., Т2b - 2 чел., Т2с - 1) (см. таблицу).
| Категория Т | Клиническая | Пологоана- томическая |
ПСА до операции |
|---|---|---|---|
| Т | 2 | 2 | 1,7-2,5 |
| Т | 20 | 15 | 1,7-20,0 |
| Т | 2 | 6 | 3,2-23,0 |
| Т | 1 | 1 | 12,1 |
| Т | - | - | - |
| Т | - | 1 | 16 |
Исходно всем 26 пациентам было выполнено как стандартное серошкальное ТРУЗИ, так и трехмерная УЗ-ангиография. У всех до операции наблюдалась асимметрия васкуляризации предстательной железы и/или "дезорганизованный" тип сосудистого рисунка, причем у 8 человек из 26 опухоли были изоэхогенными. По результатам радикальной простатэктомии у 5 на основе гистологического исследования удаленного препарата был обнаружен позитивный хирургический край, у одного пациента выявлено прорастание опухоли в семенные пузырьки.
После проведенной радикальной простатэктомии все пациенты находились под динамическим наблюдением, каждый месяц у них определяли уровень простатического сывороточного антигена и каждые 3 месяца выполняли ТРУЗИ в режиме серой шкалы и с использованием ЭК и с трехмерной ангиографией. Дополнительно ряду пациентов при подозрении на прогрессирование заболевания были выполнены спиральная компьютерная томография (СКТ) органов малого таза и сциниграфия скелета.
Было отмечено, что через 3 месяца уровень ПСА у всех пациентов не превышал 0,1-0,2 нг/мл.
Ультразвуковое исследование проводили на цифровом ультразвуковом аппарате SA-8800 фирмы MEDISON с использованием конвексного внутриполостного датчика с частотой 7,5 МГц. Выполнялось ТРУЗИ в режиме серой шкалы с использованием ЭК и последующим построением трехмерного изображения, при котором оценивали состояние ложа предстательной железы, состояние везико-уретрального анастомоза и окружающих тканей при продольном и поперечном сканировании (рис. 1). В процессе исследования получали томографические изображения, позволяющие наилучшим образом оценить анатомические детали. В целях улучшения качества изображения в режиме энергетического картирования использовали различные алгоритмы обработки информации и подбирали соответствующие режимы - прозрачной, поверхностной, световой визуализации или их совмещение. В процессе анализа изображений при обнаружении зоны патологической васкуляри-зации судили о начальных признаках местного рецидива.
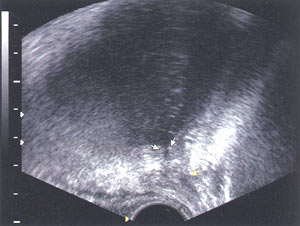
Рис. 1. Везико-уретральный анастамоз, 1 мес. после радикальной простатэктомии, продольный срез.
Результаты исследования
В течение времени наблюдения у 10 пациентов определялось увеличение уровня ПСА более 0,2 нг/мл (0,58-28 нг/мл). Было проведено комплексное обследование, включающее: пальцевое ректальное исследование, ТРУЗИ ложа ГОК, СКТ органов малого таза, сцинтиграфию скелета.
На основании клинических признаков и при пальцевом ректальном исследовании рецидив рак предстательной железы был заподозрен у одного пациента. В этом случае пальпировался участок уплотнения. При СКТ органов малого таза патологическое образование в области ложа предстательной железы с прорастанием задней стенки мочевого пузыря было выявлено у 1 пациента. В другом случае у 1 пациента было выявлено метастатическое поражение костей.
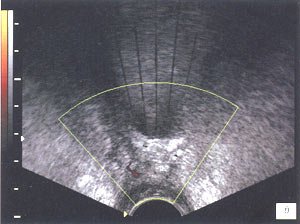
При ТРУЗИ в режиме серой шкалы образования солидной структуры в области утолщенного везикоуретрального анастомоза или за задней стенкой мочевого пузыря определялись у 6 пациентов. У 3 пациентов эти образования характеризовались как гипоэхогенные (рис. 2). В 2 других случаях как изоэхогенные и в одном визуализировалось образование смешанной эхогенности с инвазией в стенку мочевого пузыря (рис. 3).
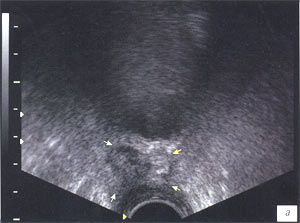
а) В-режим.
б) Энергетическое картирование измененного участка.
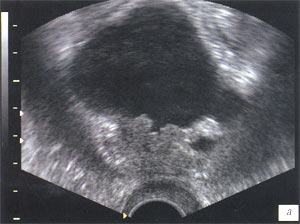
а) В-режим.
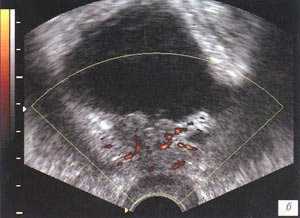
б) Энергетическое картирование измененного участка.
При ТРУЗИ с ЭК и последующей трехмерной реконструкцией изображения у 2 пациентов из этой группы на фоне изоэхогенных образований были получены слабые единичные сигналы от мелких сосудов. У 3 пациентов в зоне гипоэхогенных участков определялась патологическая сосудистая сеть, представленная деформированными и извитыми сосудами. У 1 пациента сеть патологически извитых сосудов была выявлена в зоне изоэхогенного утолщенного анастомоза. У 5 пациентов по результатам биопсии, выполненной из этих зон, был установлен рецидив рак предстательной железы, у 1 - гистологически местный рецидив рак предстательной железы не подтвердился, хотя и определялись изменения.
Факт выявления патологической васкуляризации в области ложа предстательной железы или области везико-уретрального анастомоза свидетельствовал о начале развития рецидива рак предстательной железы, хотя выполненное при этом пальце вое исследование, уровень простатического сывороточного антигена и ТРУЗИ в режиме серой шкалы давали отрицательные результаты.
Выводы
Проведенное исследование показало достаточно высокую информативность ТРУЗИ в режиме серой шкалы по сравнению с другими методами визуализации в диагностике местного рецидива рак предстательной железы после радикальной простатэктомии. Определенные трудности диагностики возникают при несформированной опухоли и небольших ее размерах, когда стандартное ТРУЗИ может давать ложноположительные результаты, так как сходные УЗ-изображения могут давать воспалительные и рубцово-склеротические изменения области везико-ретрального анастамоза.
Использование режима энергетического картирования при ТРУЗИ с последующей трехмерной ангиографией в значительной степени повышает точность диагностики и позволяет визуализировать мелкие сосуды новообразования, патологические сосудистые сети и специфичный для злокачественной опухоли "дезорганизованный" характер их строения, что является определяющим для раннего выявления васкуляризации, связанной с местным рецидивом рак предстательной железы.
Литература
- Е. Ruijtek, C.van De Каа, G. Miller et al. Molecular genetics and epidemiology of prostate carcinoma // Endocrin. Rev. 1999. Vol. 20. P. 22-45.
- Boyle P., Maisonneuve P., Napalkov P. Incidence of prostate cancer will double by the year 2030: arguments// Europ. J. Urol. 1996. Vol. 29 (suppl. 2). P. 3-9.
- Матвеев Б.П. Химиотерапия гормонорезистентных форм рака предстательной железы // Практическая онкология. 2001. 2(6). С. 42-49.
- М. A. Devies, D. Koul, H. Dhesi et al. Regulation of Ant/ PKB activity cellular growth and apoptosis in prostate carcinoma cell by MMAC / PTEN // Cancer Res. 1999. Vol. 59. P. 2551-2556.
- M. K. Brawer. Neovascularity in human prostate carcinoma // New Perspectives in Prostate Cancer. Oxford. 2002. P. 71-75.
- Аль-Шукри C.X., Ткачук В.Н. Опухоли мочеполовых органов// СПб.: "Питер", 2000. С. 278-279.
- Пушкарь Д.Ю. Радикальная простатэктомия // М.: "МЕДпресс-информ", 2002. С. 7-41.
- Веяиев Е.И. Петров СБ. Хирургическое лечение локализованных форм рака предстательной железы // Практическая онкология. 2001. Т. 6(2). С. 38-41.
- Anthony V.D'Aluco, R. Whittington et al. A prostate glanol volume of more than 75cm3 predicts for a favorable outcome after radical prostatectomy for localized prostate cancer// Urology. 1998
- Велиев Е.И. Оптимизация хирургического лечения больных локализованным раком предстательной железы // Автореферат дис. ...д.м.н., СПб., 2003. С. 15-30.
- Аопаткин П.А. Руководство по урологии. М., 1998. С. 368-522.
- Зубарев А.В., Гажонова В.Е. Диагностический ультразвук. Уронефрология. 2002. С. 168-190.

УЗ сканер Samsung HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Публикации по теме
- Трансуретральная пункционная биопсия опухоли мочевого пузыря - Аляев Ю.Г.
- Диагностика и лечение жидкостных образований почек - Аляев Ю.Г.
- Трансректальная ультразвуковая диагностика местного рецидива рака предстательной железы после радикальной простатэктомии - Минько Б.А.
- Особенности обследования пациента уретерогидронефрозом верхней половины удвоенной правой почки - Аляев Ю.Г.
- Оценка эффективности лечения обострения хронического простатита с развитием везикулита - Кислякова М.В.


