Ультразвуковая диагностика бронхогенных кист грудной полости у детей
Рубрика: Эхография в педиатрии

УЗИ сканер HS70
Точная и уверенная диагностика. Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Введение
Бронхогенная киста - это врожденное кистозное образование, выстланное изнутри бронхиальным эпителием. Бронхогенные кисты обусловлены нарушением развития первичной кишки. Они могут оставаться прикрепленными к первичному трахеобронхиальному дереву, в этом случае формируются вдоль трахеи и располагаются либо в средостении либо в пределах паренхимы легких [3]. Бронхогенные кисты обычно тонкостенные, заполнены густой вязкой жидкостью с щелочной реакцией и слущенным эпителием; в стенке содержат небольшое количество гладких мышц и иногда - хрящи [1, 2].
Бронхогенные кисты могут быть совершенно бессимптомными аномалиями и выявляются лишь во время рентгенологических исследований грудной клетки. В других случаях они могут сдавливать дыхательные пути и быть причиной респираторного дистресса или возвратной респираторной инфекции. Также клинические симптомы появляются при инфицировании кисты или прорыве её в плевральную полость, бронх [4].
Радикальным методом лечения служит хирургическое удаление кист. Необходимость их иссечения основывается и на возможности озлокачествления [1].
Риск развития осложнений обусловливает необходимость ранней диагностики и своевременного лечения детей с врожденными кистами легких и средостения [1, 2]. Основным методом диагностики бронхогенных кист является рентгеновский [1, 2, 4]. К наиболее простым и важным рентгенологическими признаками данной патологии относятся: ограниченное шаровидное выбухание и расширение тени центрального отдела средостения, появление округлой тени с четкими контурами в легком [1]. Но рентгенологические методы не лишены недостатков, основным из которых является лучевая нагрузка. Также при рентгенографии не всегда представляется возможным уточнить характер и структуру образования, оценить его взаимоотношение с окружающими тканями.
Компьютерная и магниторезонансная томография являются высокочувствительными, но трудоемкими, дорогостоящими методами диагностики. Кроме того, для получения качественных срезов во время исследования детей младшего возраста приходится вводить в состояние наркоза.
Цель нашей работы - определение возможностей эхографии в диагностике и послеоперационном контроле бронхогенных кист грудной полости у детей.
Материалы и методы
Материалом для исследования явились результаты обследования 17 детей с бронхогенными кистами, локализовавшиеся в средостении у 7 человек, лёгком - у 10. Возраст пациентов составил от 4 сут до 14 лет, мальчиков было 8, девочек - 9. Дети находились на обследовании и лечении в клинике детской хирургии Башкирского государственного медицинского университета.
У старших детей (6 случаев) кисты протекали бессимптомно и оказались случайной находкой при рентгенографии грудной клетки. У 10 детей отмечались частые респираторные заболевания. В большинстве случаев киста давала различные клинические проявления в зависимости от локализации, размеров и наличия осложнений. У маленьких детей отмечались эпизоды выраженных дыхательных расстройств из-за сдавления значительных по объему легочных участков (2 случая). В 8 наблюдениях больные жаловались на периодические боли в груди, покашливание, одышку. У 4 детей отмечались признаки интоксикации: гипертермия, слабость, пониженный аппетит, быстрая утомляемость, у 1 - кровохарканье, у 4 - кашель с выделением гнойной мокроты, что было характерно при дренировании нагноившейся кисты в бронх. Прорыв бронхогенной кисты в плевральную полость с развитием пневмоторакса наблюдался у 1 больного. У 6 детей отмечено отставание в физическом развитии.
Клиническое обследование пациентов проводилось по общепринятой схеме: сбор анамнеза, осмотр, перкуссия, аускультация. Кроме общеклинических и лабораторных методов, использовались и инструментальные: обзорная рентгенография и эхография органов грудной клетки, по показаниям - компьютерная томография.
Ультразвуковое исследование (УЗИ) органов грудной клетки проводили для уточнения характера патологического образования, выявленного при обзорной рентгенографии. Использовали современные ультразвуковые системы. Предварительная подготовка больного не проводилась. Широкополосным конвексным датчиком с частотой излучения 7-4 МГц осуществляли продольные срезы по стандартным анатомо-топографическим линиям в направлении от нижних межреберий к верхним. С целью получения максимальной информации эхографию проводили в различных положениях пациента: лежа на спине, на животе, правом, левом боку и сидя. В предполагаемой зоне интереса для уточнения информации выполняли поперечные и косые срезы под разными углами широкополосным линейным датчиком с частотой излучения 5-12 МГц.
В целях выявления патологии базальных отделов легких и плевральных полостей в качестве акустического окна использовали печень (справа) и селезенку (слева). Для этого датчик устанавливали субкостально с максимальным наклоном оси сканирования вверх и ориентацией ультразвукового луча в область плеча одноименной стороны. Верхние отделы легких исследовали из над- и подключичных ямок с использованием различных углов ввода луча. Исследование проводили при спокойном дыхании ребенка, при необходимости - на глубине вдоха.
При эхографии переднего средостения осуществляли сначала поперечные, затем продольные срезы по парастернальным линиям в направлении сверху вниз в положении ребенка лежа на спине и сидя. При исследовании заднего средостения проводили продольные и поперечные срезы по паравертебральным линиям в положении пациента лежа на животе и сидя на кушетке в направлении сверху вниз. УЗИ позволяло одномоментно установить локализацию, топографо-анатомические взаимоотношения, форму, контуры, структуру, размеры объемного образования и, исходя из результатов исследования, предположить его макроструктуру.
С помощью дуплексного сканирования с цветным допплеровским картированием и энергией отраженного допплеровского сигнала определяли наличие или отсутствие васкуляризации образования и его взаимоотношение с сосудами средостения. Результаты исследования статистически обрабатывали по общепринятым методикам. Нозология поражения верифицирована интраоперационно и морфологически.
Результаты и обсуждение
При ультразвуковом исследовании большинство бронхогенных кист визуализировалось в виде жидкостных образований округлой или овальной формы с четкими ровными контурами и однородным анэхогенным, аваскулярным при цветной допплерографии содержимым в просвете (рис. 1). У 7 детей кисты локализовались в верхней трети центрального средостения паратрахеально, в 10 случаях отмечалось их внутрилегочное расположение.
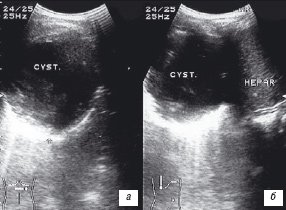
Рис. 1. Эхограмма поперечного (а) и продольного (б) сканирования грудной клетки девочки, 7 лет.
CYST - бронхогенная киста нижней доли правого легкого, HEPAR - печень.
В 4 наблюдениях в просвете кисты определялось большое количество взвеси, что при соответствующем клиническом течении заболевания было расценено как нагноение, которое впоследствии было подтверждено интраоперационно (рис. 2).
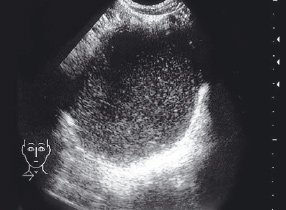
Рис. 2. Эхограмма нагноившейся бронхогенной кисты верхней трети центрального средостения справа у ребенка, 12 лет.
При дренировании кисты в бронх контуры её становились нечеткими, размытыми, содержимое - негомогенным за счет пузырьков воздуха, визуализирующихся в виде гиперэхогенных структур линейной формы с дистальным усилением эха в виде "хвоста кометы" (рис. 3).
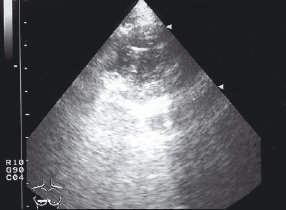
Рис. 3. Эхограмма дренирующейся в бронх бронхогенной кисты правого легкого ребенка, 4 года. Фигурной стрелкой указан пузырек воздуха с акустической дорожкой в виде "хвоста кометы".
В преобладающем большинстве случаев кисты были единичными (16 человек), в 1 - у новорожденного ребенка выявлены множественные бронхогенные кисты легкого.
Клиническое наблюдение
Мальчик в возрасте 4 сут поступил в Республиканскую детскую клиническую больницу из роддома с подозрением на врожденный порок развития легких. Из анамнеза: родился от 2-й беременности, протекавшей на фоне анемии и гипертонической болезни. Во время беременности мать три раза перенесла острую респираторную вирусную инфекцию. Роды 2-е, срочные; масса при рождении 3100 г; состояние по шкале Апгар - 6 баллов. На 2-е сутки после рождения отмечалось резкое ухудшение состояния ребенка в виде беспокойства, нарастания общего цианоза кожных покровов, одышки.
Произведена обзорная рентгенография грудной клетки, при которой отмечалось смещение срединной тени средостения влево; трахея располагалась также слева. Справа легочный рисунок прослеживался лишь в первом межреберье, ниже определялась большая воздушная многокамерная полость. В базальных отделах отмечалось затемнение легочной ткани, сливающееся с тенью купола диафрагмы; синус прослеживался. Слева легочный рисунок дифференцировался за тенью средостения, контур купола диафрагмы прослеживался, синус свободен. С диагнозом поликистоз правого легкого? лобарная эмфизема справа? ребенок переведен в отделение хирургии новорожденных РДКБ.
При поступлении состояние тяжелое, кожные покровы бледные, цианоз носогубного треугольника, акроцианоз. Дыхание частое, поверхностное, с участием вспомогательной мускулатуры, частотой до 92 в минуту. Справа при перкуссии грудной клетки - коробочный звук, при аускультации - дыхание не проводится. Слева аускультативно дыхание проводится, жесткое. Тоны сердца ритмичные, приглушены, выслушиваются намного левее, чем в норме. Частота сердечных сокращений 172 в минуту.
После осмотра хирурга приемного отделения ребенку проведено ультразвуковое исследование органов грудной полости, при котором визуализировалось сердце нормальных размеров, резко смещенное влево за счет конгломерата жидкостных объемных образований, находящихся в проекции нижней доли правого легкого. Размеры кист составляли от 3 до 5 см в диаметре. Верхняя половина правого легкого ателектазирована, представлена гипоэхогенным участком легочной паренхимы с сохраненным сосудистым рисунком. Визуализация левого легкого затруднена из-за смещения органов средостения влево. Обе плевральные полости - без особенностей. Заключение: эхографические признаки множественных периферических кист нижней доли правого легкого (рис. 4).
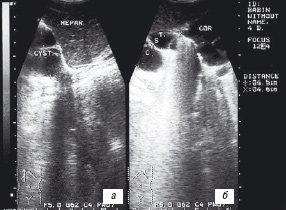
Рис. 4. Эхограмма продольного (а) и поперечного (б) сканирования грудной клетки новорожденного в возрасте 4 дней.
HEPAR - печень, CYST - множественные бронхогенные кисты нижней доли правого легкого, COR - сердце.
После непродолжительной предоперационной подготовки новорожденный прооперирован. Произведена переднебоковая торакотомия по четвертому межреберью справа. К ране прилегает резко раздутое напряженное многокамерное кистозное образование, исходящее из нижней доли. Данный участок не вентилируется. Кисты разнокалиберные, размерами в среднем до 4 см в диаметре, при вскрытии их в двух местах получен воздух. Несколько кист содержат серозную и мутную, напоминающую жидкий гной, жидкость. Нижняя доля поражена полностью, верхняя и средняя доли сдавлены, гипоплазированы. Произведена нижняя лобэктомия. Вентиляция оставшихся долей значительно улучшилась.
Заключение гистологического исследования: множественные бронхогенные кисты с эпителиальной выстилкой, представленной цилиндрическим эпителием; в стенках - воспалительная инфильтрация.
На 32-й день после поступления ребенок в удовлетворительном состоянии выписан домой.
Все дети с бронхогенными кистами оперированы. Энуклеация кисты произведена у 9 больных, преимущественно при локализации в средостении. При наличии воспалительных процессов киста чаще вскрывалась и после эвакуации жидкости стенка кисты иссекалась (4 случая). У 4 больных произведена лобэктомия.
В послеоперационном периоде с целью выявления осложнений детям проводился эхографический контроль органов грудной полости. В 2 случаях диагностирована пневмония в виде воспалительного инфильтрата в легком. У 4 пациентов имел место плеврит. В зависимости от локализации, количества и характера экссудата определяли показания к плевральной пункции. С практической точки зрения существенной возможностью УЗИ являлось определение с его помощью оптимального места торакальной пункции и контроля за положением и направлением иглы. При применении данного метода вероятность успешной пункции достоверно возрастала.
Выводы
Таким образом, эхографию грудной клетки следует использовать как дополнительный высокоинформативный метод исследования объемных процессов легких и средостения, в том числе бронхогенных кист. УЗИ дает возможность уточнить макроструктуру образования, получить точную информацию о состоянии прилежащих структур (легкое, плевральная полость, перикард и т.д.). Динамический эхографический контроль средостения и легких в послеоперационном периоде позволяет выявить возможные осложнения без применения дополнительных рентгенологических исследований.
Литература
- Ашкрафт К.У., Холдер Т.М. Детская хирургия. - СПб.: ИЧП "Хардфорд" - 1996, 1 т. - С. 200-254.
- Демидчик Ю.Е. Опухоли средостения//Материалы Белорусско-Американского мед. науч. - практич. симпозиума, 12-15 октября 1999 г. - Минск - 1999. - С. 5-23.
- Ромеро Р., Пилу Д., Дженти Ф. и др. Пренатальная диагностика врожденных пороков развития плода: Пер. с англ. М.В. Медведева.- М.: Медицина - 1994. - С. 208-210.
- Хирургические болезни у детей / Под ред. Ю.Ф. Исакова. - М.: Медицина, 1998. - С. 103-105.

УЗИ сканер HS70
Точная и уверенная диагностика. Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Публикации по теме
- Клинико-эхографические особенности воспалительных процессов внутренних половых органов у девочек - Мартыш Н.С.
- Ультразвуковая оценка полиорганных изменений у детей с почечной недостаточностью - Ольхова Е.Б.
- Ультразвуковая диагностика бронхогенных кист грудной полости у детей - Васильева Н.П.
- Эхография в комплексной диагностике нефробластомы у детей - Делягин В.М.
- Абдоминальный болевой синдром у детей (эхографические варианты) - Ольхова Е.Б.

