Эхография патологии коленного сустава
Москва, Россия.
Рубрика: Эхография в артрологии

УЗИ аппарат RS85
Революционные изменения в экспертной диагностике. Безупречное качество изображения, молниеносная скорость работы, новое поколение технологий визуализации и количественного анализа данных УЗ-сканирования.
Введение
Несмотря на значительный прогресс инструментальной диагностики, до настоящего времени основным методом выявления патологии коленного сустава остается полноценное клиническое обследование. Однако условность клинико-морфологических параллелей при различных повреждениях и заболеваниях мягких тканей обусловливает значительные трудности в распознавании характера патологического процесса, а также в оценке его тяжести. Поэтому нет ничего удивительного, что удельный вес диагностических ошибок при данной патологии достигает 76-83 %.
В связи с развитием современных медицинских технологий диагностический арсенал пополнился комплексом таких высокоинформативных инструментальных методов, как КТ, МРТ, УЗИ и т.д. Каждый из них имеет свои достоинства и недостатки. Для получения полной информации о повреждениях мягких тканей опорно-двигательного аппарата (МТ ОДА) требовался целый комплекс методик, порой утомительных и дорогостоящих, а иногда и небезопасных для больного, особенно непосредственно после травмы.
В настоящее время предпочтение отдается тем методам исследования, которые, кроме высокой информативности, обладают такими качествами, как неинвазивность, безвредность, а также характеризуются простотой в выполнении и трактовке результатов, воспроизводимостью и большой стоимостью исследования. По нашему мнению, ультрасонография с высоким разрешением в режиме реального времени отвечает большинству из перечисленных выше требований, поэтому в ходе нашего исследования мы попытались ответить на вопрос о диагностической эффективности УЗИ при определении повреждений мягких тканей опорнодвигательного аппарата у больных ортопедо-травматологического профиля.
Материалы и методы
Общее число больных в группе составило 816 человек, из них мужчин 661 (81 %), женщин 155 (19 %), средний возраст 43,3±3,9 года.
Больные поступали в клинику или обследовались амбулаторно в сроки от нескольких часов до 3 нед с момента начала заболевания. Одностороннее поражение было у 553 (67,8 %) человек, двустороннее - у 134 (16,4 %). Оперативно лечились 487 (59,7 %) больных данной группы, 129 (15,8 %) пациентов лечились консервативно.
Все больные в соответствии с клиническим диагнозом были разделены на три подгруппы: с повреждениями мениска - 465 (56,9 %) человек; с повреждениями связочного аппарата (медиальные и латеральные связки) - 269 (32,9 %) человек; с патологией надколенника и собственной связки - 82 (10,1 %) человека.
Нами был проведен анализ степени выраженности таких основных неспецифических клинических симптомов, как боль, ограничение подвижности коленного сустава и изменение мышечной силы (таблица 1).
| Подгруппа больных | Боль в области коленного сустава | Ограничение подвижности в суставе | Изменение мышечной силы | |||
|---|---|---|---|---|---|---|
| умеренная | интенсивная | да | нет | норма | снижено | |
| Повреждение мениска | 184 | 281 | 281 | 184 | 152 | 128 |
| Повреждение связок | 175 | 94 | 109 | 160 | 185 | 84 |
| Патология надколенника и собственной связки | 53 | 29 | 59 | 23 | 28 | 54 |
Исследования проводились на ультразвуковом сканере HDI-3500 и IU 22 (фирма "Филипс") в режиме реального времени. В результате полученных данных были определены следующие основные показания для проведения ультрасонографии при патологии коленного сустава:
- синовиты;
- повреждения и воспалительные явления связочного компонента и мышц;
- наличие свободных тел в суставе, кисты;
- повреждения менисков, хряща;
- патология костей;
- опухоли и опухолеподобные заболевания.
Результаты
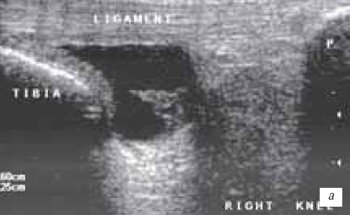
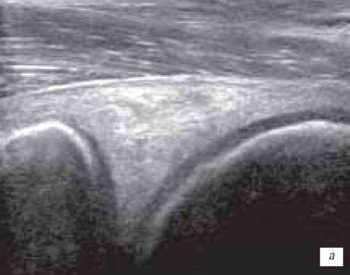
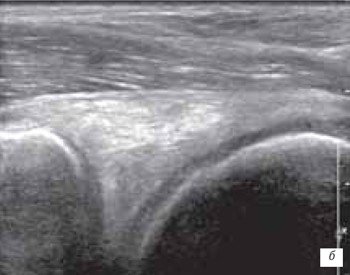
Наиболее часто синовиты возникают в супрапателлярном пространстве (верхний заворот). Супрапателлярная сумка является самой большой в человечеством организме и распространяется на 6 см вверх проксимальнее верхнего полюса надколенника. Любые воздействия на коленный сустав (травматические, воспалительные, подагрические) приводят к возникновение повышенного количества синовиальной жидкости в верхнем завороте сустава (рис. 1 а, б).
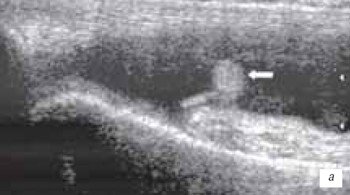
а) Выраженный синовит коленного сустава с наличием утолщенной, с краевыми разрастаниями синовиальной оболочки (стрелка).
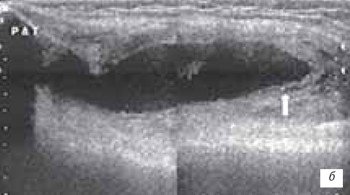
б) Затяжной хронический синовит с наличием утолщенной синовиальной оболочкой и участками склероза (стрелка).
Фрикционные и подагрические бурситы - наиболее частая патология. При остром фрикционном бурсите содержимое супрапателлярной сумки обычно анэхогенно. Повышенная гиперэхогенность стенок сумки и содержимого развивается через некоторое время. При подагрическом бурсите содержание гипоэхогенное, иногда с наличием гиперэхогенных включений. В острой стадии заболевания отмечается воспаление окружающих мягких тканей.
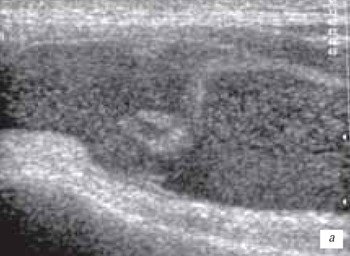
а) Гемартроз через 2 ч после травмы.
Избыточное количество выпота неоднородной структуры в виде мелких гиперэхогенных включений (форменные элементы крови) и гиперэхогенный тяж, указывающий на разрыв синовиальной оболочки.
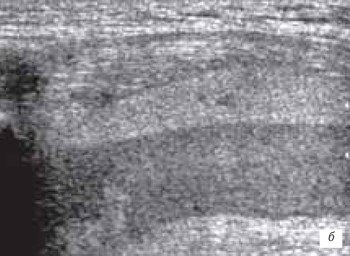
б) Продольная сонограмма гемартроза через 2 нед. после травмы.
Организовавшаяся гематома с разделением ее на две среды. Верхняя - с более выраженной организацией, нижняя - с меньшей организацией и наличием синовиальной жидкости.
Геморрагический бурсит в большинстве случаев наблюдается у спортсменов в результате травмы. Геморрагическое содержимое сумки эхогенное с или без наличия гиперэхогенных сгустков крови (рис. 2). В случае наличия большого количества геморрагического содержимого в супрапателлярной и препателлярной бурсе необходимо исключить разрыв сухожилия четырехглавой мышцы (рис. 3).
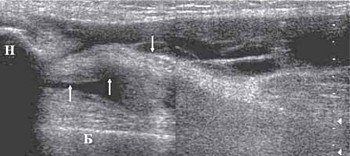
Н - верхний полюс надколенника.
Б - дистальный отдел бедренной кости.
При обычном исследовании в режиме серой шкалы полный разрыв сухожилия четырехглавой мышцы бедра определяется как полное нарушение анатомической целостности волокон и фибриллярной структуры сухожилия. Дефект замещается гематомой, появляется выпот в переднем завороте.
При тендините сухожилия четырехглавой мышцы бедра в месте прикрепления к надколеннику утолщаются, эхогенность его снижается. При хроническом тендините могут возникать микроразрывы, фиброзные включения в волокнах сухожилия, участки кальцификации. Эти изменения объединяются под общим названием - дегенеративные изменения сухожилия (рис. 4).
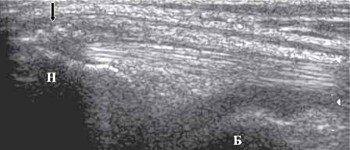
Н - верхний полюс надколенника.
Б - дистальный отдел бедренной кости.
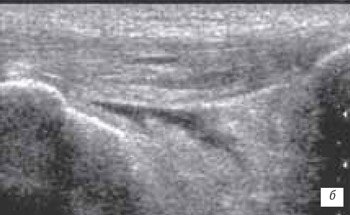
Препателлярный (рис. 5) и инфрапателлярный (рис. 6 а, б) бурситы встречаются редко, в основном при ревматоидном и инфекционном артритах, переломах надколенника, частичных повреждениях собственной связки надколенника, а также в результате деятельности пациентов (паркетчики). Бурситы, как следствие длительного приема антикоагулянтов встречаются достаточно редко.
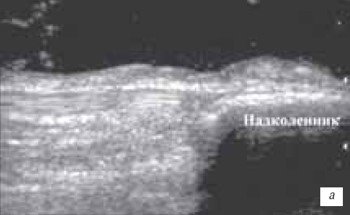
а) Продольный срез препателлярного геморрагического бурсита в первые 2 ч после травмы. Определяется анэхогенное содержимое бурсита с наличием тонких гиперэхогенных включений.
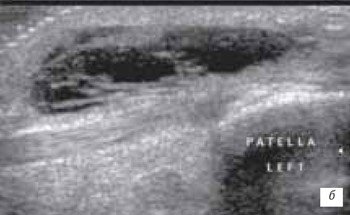
б) Продольный срез геморрагического бурсита через 16 ч после травмы. В анэхогенном содержимом выявляются более выраженные гиперэхогенные включения.
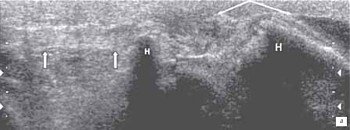
а) Продольный срез собственной связки надколенника в месте прикрепления к бугристости большеберцовой кости.
б) Частичное внутрисвязочное повреждение собственной связки надколенника.
При оценке препателлярной бурсы необходимо проводить сонографическую оценку контура надколенника (рис. 7) и места прикрепления собственной и поддерживающих связок (рис. 8), так как в результате травматического воздействия происходит повреждение надкостницы и поддерживающей связки, наиболее часто медиальной (при вывихе надколенника). Повреждения внутренней боковой связки являются наиболее частыми травмами коленного сустава.
а) С незначительной дислокацией его в дистальном направлении, наличие гематомы в месте перелома (толстая стрелка) и геморрагического препателлярного бурсита (стрелка).
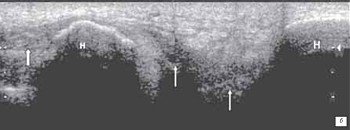
б) Перелом нижнего полюса надколенника с выраженной дислокацией его в дистальном направлении.
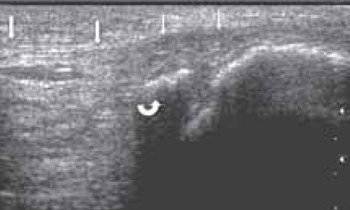
Место повреждения связки (стрелки) определяется в виде ее утолщения, снижения эхогенности и нарушения структуризации связки. Под дистальной частью связки - небольшая гематома в виде гипоэхогенного образования (тонкая стрелка). Отрыв костного фрагмента надколенника (фигурная стрелка).
Сонография в диагностике патологии экстраартикулярных связок имеет высокую диагностическую ценность и ее необходимо проводить в продольном срезе, параллельно длинной оси связки. При растяжении связка утолщается, ее структура становится гипоэхогенной.
При частичном или полном повреждении связок определяется нарушение ее анатомической непрерывности. Размер и степень повреждения зависит от вида разрыва. Гиперэхогенная структура связки в месте разрыва становится гипо- или анэхогенной, место повреждения заполняется гематомой, которая может выявляться как гипоэхогенная или анэхогенная зона с наличием или без гиперэхогенных включений (рис. 9). При ультрасонографическом исследовании определяют местонахождение концов поврежденной связки.
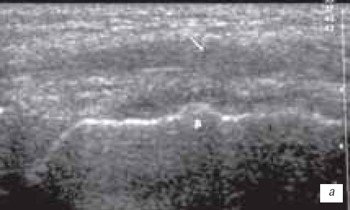
а) разрыв верхнего слоя связки с заполнением дефекта связки гематомой (стрелка) и частичное повреждение в медиальной части связки (стрелка).
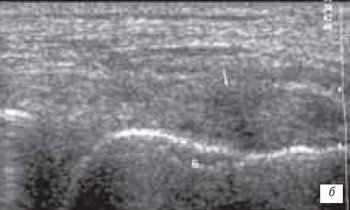
б) полное повреждение связки в месте прикрепления к медиальному мыщелку бедра.
Б - дистальный отдел бедренной кости.
Наружная малоберцовая боковая связка повреждается в меньшей степени, чем внутренняя. Разрывы наружной малоберцовой боковой связки происходят при сильной внутренней ротации голени (рис. 10).
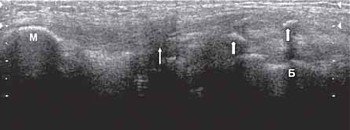
М - головка малоберцовой кости.
Б - латеральный мыщелок бедра.
Разрывы боковых коллатеральных связок часто сочетаются с разрывами менисков (рис. 11), а иногда с повреждением передней крестообразной связки. По данным разных авторов, разрывы крестообразных связок коленного сустава встречаются с частотой 7,3-62 % среди всех повреждений капсульно-связочного аппарата коленного сустава.
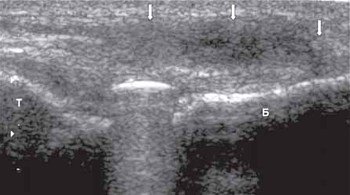
Б - дистальный конец бедра.
Т - большеберцовая кость.
Диагностическая эффективность метода сонографии при исследовании повреждений передней и задней крестообразных связок зависит от опыта исследователя, наличия современного ультразвукового оснащения, знания клинических признаков и анатомии коленного сустава. Наиболее доступным и удобным местом исследования крестообразных связок является подколенная ямка. Это место прикрепления дистальных отделов связок. К задней поверхности бедренной кости прикрепляется передняя крестообразная связка, а к задней поверхности большеберцовой кости - задняя крестообразная связка.
Обе крестообразных связки на сонограммах выявляются как гипоэхогенные полосы при сагиттальном срезе. Переднюю крестообразную связку лучше исследовать поперечно в подколенной ямке, поскольку полная флексия коленного сустава невозможна при острой травме. Сравнительное изучение контралатерального сустава необходимо. Полное повреждение связки выявляется как гипо- или анэхогенное образование в месте прикрепления к бедренной кости. Задняя крестовидная связка может быть повреждена при выраженных растяжениях связок или при автотравме ударом коленного сустава о приборную панель. Частичное или полное повреждение выявляется как глобальное утолщение связки (рис. 12 а, б, в).
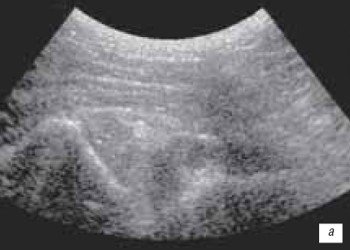
а) Продольная сонограмма коленного сустава.
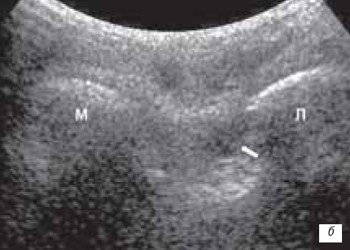
б) Поперечная сонограмма. В месте прикрепления передней крестообразной связки определяется гипоэхогенная зона (стрелка).
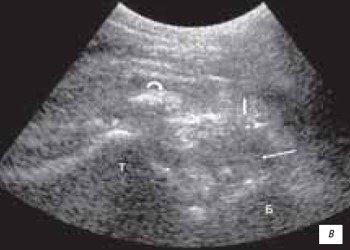
в) Повреждения передней и задней крестообразных связок (тонкие стрелки) с отрывом костного фрагмента (фигурная стрелка), повреждение задней капсулы сустава (толстая стрелка). В заднем отделе коленного сустава фрагменты поврежденных связок, плавающих в гипоэхогенном жидкостном компоненте (гематома).
Т - большеберцовая кость.
Л - латеральный мыщелок бедра.
М - медиальный мыщелок бедра.
Ультрасонографическое исследование необходимо проводить в двух проекциях: в поперечной - при этом необходима визуализация обоих мыщелков бедра - и под углом в 30° от продольной проекции с захватом в исследуемое изображение латерального отдела медиального мыщелка больше-берцовой кости и медиального отдела латерального мыщелка бедренной кости.
По данным клиники спортивной и балетной травмы ЦИТО, где проходят лечение в основном спортсмены, среди внутренних повреждений коленного сустава повреждения мениска занимают первое место.
Различают следующие виды повреждений менисков:
- отрыв мениска от мест прикрепления в области заднего и переднего рогов и тела мениска в паракапсулярной зоне;
- разрывы заднего и переднего рогов и тела мениска в трансхондральной зоне;
- различные комбинации перечисленных повреждений;
- чрезмерная подвижность менисков (разрыв межменисковых связок, дегенерация мениска);
- хроническая травматизация и дегенерация менисков (менископатия посттравматического и статического характера - варусное или вальгусное колено);
- кистозное перерождение менисков (главным образом наружного).
Разрывы менисков могут быть полными, неполными, продольными ("ручка лейки"), поперечными, лоскутообразными, раздробленными (рис. 13 а, б).
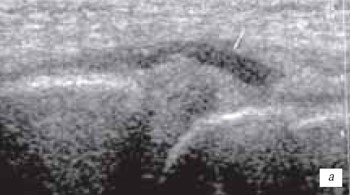
а) Практически полное повреждение мениска, проявляющееся гипоэхогенной зоной (стрелка) в месте прикрепления мениска к связке.
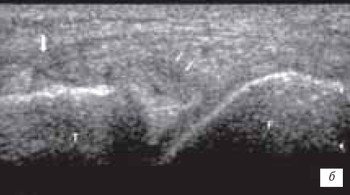
б) Частичное повреждение медиальной связки (толстая стрелка) и мениска (стрелки).
В клинической картине повреждения мениска различают острый и хронический периоды. Диагностика повреждений менисков в остром периоде затруднена вследствие наличия симптомов реактивного неспецифического воспаления, возникающего и при других внутренних повреждениях сустава. Характерны локальная боль по ходу суставной щели, соответствующая зоне повреждения (тело, передний, задний рог), резкое ограничение движений, особенно разгибания, наличие гемартроза или выпота. При однократной травме чаще возникают ушибы, надрывы, ущемления и даже раздавливание мениска без отрыва и отделения его от капсулы (рис. 14 а-г). Предрасполагающими моментами для полного разрыва неповрежденного ранее мениска являются дегенеративные явления и воспалительные процессы в нем. При правильном консервативном лечении подобного повреждения можно достичь полного выздоровления (рис. 15 а-г).
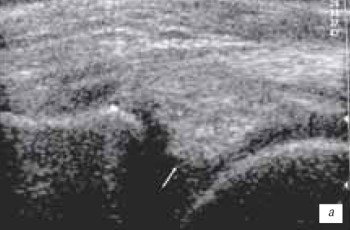
а) Полный отрыв части мениска (стрелка) и его миграция в полость сустава.
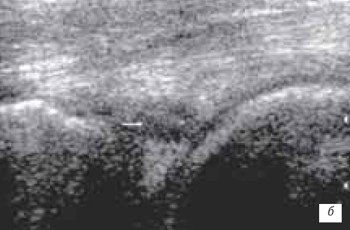
б) Поперечный разрыв тела мениска (стрелка).
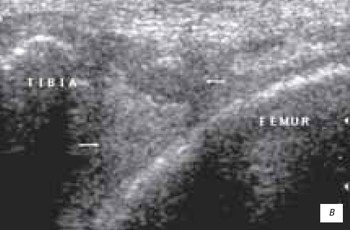
в) Полный поперечный разрыв мениска (стрелка слева), наличие гематомы в повреждении с миграцией поврежденного конца в полость сустава (стрелка справа).
г) Полный поперечный разрыв заднего рога медиального мениска (стрелка).
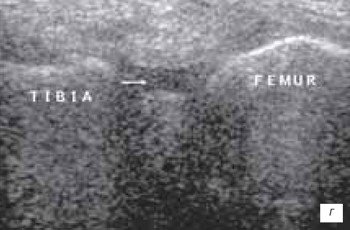
а) Мукоидная дегенерация медиального мениска в паракапсулярной зоне - гиперэхогенное изменение в мениске с зоной разряжения, начальные признаки изменения структуры мениска.
б) То же, через 6 мес - увеличение зоны мукоидной дегенерации, на фоне которой выявляются признаки частичного повреждения.
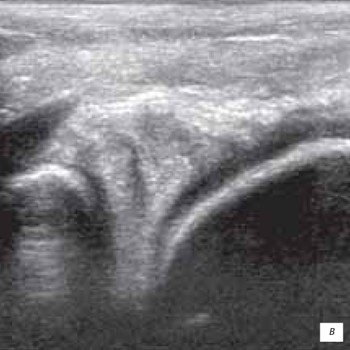
в) Сочетанное повреждение заднего рога мениска.
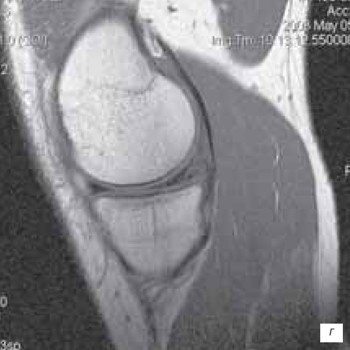
г) МРТ повреждения заднего рога мениска.
Различают три степени кистозного перерождения наружного мениска (по И.Р. Вороновичу) (рис.16 а-г). Для I степени характерно кистозное перерождение ткани мениска (кисты выявляются только гистологически). Клинически определяются умеренная болезненность и инфильтрация капсулы.
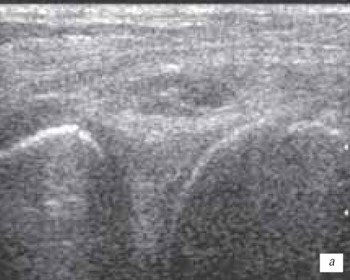
а) I степень кистозного перерождения мениска - небольшое гипоэхогенное образование в ткани мениска.
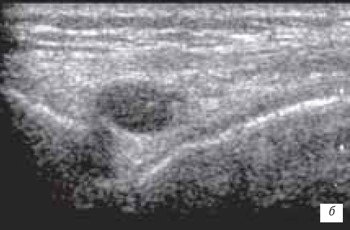
б) Кистозное перерождение II степени с наличием жидкостного образования в теле мениска и паракапсуллярной зоне.
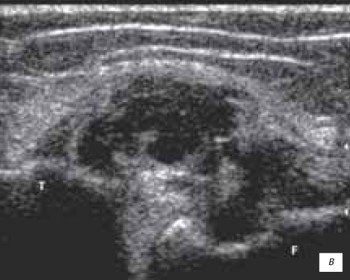
в) Кистозное перерождение II-III степени и полное повреждение латерального мениска.
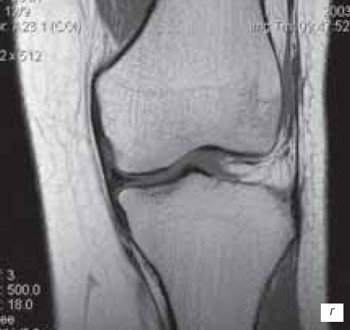
г) МРТ, показывающая повышенное свечение кисты и повреждение в латеральном мениске.
При II степени кистозные изменения распространяются на ткань мениска и прикапсулярную зону. Клинически, кроме указанных симптомов, в переднесреднем отделе наружной суставной щели выявляется небольшое безболезненное выпячивание, которое при разгибании коленного сустава уменьшается или исчезает (вследствие движения мениска в глубь сустава).
При III степени киста захватывает параменисковую ткань; происходит слизистое перерождение с образованием кистозных полостей не только в ткани мениска, но и в окружающих капсуле и связках. Опухолевидное образование достигает значительных размеров и не исчезает при разгибании сустава. Диагностика II и III степеней не представляет трудностей.
Ультразвуковое исследование играет большую роль в диагностике послеоперационных осложнений мягких тканей в области эндопротеза коленного сустава и воспалительных явлений в месте перелома. Своевременная правильная диагностика и оперативное лечение позволяют предупредить развитие дегенеративно-дистрофических изменений в коленном суставе.
Обсуждение
Высокоразрешающее ультразвуковое исследование в режиме реального времени является эффективным диагностическим методом прижизненного морфологического изучения заболеваний и повреждений менисков, связок коленного сустава и надколенника при различных патологических состояниях. Преимущества данного метода - неинвазивность, безвредность, оперативность выполнения, многократность исследования и относительно низкие затраты.
Протокол УЗИ коленного сустава (ЦИТО им. Н.Н.Приорова)
- Контуры сустава ровные, неровные.
- Кортикальный слой: в норме, истончен, утолщен, неравномерной толщины, однороден.
- Гиалиновый хрящ.
- Верхний заворот - расширен, не расширен.
- Внутрисуставная жидкость: однородная, неоднородная, с нитями, хлопьями, включениями. Наличие васкуляризации.
- Количество внутрисуставной жидкости: незначительное, умеренное, выраженное.
- Суставная щель: сужена, не изменена, не расширена.
- Капсула: не утолщена, утолщена равномерно.
- Свободные тела (есть, нет).
- Состояние менисков.
- Медиальный - передний рог - контур, эхогенность однородная или неоднородная.
- Задний рог - контур, эхогенность однородная или неоднородная.
- Латеральный - передний рог контур и т.д.
- Задний рог - контур и т.д.
Сравнительный анализ УЗИ признаков повреждения и заболеваний менисков коленного сустава с результатами проведения инвазивных методов исследования (оперативные вмешательства, артрография, диагностическая артроскопия) свидетельствуют о высокой чувствительности (Se = 93,7-96 %) и специфичности (Sp = 80-100 %) данного диагностического метода.
Литература
- Еськин Н.А. Комплексная диагностика заболеваний и повреждений мягких тканей и суставов опорно-двигательного аппарата. - Дис. ... докт. мед. наук. - М., 2001.
- Еськин Н.А., Атабекова Л.А., Бурков С.Г. Ультрасонография коленных суставов (методика и ультразвуковая анатомия). - SonoAce International. - М., 2002. - N 10. - С. 85-92.
- Миронов C.П., Орлецкий А.К., Цыкунов М.Б. Коленный сустав. - М., 2002. - 357 с.

УЗИ аппарат RS85
Революционные изменения в экспертной диагностике. Безупречное качество изображения, молниеносная скорость работы, новое поколение технологий визуализации и количественного анализа данных УЗ-сканирования.
Публикации по теме
- Ультразвуковая диагностика при мониторинге консервативного лечения эпикондилитов - Кислякова М.В.
- Возможности УЗИ в мониторинге консервативного лечения тендинитов плечевого сустава - Кислякова М.В.
- Эхография патологии коленного сустава - Миронов С.П.
- Дифференциальная диагностика деформирующего остеоартроза и ревматоидного артрита при поражении коленного сустава с использованием УЗИ - Курзанцева О.М.
- Возможности ультрасонографии в прогнозировании развития деформирующего гонартроза - Ермак Е.М.
