Возможности эхографии в диагностике аденопатии при кишечной форме иерсиниоза
Рубрика: Эхография брюшной полости

УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Введение
Применение современных ультразвуковых аппаратов позволяет проводить эхографию не только при рутинных исследованиях, но и использовать ультразвуковой метод в несколько нетривиальных случаях. Особенно это относится к лимфаденопатиям, разнообразие которых привлекает внимание самых различных специалистов. Эхография аденопатий имеет короткую историю. Проведение полноценной ультразвуковой оценки состояния лимфатических узлов стало практически возможно в последние 7-10 лет. По мере улучшения разрешающей способности ультразвуковой аппаратуры, совершенствования методик исследования, повышения квалификации и обретения большего опыта врачами, проводящими эхографическое исследование, роль УЗИ (ультразвукового исследования) в диагностике аденопатий существенно возросла. Представляемое ниже сообщение является тому иллюстрацией.
Одним из проявлений аденопатий забрюшинных и висцеральных групп лимфатических узлов может быть клиника острого живота. Если в патологический процесс вовлекаются лимфатические узлы, расположенные в области илеоцекального угла, болевой синдром чаще имитирует острый аппендицит [1, 2]. До 25% пациентов с предположительным диагнозом острый аппендицит имеют нехирургическое заболевание желудочно-кишечного тракта [1]. Для уменьшения количества ненужных оперативных вмешательств (лапаротомий, лапороскопий) крайне важно определение диагностических критериев, позволяющих отличить острый аппендицит (со специфическими признаками поражения червеобразного отростка), нередко сопровождающийся реактивным лимфаденитом, и аденопатию на фоне другой природы поражения кишечной трубки (инфекционное поражение возбудителями yersinia, campylobacter, salmonella), для лечения которых используют консервативную медикаментозную терапию.
Одним из инфекционных заболеваний, часто сопровождающимся болями в области илеоцекального угла, является иерсиниоз. К возбудителям иерсиниоза относятся: Y. pestis, Y. enterocolitica, Y. pseudotuberculosis. Иерсиниоз может иметь кишечные и внекишечные проявления [4]. Кишечные формы наиболее часто характеризуются болями в правой подвздошной области, сопровождаются диарреей и могут иметь картину мезентериального лимфаденита и цекаилеита. По данным литературы, у маленьких детей наиболее часто наблюдаются энтериты, в то же время после 6 лет заболевание характеризуется внекишечными проявлениями [4]. Описаны случаи внекишечных форм иерсиниозной инфекции в виде единичных случаев острого тубулоинтерстициального нефрита [5, 6], артритов,васкулитов, холециститов, узловой эритемы [4], имеется единичное описание иерсиниозного поражения аппендикса [7]. По данным литературы, у 65% пациентов, заболевших иерсиниозом, происходит самоизлечение, однако в остальных случаях болезнь принимает хроническое течение.
У лиц старше 30 лет иерсиниоз протекает более тяжело [4], что обусловливается проявлениями септицемии, плеврита [4], желтухи, сплено- и гепатомегалии [8]. У других пациентов было отмечено развитие множественных абсцессов печени [8,9]. В зависимости от тяжести протекания заболевания в специфический воспалительный процесс вовлекаются лимфатические узлы. Распространенное поражение лимфатических узлов при иерсиниозе может имитировать злокачественное гематологическое заболевание [3]. Еще одна особенность иерсиниоза состоит в том, что прихронической форме в персистирующей фазе не удается высеять культуру возбудителя.
Материалы и методы
Иерсиниоз достаточно часто и регулярно диагностируется у пациентов, поступающих в различные лечебные учреждения. Мы проанализировали 54 случая заболевания иерсиниозом в трех клиниках Москвы за 1993 - 97 гг. Оценивались клинические данные, данные оперативного и лапароскопического исследования, заключение морфологов и результаты ультразвукового исследования. Из группы больных иерсиниозом с клиникой острого аппендицита в 5 случаях была выполнена аппендэктомия, у 10 пациентов была выполнена лапароскопия с биопсией. В остальных случаях диагноз был установлен на основании серологического заключения, больным проводилась консервативная терапия. Ультразвуковое исследование проводилось на аппаратах Алока-630, Тошиба Sal-77 с использованием низкочастотного датчика 3,5 МГц и высокочастотного - 5,0 МГц. Оценивалось состояние червеобразного отростка, стенки терминального отдела подвздошной кишки, забрюшинных и висцеральных (в данном случае мезентериальных) лимфатических узлов (рис. 1-4).
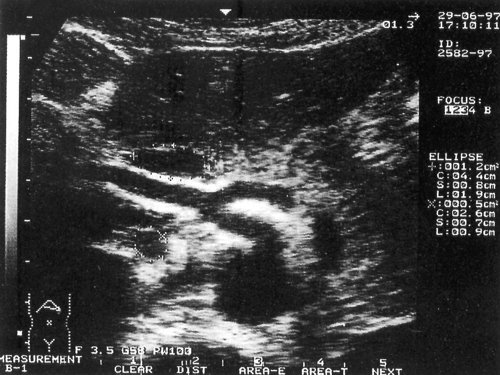
Рис. 1. Эхограмма с изображением измененных лимфатических узлов на фоне доброкачественного лимфаденита в области чревного ствола при иерсиниозе. Маркерами отмечены измененные лимфатические узлы. Использован датчик с частотой 3,5 МГц.
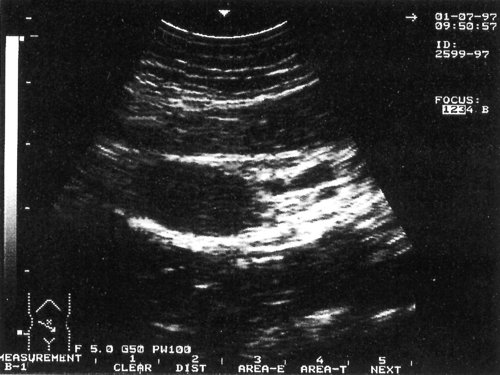
Рис. 2. Эхограмма с изображением измененных лимфатических узлов на фоне доброкачественного лимфаденита в подвздошной области при иерсиниозе. Использован датчик с частотой 5,0 МГц.
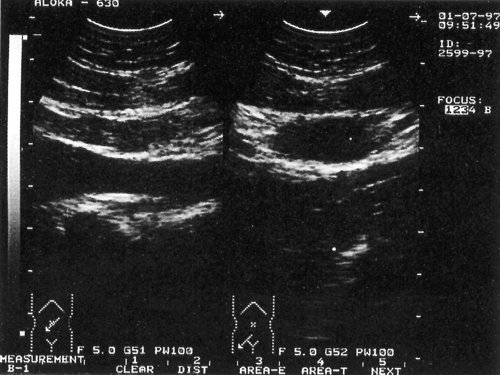
Рис. 3 . Эхограмма с изображением доброкачественного лимфаденита в парааортальной области (слева) и в подвздошной области (справа) на фоне иерсиниоза. Использован датчик с частотой 5,0 МГц.
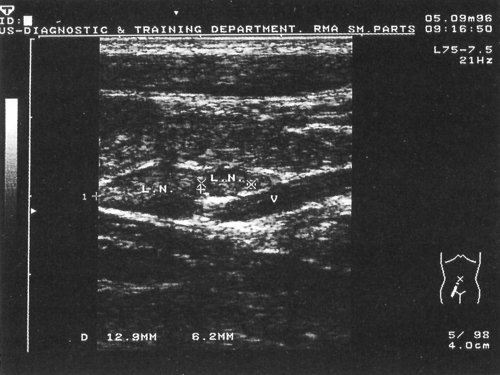
Рис. 4. Эхограмма с изображением доброкачественного лимфаденита в подвздошной области на фоне иерсиниоза. При этом удается хорошо различать составные части лимфатического узла. Использован датчик с частотой 5,0 МГц.
Результаты
Наиболее часто больные иерсиниозом попадали в хирургические отделения с диагнозом - острый аппендицит. Бывали случаи групповых поступлений пациентов из закрытых коллективов. При групповом поступлении больных иерсиниозом первые из поступивших из-за типичной картины острого аппендицита обычно подвергались операции. Остальным пациентам с учетом эпидемиологических факторов, а также данных ультразвукового исследования удавалось поставить правильный диагноз, не прибегая к оперативному вмешательству. При анализе у всех оперированных пациентов этой группы (5 человек) аппендикс макро- и микроскопически оставался не измененным. Одновременно с аппендиксом в патологоанатомическую лабораторию направлялись для исследования мезентериальные лимфатические узлы. Лимфатические узлы имели размеры от 0,5 мм и более. Большая часть лимфатических узлов как правило была увеличена до 10,0-15,0 мм в максимальном диаметре. Форма лимфатических узлов была овальной. Микроскопические изменения в структуре увеличенных лимфатических узлов имели те лее черты, что и описанные в литературе. В капсуле лимфатического узла определялись зоны фибриноидного некроза, отмечалась гиперплазия лимфоидной ткани с формированием небольших абсцессов. Данная морфологическая картина характеризует псевдотуберкулезный мезаденит (Masshoff`s disease) [10].
При морфологической оценке неувеличенных лимфатических узлов не было отмечено их выраженной структурной перестройки. Изменения характеризовались в основном гиперплазией лимфоидной ткани без признаков некроза. Данные гистологического анализа у 10 больных, которым была выполнена лапароскопия, не противоречили результатам, полученным в группе оперированных. Диагноз инфекционного заболевания - иерсиниоза также подтверждался серологически.
При ультразвуковом исследовании у всех пациентов с клиникой острого аппендицита (32 человека) не было выявлено изменений, ни в стенке червеобразного отростка ни в стенке терминального отдела подвздошной кишки. У всех пациентов при исследовании датчиком 3,5 МГц в правой подвздошной области визуализировались расположенные в виде "цепочки" увеличенные лимфатические узлы. Чаще лимфатические узлы были множественные, они никогда не имели тенденции к слиянию. Максимальный горизонтальный диаметр составлял 10,0 - 15,0 мм. При этом соотношение длинной и короткой осей узла составляло в среднем 2,1 (от 1,7 до 2,7). Форма большинства узлов была овальной. Лимфатические узлы визуализировались как гипоэхогенные образования. При размерах узла более 10,0 мм удавалось дифференцировать его центральную часть повышенной эхогенности. Лимфатические узлы меньших размеров визуализировались в виде единой солидной гипоэхогенной структуры без дифференциации на составные части.
У части больных при проведении дополнительного обследования датчиком 5,0 МГц удавалось визуализировать невидимые при использовании датчика 3,5 МГц лимфатические узлы размерами от 5,0 до 8,0 мм. При этом в единичных случаях удавалось визуализировать составные части этих не увеличенных лимфатических узлов. Сердцевина определялась в виде деформированной (суженной) линейной структуры более высокой эхогенности, корковая часть была гипоэхогенной, широкой. Практически во всех случаях применения датчика с частотой 5,0 МГц в дополнение к датчику 3,5 МГц удавалось выявлять утолщение стенки терминальной части тонкого кишечника.
По данным литературы, для иерсиниоза характерно наличие локально увеличенных подвздошных лимфатических узлов в сочетании с утолщением стенки тонкого кишечника [2]. При использовании датчика с частотой 3,5 МГц нам ни в одном случае не удалось выявить утолщение стенки тонкой кишки. Этот признак определялся при использовании датчика 5,0 МГц. В то же время увеличенные подвздошные лимфатические узлы определялись всегда. Мы обнаружили большую распространенность аденопатии по сравнению с данными литературы. Прослеживалось вовлечение в патологический процесс не только подвздошных, но парааортальных лимфатических узлов, а также лимфатических узлов, распо ложенных вблизи поджелудочной железы и по ходу печеночно-двенадцатиперстной связки. Такая распространенная аденопатия была отмечена у больных с тяжелым течением болезни. Свободная жидкость в брюшной полости у этой группы больных не определялась.
Другая, меньшая часть пациентов, страдающих иерсиниозом, попадала в гастроэнтерологические отделения с диагнозом - обострение хронического гастродуоденита. Чаще это были пациенты из детских учреждений. У этой группы больных чаще всего нет четко очерченной клинической картины. При эхографическом исследовании каких-либо видимых изменений со стороны внутренних органов или состояния лимфатической системы не было выявлено. Заболевание протекало в нетяжелой форме и заканчивалось выздоровлением даже в случае, когда не проводилось специфическое лечение.
По данным отечественной и зарубежной литературы, аналогичная картина госпитализации больных с иерсиниозом наблюдается и в других лечебных учреждениях. Однако зарубежные авторы указывают на относительную редкость данного заболевания [10], в то время как в наших учреждениях оно не может быть отнесено к редким нозологическим формам. С другой стороны, зарубежные исследователи указывают на недостаточное внимание к проблеме иерсиниоза [2] в связи с высокой частотой необоснованных оперативных вмешательств в группе этих пациентов.
Обсуждение
На основании наших наблюдений применение низкочастотных УЗ-датчиков позволяет определять только часть пораженных при иерсинсозе лимфатических узлов [11]. Аналогичная картина наблюдается, по данным литературы, и при выявлении аденопатии другой природы [12]. Для выявления всех вовлеченных в патологический процесс, в том числе и не увеличенных (от 5 до 9 мм) абдоминальных лимфатических узлов, необходимо использовать датчики более высоких частот (5,0-7,5 МГц). В связи с этим для оценки состояния абдоминальных лимфатических узлов применение датчиков 3,5 МГц имеет только ограниченные возможности и позволяет выявлять измененные лимфатические узлы определенного размера и на фоне определенной степени структурных изменений. В ряде случаев даже при использовании нашей аппаратуры удавалось выявлять и оценивать такие эхопризнаки лимфатического узла, как форма, соотношение длинной и короткой осей, возможность дифференциации составных частей узла, дифференциация его сердцевины, оценка эхогенности структурных единиц. Эти эхографические критерии лежат в основе эхосемиотики, разработанной и применяемой при оценке поверхностно расположенных групп лимфатических узлов. Основным критерием доброкачественности является вытянутость, овальность формы узла с соотношением длинной и короткой осей более 1,7 - 2,0 [13], гиперэхогенность сердцевины и возможность дифференциации составных частей лимфатического узла [13, 14].
Мы обратили внимание на то, что при использовании традиционного ультразвукового исследования абдоминальным датчиком 3,5 МГц эхографическая картина аденопатии на фоне иерсиниоза не имеет отличий от изображения аденопатии другой природы. В тоже время с помощью высокочастотных датчиков при эндоскопическом варианте ультразвукового исследования на основании эхосемиотики возможно проведение дифференциальной диагностики не только в поверхностных группах лимфатических узлов, но и в группах так называемых глубокорасположенных абдоминальных и забрюшинных лимфатических узлов. Это, скорее всего, связано с недостаточным разрешением применяемых датчиков. С учетом ограниченного количества наблюдений и несовершенства использованной аппаратуры для подтверждения или опровержения данной гипотезы необходим дальнейший анализ эхографической картины аденопатии. Бесспорно то, что при использовании аппаратуры старого поколения и низкочастотных датчиков невозможно детально оценить эхоанатомию абдоминальных лимфатических узлов, что делает проведение дифференциальной диагностики между аденопатиями, равно как и полноценную оценку состояния кишечной стенки, практически невозможной. Остается решить вопрос о способе повышения разрешения эхооценки при эхографии абдоминальных групп лимфатических узлов: либо использовать высокочастотные датчики непосредственно в момент операции на так называемых "живых" узлах либо развивать эндоскопическую методику ультразвукового исследования, при которой высокочастотный датчик в большей степени приближен к поверхности лимфатического узла.
Литература
- SimonovskyV. "Ultrasound in differential diagnosis of appendicitis."In Clin/Radiol/ 1995 Nov 50 (11): 768-73
- Puylaert J.B.; Van der Zant P.M.; Mutsaerts J.A. "Infectious ileocecitis caused by Yersinia, Campylobacter, and Salmonella: clinical, radiological and US findings." in Eur. Radiol 1997; 7(1): 3-9
- Hoogkamp-KorstanjeJ.A. "Yersinia infections." In Ned. Tijdschr. Geneeskd 1996 Jan 20; 140(3):128-30
- Hoogkamp-KorstanjeJ.A; Stolk-EngeaarV.M. "Yersinia entercolitica infection in children." In: Pediatr. Infect. Dis. J. 1995 Sept; 14(9):771-5
- Hiraoka M; Hori С; Тsuehida S; Tsukahara H; Sudo M. "Ultrasonographic findings of acute tubulointerstitial nephritis". In: Am J. Nephrol 1996; 16 (2):154-8
- Fukumoto Y; Hiraoka M; Takano T; Hiri C; Tsuchida S; Kikawa Y;Sudo M. "Acute tubulointerstitial nephritis in association with Yersinia pseudotuberculosis infection". In: Pediatric. Nephrol 1995 Feb;9(l): 78-80
- Grant H; Rode H; Cywes S. "Yersinia pseudotuberculosis affecting the appendix". In: J.Pediatr. Surge.(US), Dec.1994, 29(12) p. 1621
- JanowitzP; WechslerJ.G; MalfertheinerP; Blanco J; Kern P. "Yersinia Entercoliticainfection mit extraintestinaler Manifestation: Fallbericht und Uebersicht'Mn: Z. Gastroenterol 1994 Mar; 32(3):152-6

УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Публикации по теме
- Ультразвуковая диагностика заболеваний органов пищеварения - Chan-Sup Shim
- Клинический случай - эхинококковая киста почки - C.H. Andonov
- Возможности эхографии в диагностике аденопатии при кишечной форме иерсиниоза - Заболотская Н.В.
- Лечение псевдоаневризмы под контролем ультразвука - Minoo Bozorgzadeh
- Клиника доктора Шима - эхография брюшной полости - Chan-Sup Shim

