Возможности 3D эхографии в прогнозировании репродуктивных исходов после консервативной миомэктомии
Центральный клинический военный госпиталь, Ереван.
Рубрика: Эхография в акушерстве

УЗИ сканер HS70
Точная и уверенная диагностика. Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Введение
Снижение фертильности после консервативной миомэктомии является актуальной проблемой современной репродуктологии [1-4], поскольку она ведет к уменьшению размеров и деформации полости матки, что часто приводит к невынашиванию беременности и преждевременным родам. Размеры и конфигурация матки при двухмерной сонографии часто оказываются нормальными [3, 5]. Трехмерная сонография является высокоинформативным методом диагностики патологии полости матки. Исследование полости матки на ультразвуковых аппаратах экспертного класса позволяет выявлять её деформации, недоступные для визуализации при проведении двухмерной эхографии [6, 7]. Включение 3D ультразвукового исследования в программу прегравидарной подготовки позволит эффективно, неинвазивно и быстро оценить внутреннюю структуру полости матки и цервикального канала [8, 9].
Цель исследования - разработка 3D сонографических критериев прогнозирования наступления и исходов беременности после консервативной миомэктомии путем оценки формы и размеров полости матки.
Материал и методы
В исследование были включены 156 пациенток репродуктивного возраста от 25 до 38 лет (в среднем 33,7±3,4 года), в 2010-2012 гг. перенесших консервативную миомэктомию в разных гинекологических стационарах г. Еревана и заинтересованных в беременности. Всем женщинам в предоперационном периоде и через 3 месяца после операции дважды (в пролиферативной и секреторной фазе цикла) была проведена сонография в режимах 2D и 3D с реконструкцией полости матки в коронарном сечении. 3D исследование проводилось с использованием объемного ректовагинального датчика 5-9 МГц на ультразвуковом сканере экспертного класса в мультипланарном режиме (SRI 3, Mix 40/60%) с томографическими срезами от 2 до 4 мм.
Во время трехмерной сонографии оценивались форма полости матки, ее деформация, четкость контуров эндометрия в его реальном объемном изображении; вычислялись площадь и ширина полости матки. Площадь полости матки рассчитывалась с помощью автоматической функции измерения площади и объема. Были описаны и измерены любые поражения миометрия (миомы и признаки аденомиоза).
У всех пациенток в зависимости от величины и локализации миоматозных узлов была выполнена лапаротомическая или лапароскопическая консервативная миомэктомия. Удаленные образования были направлены на патогистологическое исследование.
Группу контроля составили 20 женщин той же возрастной группы, никогда не имевшие беременности, с интактной маткой, обратившиеся по поводу контрацепции.
Статистическая обработка данных осуществлялась с применением прикладного программного пакета "SPSS" и Microsoft Office Excel 2007. Были определены среднее и стандартное отклонение величин. Достоверность различия определялась спомощью t-критерия Стьюдента. Различие считалось статистически достоверным при р < 0,05.
Результаты и обсуждение
Размеры удаленных во время оперативного вмешательства узлов варьировали от 15 до 86 мм (в среднем составляли 44,2±15,0 мм), по локализации встречались интерстициальные, субсерозные и субмукозные, а также сочетанные формы.
По результатам гистологического исследования операционного материала у 120 (76,9%) пациенток была констатирована простая миома (без патологических митозов), у 36 (23,1%) - миоматозные узлы имели высокую степень пролиферативной активности.
Беременность наступила у 96 (61,5%) пациенток (в течение 12,2±4,7 мес.), в том числе после вспомогательных репродуктивных технологий (ART - IVF и внутриматочной инсеминации) - у 26, из них у 5 - она была эктопическая, у 23 - завершилась выкидышем, у 2 развивалась нормально.
У 66 женщин основным осложнением течения беременности являлась угроза ее прерывания, признаки которой отмечались у 58 (87,9%) пациенток, при этом у 28 (42,4%) она носила перманентный характер. Оперативное родоразрешение произведено у 50, из них у 14 (28%) по показаниям со стороны матери или плода при сроке 32-35 нед., 10 pодоразрешились через естественные родовые пути. При ретроспективном анализе конфигурации полости матки, ее площади и размеров в сопоставлении с репродуктивными исходами, установлено, что у подавляющего большинства пациенток с наступившей беременностью (77-80,2%) полость матки была почти правильной треугольной формы, площадью от 5,6 до 7,6 см², расстоянием между трубными углами - 2,94±0,17 см, что приближалось к показателям группы контроля: 5,6±0,7 см² и 3,01±0,15 см соответственно, р > 0,05 (рис. 1).
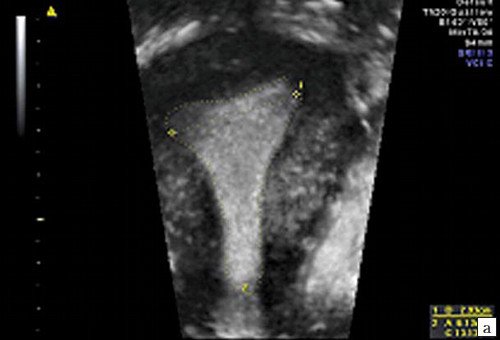
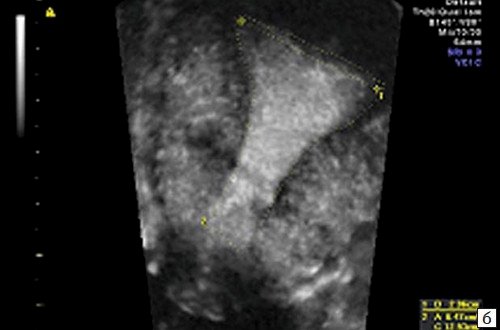
Рис. 1. Правильная треугольная форма полости матки после перенесенной консервативной миомэктомии.
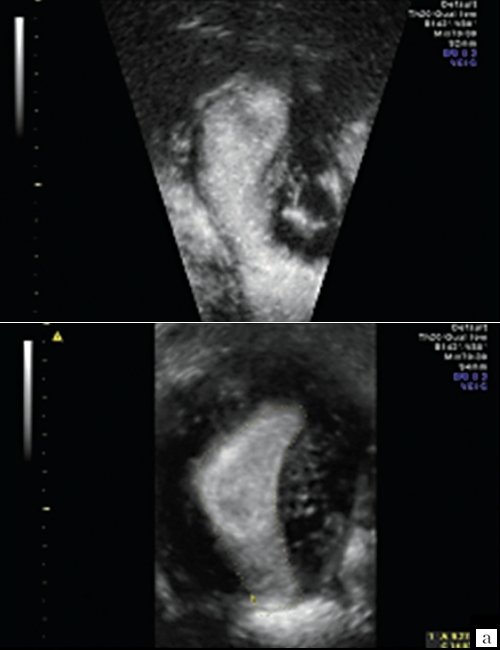
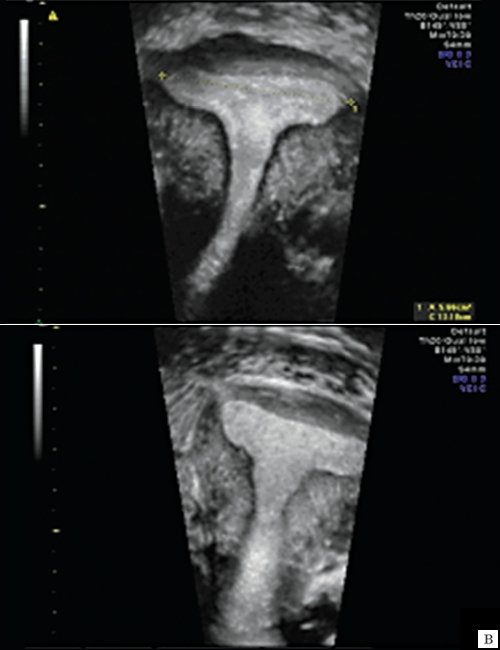
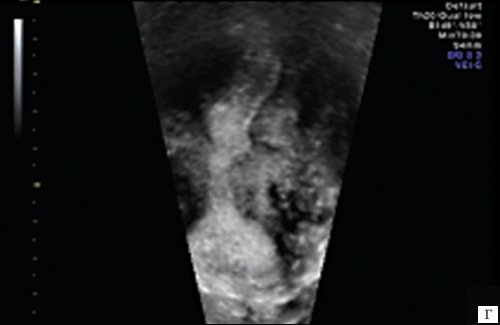
Беременность не наступила ни у одной из пациенток с деформацией полости в области трубных углов (рис. 2а), ребер матки с выраженными "дефектами наполнения" (рис. 2б), при T-образной форме полости вне зависимости от ее площади (рис. 2в) и с выраженной деформацией всех отделов полости матки с частичной ее облитерацией (рис. 2г).
а) Деформация полости в области трубных углов.
б) Деформация ребер матки с выраженными "дефектами наполнения".
в) T-образная форма полости.
г) Выраженная деформация всех отделов полости матки с частичной ее облитерацией.
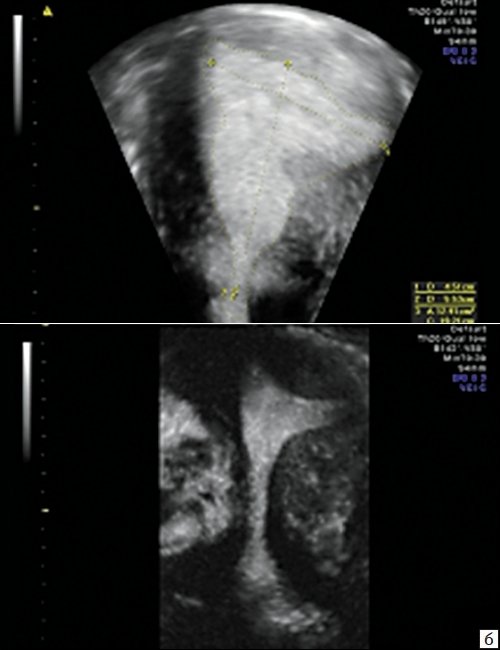
Выкидыши чаще происходили у женщин (16-69,6%) с продолговатой формой полости, расстоянием между трубными углами менее 2,8 см и/или при расширении истмического отдела полости матки (рис. 3).
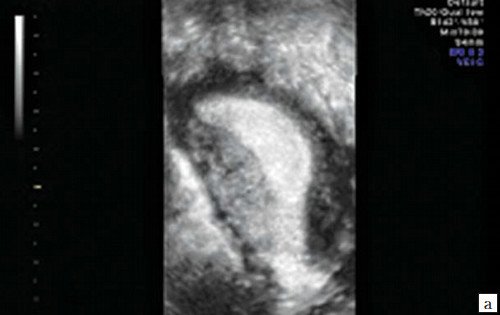
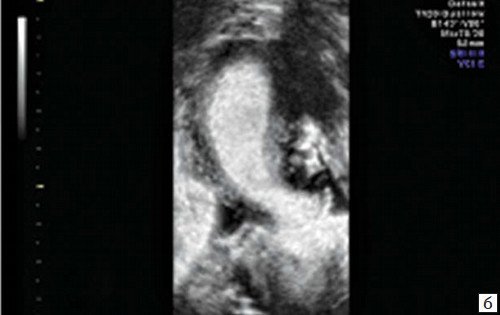
Рис. 3. Продолговатая форма полости с расстоянием между трубными углами менее 2,8 см, расширение истмического отдела.
Заключение
Анализ полученных данных позволяет установить преимущества трехмерной эхографии в прогнозировании беременности и репродуктивных исходов у пациенток, перенесших консервативную миомэктомию и рекомендовать включить этот метод ультразвукового исследования матки с реконструкцией ее полости в коронарном сечении на прегравидарном этапе и особенно при подготовке женщин для проведения лечения в программах ВРТ (вспомогательных репродуктивных технологий).
Литература
- Breda E. Borgato S., D'Agostino G., Codroma A., Borghero A., Litta P. Obstetric outcome after laparoscopic myomectomy // Hum. Reprod. 2013.
- Donnez J., Pirard C., Smets M., Jadoul P., Squifflet J. Surgical management of endometriosis // Best. Pract. Res. Clin. Obstet. Gynecol. 2004. V. 18, N 2. P. 329-348.
- Leanza V., Stracquadanio M., Ciotta L., Marchese E., Leanza G. Fertility after multiple myomectomy // Hum. Reprod. 2013.
- Dundr P., Mara M., Maskova J. et. al. Pathological findings of uterine leiomyomas and adenomyosis following uterine artery embolization // Pathol Res Pract. 2006. V. 202(10). P. 721-729.
- Exacoustos C., Brienza L., Di Giovanni A., Szabolcs B., Romanini M.E., Zupi E., Arduini D. Adenomyosis: three-dimensional sonographic findings of the junctional zone and correlation with histology // Ultrasound in Obstetrics & Gynecology. 2011. V. 37. P. 471-479.
- Kepkep K., Tuncay Y.A., Goynumer G., Tutal E. Transvaginal sonography in the diagnosis of adenomyosis: which findings are most accuratate? // Ultrasound Gynec Obstet. 2007. V. 30. P. 341-345.
- Fleischer A.C., Shappell H.W. Color Doppler Sonohysterography of Endometrial Polyps and Submucosal Fibroids //J Ultrasound Med. 2003. V. 22. P. 601-604.
- Kunz G., Beil D., Huppert P. et. al. Structural abnormalities of the uterine wall in women with endometriosis and infertility visualized by vaginal sonography and magnetic resonance imaging // Hum. Reprod. 2000. V. 15. P. 76-82.
- Ledertoug S., Ledertoug S. et al. Reproducibility of evaluation of the uterus by transvaginal sonography, hysterosonographic examination, hysteroscopy and magnetic resonance imaging // Hum. Reprod. 2002. V. 1. P. 195-200.

УЗИ сканер HS70
Точная и уверенная диагностика. Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Публикации по теме
- Фетальные аритмии: антенальная ультразвуковая дифференциальная диагностика, прогнозирование постнатальных результатов и перинатальная практика - Сафонова И.Н.
- Гемодинамика матки после хирургического гемостаза при акушерских кровотечениях - Волков А.Е.
- Возможности 3D эхографии в прогнозировании репродуктивных исходов после консервативной миомэктомии - Тохунц Карине
- Возможности эхографии для диагностики дефектов позвоночника плода - Мазырко М.А.
- Коарктация аорты у плода. Точность и ошибки диагностики - Затикян Е.П.

