Пренатальная диагностика крупной хорионангиомы плаценты
Рубрика: Эхография в акушерстве

УЗИ аппарат HM70A
Экспертный класс по доступной цене. Монокристальные датчики, полноэкранный режим отображения, эластография, 3D/4D в корпусе ноутбука. Гибкая трансформация в стационарный сканер при наличии тележки.
Введение
Хорионангиомы или гемангиомы плаценты - наиболее часто встречающиеся доброкачественные опухоли плаценты, частота которых составляет 0,2-139 случаев на 10 тыс. родов. Большие опухоли (диаметром более 5 см) встречаются реже - в 0,2-4 случаях на 10 тыс. родов. Однако, по данным исследования секционного материала, хорионангиомы обнаруживают в 1% всех плацент, подвергнутых морфологическому исследованию [1, 2]. Хорионангиомы являются нетрофобластическими опухолями и развиваются из примитивной хориальной мезенхимы приблизительно на 2-3-й неделе беременности и представлены большим количеством новообразованных сосудов капиллярного типа [1, 2].
По данным литературы, сроки первичного обнаружения таких опухолей составляют 19-36 нед. беременности. Выявить хорионангиомы в первом триместре беременности не удается.
Крупных размеров хорионангиомы обычно осложняют течение беременности. Так, преждевременные роды в таких случаях наблюдаются в три раза чаще, чем при неосложненной беременности. Кроме того, в литературе есть указания на частое их сочетание с многоводием, кровотечениями во время беременности, сердечной недостаточностью, развивающейся на их фоне у плода, а также внутриутробной гибелью плода [1-4]. Однако описывают и бессимптомное течение беременности при наличии хориоангиомы плаценты [1, 2].
Ультразвуковое исследование является ведущим методом диагностики опухолей плаценты. Небольшие опухоли, которые, как правило, не имеют клинического значения, при ультразвуковом исследовании во время беременности обнаружить не удается [3-6].
Для иллюстрации возможностей ультразвуковой диагностики крупной хорионангиомы плаценты приводим наше клиническое наблюдение, а также алгоритм ведения беременности пациентки.
Клиническое наблюдение
Повторнородящая C., 42 года, обратилась в НИИАГиР им. Д.О. Отта в 24 нед. беременности с диагнозом: "опухоль плаценты, острое многоводие". В анамнезе у пациентки было двое срочных физиологических родов и 6 искусственных абортов без осложнений. Опухоль плаценты при настоящей беременности впервые была обнаружена в 20 нед. при выполнении скринингового ультразвукового исследования.
При ультразвуковом исследовании, осуществленном в 24 нед. в НИИАГиР им. Д.О. Отта, было обнаружено, что по плодовой поверхности плаценты на расстоянии 2 см от места отхождения пуповины определяется однородной эхоструктуры солидное образование средней эхогенности (близкой к ткани плаценты) размером 38x 24 мм (рис. 1). Размеры плода, по данным фетометрии, соответствовали менструальному сроку. Было обнаружено выраженное многоводие - амниотический индекс составил 320 мм. При допплерометрическом исследовании плацентарный кровоток был не нарушен. Пациентка была госпитализирована в дородовое отделение Института для динамического наблюдения.
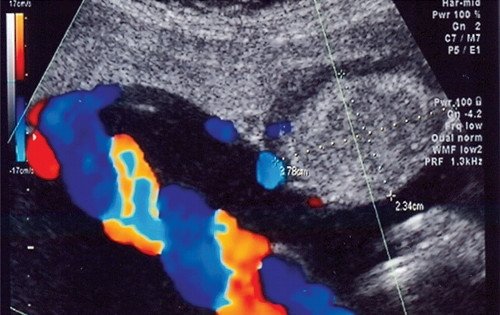
Рис. 1. Беременность 25 недель, размер опухоли плаценты - 38x 25 мм.
В отделении с целью профилактики острого многоводия пациентке была назначена терапия индометацином, проводилась профилактика развития у новорожденного респираторного дистресс-синдрома путем инфузии глюкокортикоидов. С целью оценки функционального состояния плода, роста опухоли и количества околоплодных вод ультразвуковые осмотры и допплерометрию плацентарного кровотока проводили с частотой два раза в неделю.
При ультразвуковом исследовании, выполненном в 25-26 нед., отмечено увеличение количества околоплодных вод; амниотический индекс составил 470 мм. Данные допплерометрического исследования плацентарного кровотока - без отрицательной динамики. В этих обстоятельствах было решено произвести разгрузочную амниоредукцию, при которой эвакуировано 3400 мл светлых околоплодных вод.
В дальнейшем произведено еще 3 разгрузочных амниоцентеза: в 27-28, 31-32 и 33 нед. беременности, при которых было удалено 2100, 3000 и 1700 мл амниотической жидкости соответственно. В целом с 25-й по 33-ю нед. беременности удалено более 10 л амниотической жидкости. При этом в амниоцитах методом QF-PCR были исследованы молекулярные маркеры 21, 13 и 18-й хромосом, что позволило исключить хромосомные заболевания у плода.
При динамическом ультразвуковом наблюдении отмечался рост опухоли: ее размеры увеличились в два раза и в 33-34 нед. составили 79x 54 мм (рис. 2).
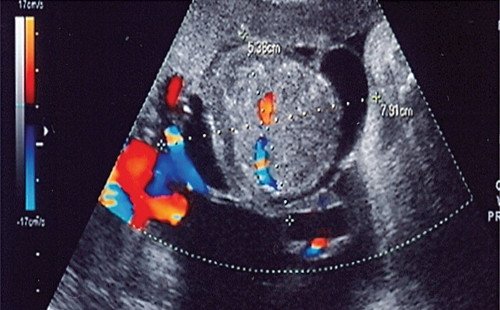
Рис. 2. Беременность 33-34 недель, размер опухоли плаценты - 79x 54 мм.
После 30 нед. беременности по плодовой поверхности опухоли появились множественные тонкостенные сотоподобные полости, заполненные анэхогенным содержимым (рис. 3).
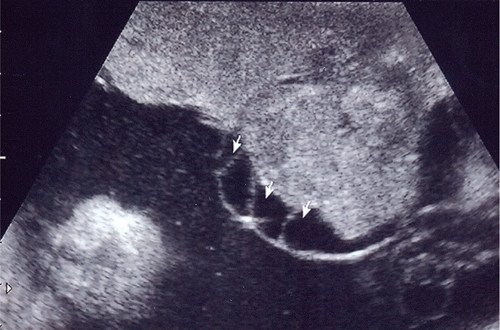
Рис. 3. Тонкостенные кистозные сотоподобные полости с геморрагическим содержимым по плодовой поверхности плаценты.
Кроме того, методом ЦДК отмечено появление признаков гиперваскуляризации опухоли: в центре и по периферии образования визуализировались сосуды диаметром 5-9 мм, имеющие артериальный и венозный спектры кривых скорости кровотока, соответствующие низкой периферической резистентности (рис. 4а, б).
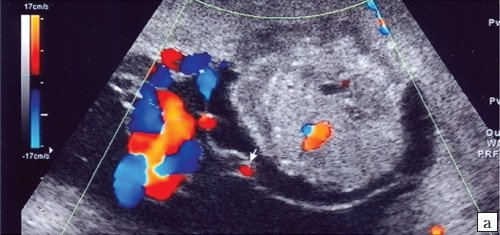
а) ЦДК поверхностных сосудов опухоли плаценты, формирующих артериовенозный шунт.
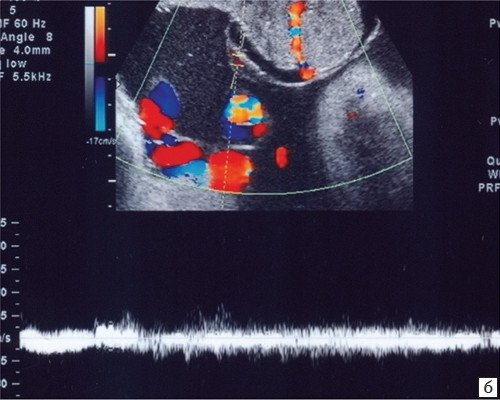
б) ЦДК поверхностных сосудов опухоли плаценты, венозный спектр кровотока при допплерометрии.
С 30-й нед. беременности у плода появилась умеренная вентрикуломегалия (диаметры задних рогов боковых желудочков составляли до 12 мм). При этом в 33-34 нед. беременности, по данным ультразвуковой фетометрии, плод соответствовал 34-35 нед. Допплерометрические показатели маточно-плацентарного и плодово-плацентарного кровотоков были в пределах нормы. Максимальная систолическая скорость кровотока в средней мозговой артерии плода не превышала физиологическую норму для срока беременности.
В связи с нарастающим многоводием и ростом размеров опухоли пациентка была родоразрешена досрочно операцией кесарева сечения при сроке беременности 33-34 нед. Родилась живая девочка массой 2580 г длиной 44 см с оценкой по шкале Апгар 7 баллов.
При визуальном осмотре у новорожденной определялись ярко-розовые кожные покровы, отечность кожных покровов головы и верхней части туловища. В первый день жизни в крови новорожденной были выявлены признаки полицитемии. В клиническом анализе крови: количество лейкоцитов - 26x 106/л, эритроцитов - 6x 1012/л, гемоглобин - 235 г/л, гематокрит - 69,5 %. Количество тромбоцитов - в пределах нормы.
По данным нейросонографии, выполненной в первый день жизни, у новорожденной была выявлена умеренная вентрикулодилатация.
В раннем неонатальном периоде новорожденная находилась в удовлетворительном состоянии, респираторных нарушений не наблюдалось.
В течение первых дней жизни новорожденной проводилась инфузионная терапия. На фоне дегидратирующей терапии окружность головы ребенка уменьшилась на три сантиметра, диаметр задних рогов боковых желудочков мозга постепенно уменьшался с 18 мм (в первый день) до 11 мм на 3-й день жизни и 9 мм на 7-й день жизни. При нейросонографическом исследовании, осуществленном через месяц после рождения, признаки вентрикулодилатации и неврологические нарушения у ребенка отсутствовали. В настоящий момент девочка развивается в соответствии с возраст- ной нормой.
При визуальном осмотре после родов плаценты в краевом ее отделе вблизи места отхождения пуповины обнаружен опухолевый узел размером 7,5x 6,0x 5,0 см эластичной консистенции, четко отграниченный от окружающих тканей, на разрезе - серовато-красноватого цвета (рис. 5, 6, 8).
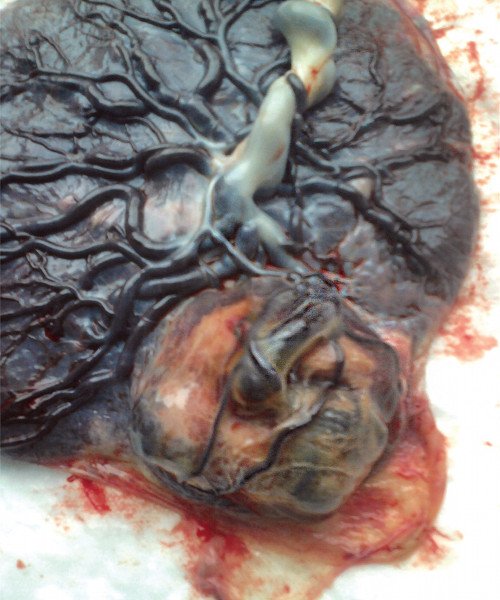
Рис. 5. Макропрепарат: плодовая поверхность плаценты, общий вид опухоли, расположенной по периферии плаценты рядом с местом отхождения пуповины.
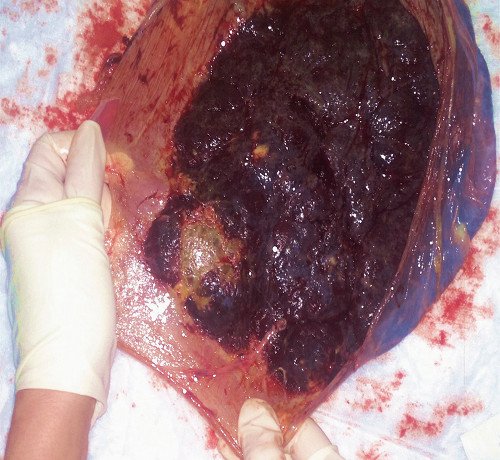
Рис. 6. Макропрепарат: материнская поверхность плаценты, общий вид опухоли.
По плодовой поверхности образования определялись множественные тонкостенные полости с геморрагическим содержимым (рис. 7а, б).
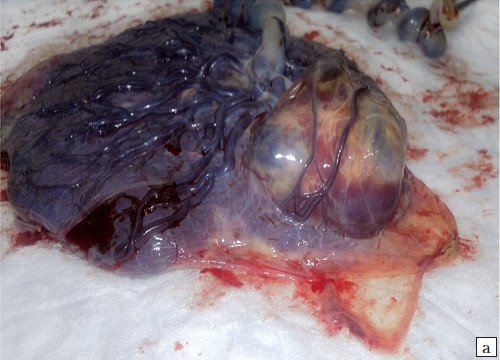
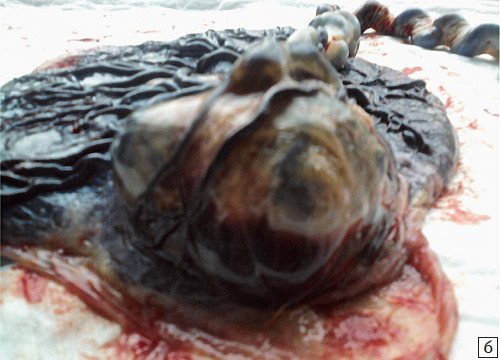
Рис. 7. Макропрепарат: тонкостенные кистозные сотоподобные полости с геморрагическим содержимым по плодовой поверхности плаценты.
Кроме того, на поверхности образования определялись крупные сосуды, имеющие связь с сосудами пуповины. При разрезе опухоли обнаружена полость с геморрагическим содержимым 20x 10 мм (рис. 8).
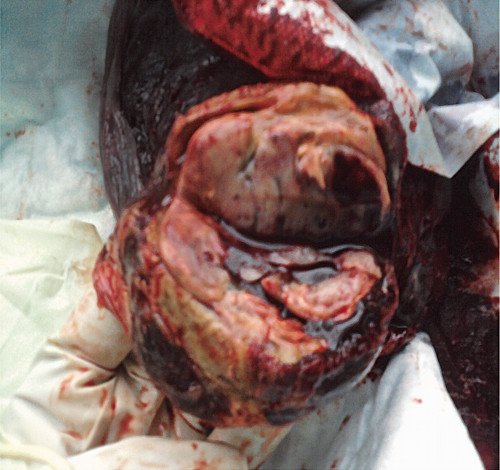
Рис. 8. Макропрепарат: солидная часть опухоли плаценты.
При гистологическом исследовании плаценты была отмечена морфологическая картина нетрофобластической доброкачественной опухоли, представленной большим количеством мелких сосудов микроциркуляторного русла, преимущественно капиллярного типа, местами с уплощенной эндотелиальной выстилкой, наличием фокусов некробиотических и некротических изменений ткани, перифокальными зонами выраженного кальциноза и отека. Морфогистологическое заключение - гемангиома плаценты (хорионангиома).
Обсуждение
При наличии опухолей в плаценте характер развивающихся на этом фоне осложнений у беременной и плода непосредственно зависит от размеров опухоли и ее гистологического строения. Хорионангиомы, имеющие размеры более 50 мм, обычно вызывают наибольшее количество осложнений беременности.
Ведущим методом диагностики новообразований плаценты является ультразвуковое исследование, при котором, как правило, обнаруживаются одиночные, редко множественные, имеющие четкие границы солидные и/или кистозные образования, расположенные по плодовой поверхности вблизи места отхождения пуповины, окруженные четко выраженной капсулой или псевдокапсулой. Опухоли могут быть расположены на плодовых оболочках, на сосудистой ножке или в толще плацентарной ткани. Нередко определяется связь их кровоснабжения с сосудами пуповины. Оценить степень васкуляризации и смоделировать структуру сосудистого русла опухоли позволяет цветовое допплеровское картирование и допплерометрия кровотока ее сосудов [7-9].
Ультразвуковые находки при хорионангиомах плаценты весьма разнообразны. Известно три гистологических типа хорионангиом, которые во многом определяют эхографические признаки опухоли [10]. Для первого типа характерно преобладание низкодифференцированного клеточного компонента, который обусловливает преимущественно солидную структуру опухоли. Второй тип - ангиобластический, наиболее типичный для хорионангиомы. В этом случае преобладает сосудистый тип или выраженный ангиоматоз. При третьем варианте в опухоли преобладают дегенеративные изменения. Однако нередко обнаруживают смешанное гистологическое строение опухолей.
Ангиобластический вариант строения хорионангиомы, при котором выявляется разветвленная сеть новообразовавшихся сосудов, как правило, сопровождается максимальным количеством осложнений. При таком типе хорионангиомы фетальные потери составляют до 30 %. При этом сосудистое русло опухоли, как правило, формирует артериовенозный шунт. Артериовенозный шунт приводит к неадекватному газообмену в терминальных ворсинах и депонированию крови. Аномальный сосудистый шунт может направлять кровь в обоих направлениях от плода и к плоду, создавая предпосылки к тяжелым гемодинамическим и метаболическим нарушениям. Следствием таких изменений в первом случае (от плода) является развитие у плода анемии, тромбоцитопении, печеночной недостаточности, гипопротеинемии, сердечной недостаточности, формируется многоводие. Во втором случае (к плоду) происходит увеличение венозного возврата к сердцу плода; у него наблюдается гиперволемия, полицитемия, сердечная недостаточность, развивается многоводие. Результатом обоих вариантов течения может быть антенатальная гибель плода.
Дегенеративного типа хорионангиомы обычно имеют солидное строение и низкую васкуляризацию. При ультразвуковом исследовании дегенеративные изменения в хорионангиоме характеризуются появлением анэхогенных бессосудистых полостей в центре и/или по периферии опухоли.
Многоводие является патогномоничным симптомом хорионангиомы и развивается в 14-33 % случаев. Существует прямая корреляция между размерами, степенью васкуляризации опухоли и выраженностью многоводия [4, 9, 10]. В свою очередь, при выраженном многоводии частым осложнением течения беременности является ее невынашивание. Имеются данные о разрешении многоводия при применении индометацина [11].
Однако в описанном нами случае терапия индометацином оказалась неэффективной. Пролонгировать беременность и получить жизнеспособного новорожденного позволили проведенные серийные разгрузочные амниоцентезы.
Лабораторно-клинические данные новорожденного и гистологического исследования опухоли плаценты свидетельствовали о наличии в нашем случае дегенеративно-ангиобластичекого типа хорионангиомы. Выраженная внутриопухолевая сосудистая сеть привела к формированию артериовенозного шунта и увеличению венозного возврата к сердцу плода. Результатом этого явилась полицитемия, обнаруженная в крови плода. Появление умеренной вентрикулодилатации, выявленной у плода и новорожденного, быстро разрешившейся в раннем постнатальном периоде, по-видимому, связано с повышенным венозным возвратом к сердцу плода и гиперволемией.
В литературе описаны случаи успешного внутриутробного инвазивного лечения хорионангиом. Считают, что при выявлении ультразвуковых признаков тяжелой анемии у плода (повышении максимальной систолической скорости кровотока в средней мозговой артерии при наличии или отсутствии у него водянки) показано проведение плоду внутриматочных внутрисосудистых гемотрансфузий [12, 13].
Также есть указание на эффективность операций, направленных на деваскуляризацию опухоли: внутриопухолевого введения 100 % этилового спирта или эмболизации сосудов опухоли под ультразвуковым контролем [13]. Кроме того, прекращение внутриопухолевого кровотока возможно при фетоскопической лазерной или электрокоагуляции сосудов опухоли [14, 15]. Особенно эффективным является сочетание внутриутробных трансфузий и манипуляций, направленных на деваскуляризацию опухоли. Успех инвазивных вмешательств, как считают авторы [12-15], во многом зависит от исходного функционального состояния плода (наличия признаков сердечной недостаточности и выраженности гемодинамических нарушений.
В литературе имеются отдельные наблюдения, описывающие сочетание хорионангиомы плаценты с хромосомной патологией у плода, чаще с болезнью Эдвардса. При этом во всех случаях таких описаний хорионангима не была единственным маркером хромосомной патологии [16]. Для исключения такой возможности нами были исследованы амниоциты, полученные при амниоредукции, что позволило полностью исключить хромосомную патологию у плода.
При планировании способа родоразрешения помимо функционального состояния плода следует учитывать и ряд факторов, способных осложнить течение родового акта: в первую очередь это большие размеры и локализация опухоли. Планируя роды, следует учитывать риск травматизации опухоли с развитием кровотечения из ее сосудов. При гиперваскулярных хорионангиомах в четыре раза чаще, чем в популяции, встречаются такие осложнения беременности, как отслойка плаценты (4 %) и преэклампсия (16,8 %) [1, 2, 3, 9]. В нашем случае был учтен высокий риск кровотечения, обусловленный значительными размерами опухоли, быстрым прогрессированием признаков ее гиперваскуляризации с формированием множественных жидкостных образований по поверхности опухоли, что склонило консилиум врачей выбрать способом родоразрешения операцию кесарева сечения, что было выполнено врачами досрочно.
Дифференциальная диагностика
В плацентарной ткани встречаются различные типы опухолей. Выявление объемных образований в плаценте нередко требует дифференциальной диагностики. Описанные выше ультразвуковые характеристики позволяют отличить хорионангиомы от тератом, метастатических опухолей, опухолей трофобласта (частичный пузырный занос и хорионкарцинома), субмукозных миом матки и ретроплацентарных гематом [1, 2, 3, 11, 17, 18].
Тератомы плаценты исключительно редкие опухоли, обычно имеющие смешанное солидно-кистозное строение со слабой васкуляризацией, а в 10-20 % - исключительно кистозное строение, 40 % плацентарных тератом кальцифицировано.
Источником появления метастатических опухолей в плаценте может быть опухолевый процесс у плода (нейробластома, гигантский пигментный невус, лейкемия) или первичные злокачественные опухоли матери (меланомы, лимфомы, саркомы, опухоли молочных желез и яичников). Более половины меланом метастазируют в плаценту - это около 30 % метастазов плаценты. 27 % метастазов проникают в плод, из них 18 % приходится на меланому.
Ультразвуковое изображение в достаточной степени отражает морфологические характеристики двух видов трофобластических опухолей. При частичном пузырном заносе в пределах опухолевого узла наблюдаются гипо- и анэхогенные зоны округлой формы. Для хорионкарциномы характерно наличие узла солидного строения и зоны повышенной васкуляризации в толще миометрия с высокой периферической резистентностью.
Дифференциальный эхографический диагноз следует проводить также с миомой матки, особенно при вторичных изменениях в узле (отек, некроз). Ретроплацентарные гематомы расположены по базальной поверхности плаценты и характеризуются отсутствием васкуляризации.
Заключение
Таким образом, ключевым моментом диагностики и определения тактики ведения беременности при хорионангиоме является ультразвуковое исследование. Динамическое ультразвуковое наблюдение с использованием аппаратов с высокой разрешающей способностью позволяет рано выявить опухоль, правильно диагностировать ее гистологический тип, а также своевременно обнаружить признаки гиперваскуляризации опухоли плаценты и предположить формирование патологического сосудистого шунта. Инвазивные вмешательства при хорионангиоме являются эффективным методом терапии осложнений и позволяют пролонгировать беременность. Крупные размеры гиперваскуляризированной опухоли, имеющей артериовенозный шунт, являются показанием для досрочного оперативного родоразрешения.
Литература
- Benirschke K., Kaufman P. Pathology of the Human Placenta: Benign Tumors. Springer-Verlag: New York, NY, 1995; 709-18.
- Fox H. Pathology of the placenta. Philadelphia, PA, Saunders 1973 P. 62.
- Бойкова Ю.В., Демидов А.Н., Стыгар О.А. Возможности ультразвукового выявления хорионангиом плаценты // Ультразвуковая диагностика в акушерстве, гинекологии и педиатрии. 2000. N 4. С. 279-84.
- D`Ercole C., Cravello L., Boubli L., Labit C., Millet V., Potier A., Blanc B. Large chorioangioma associated with hydrops fetalis: prenatal diagnosis and management // Fetal Diagn Ther. 1996. V.11. P. 357-60.
- Алексеева Т.Л., Николаев Л.Т., Рябов И.И. Пренатальное ультразвуковое наблюдение хорионангиомы плаценты во II триместре беременности // Эхография. 2002. N 3. С. 275-7.
- Мальков П.Г., Гриневич В.Н. , Морозова М.А. и др. Гигантская плацентарная гемангиома (хорангиома) // Архив патологии. 2009. Т. 71. N 3. С.37-9.
- Taori K., Patil P., Attarde V., et al. Chorioangioma of placenta: Sonographic features // J Clin Ultrasound. 2008. V. 36. P.113-15.
- Ибрагимов Р.Р. Случай ультразвуковой диагностики хорионангиомы // Ультразвуковая диагностика в акушерстве, гинекологии и педиатрии. 2001. N 2. С. 139-42.
- Zalel Y., Weisz B., Gamzu R., Schiff E., Shalmon B., Achiron R. Chorioangiomas of the placenta: sonographic and Doppler flow characteristics // J Ultrasound Med. 2002. V.21. P. 909-13.
- Kirkpatrick A.D., Podberesky D.J., Gray A.E. and McDermott J.H. Placental chorioangioma // Radiographics. 2007. V. 27. P. 1187-90.
- Kriplani A., Abbi M., Banerjee N., Roy K.K., Takkar D. Indomethacin therapy in the treatment of polyhydramnios due to placental chorioangioma // J Obstet Gynaecol Res. 2001. V. 27: 245-8.
- Escribano D., Galindo A., Arbues J., Puente J.M., De la Fuente P. Prenatal management of placental chorioangioma: value of the middle cerebral artery peak systolic velocity // Fetal Diagn Ther. 2006. N 21(6). P. 489-93.
- Deren O., Ozyuncu O., Onderoglu L.S., Durukan T. Alcohol injection for the intrauterine treatment of chorioangioma in a pregnancy with transfusion resistant fetal anemia: a case report // Fetal Diagn Therap. 2007. V. 22. P. 203-5.
- Quintero R.A., Reich H., Romero R., Johnson M.P., Gonçalves L., Evans M.I. In utero endoscopic devascularization of a large chorioangioma // Ultrasound Obstet Gynecol. 1996. V. 8. P. 48-52.
- Quarello E., Bernard J.P., Leroy B., Ville Y. Prenatal laser treatment of a placental chorioangioma // Ultrasound Obstet Gynecol. 2005. V. 25. P. 299-301.
- Волков А.Е. Единственная артерия кистозно-измененной пуповины и хорионангиома при синдроме Эдвардса // Ультразвуковая диагностика в акушерстве, гинекологии и педиатрии. 1999. N 3. С. 246-9.
- Williams V.L., Williams R.A. Placental teratoma: Prenatal ultrasonographic diagnosis// J Ultrasound Med. 1994. V.13. P. 587-9.
- Potter J.F., Schoenman M. Metastasis of maternal cancer to the placenta and fetus // Cancer. 1970. V. 25. P. 380-8.

УЗИ аппарат HM70A
Экспертный класс по доступной цене. Монокристальные датчики, полноэкранный режим отображения, эластография, 3D/4D в корпусе ноутбука. Гибкая трансформация в стационарный сканер при наличии тележки.
Публикации по теме
- Синдром ЕЕС. Возможности пренатальной диагностики и особенности медико-генетического консультирования - Е.Н Андреева
- Пренатальная диагностика опухолей у плода - М.А Мазырко
- Пренатальная диагностика крупной хорионангиомы плаценты - Шелаева Е.В.
- Возможности ультразвуковой диагностики и ведения беременности в рубце на матке - Чечнева М.А.
- Неразвивающаяся внематочная беременность. Случай из практики - Лукьянова Е.А.


