Номограмма Mansoura для определения размеров шейки матки при нормальной беременности
Рубрика: Эхография в акушерстве

УЗ сканер Samsung RS85
Аппарат премиум класса со встроенным искусственным интеллектом, для лечебных учреждений с высокими требованиями к ультразвуковой диагностике.
В ходе проспективного длительного сравнительного исследования в общей сложности 304 беременных двух групп: здоровые (п=204) и группы высокого риска (п=100) с клиническим диагнозом цервикальной недостаточности, была выработана номограмма для определения размеров шейки матки при нормальной беременности. Нормальные случаи наблюдались с помощью ТВУЗИ с 10-й по 38-ю неделю беременности, женщины с высоким риском - до и после проведения серкляжа (наложения круговых швов на шейку матки) вплоть до родоразрешения. Определяли следующие статистические показатели: среднее значение, стандартное отклонение, минимальный и максимальный диапазоны и пороговое значение для каждого из 5 параметров шейки матки: длина шейки матки, внутренний диаметр зева, толщина нижнего сегмента матки, величина заднего угла шейки матки и толщина шейки матки. С помощью метода дискриминантного анализа показателей, которые были получены у здоровых беременных и беременных с высоким риском невынашивания, мы разработали наши ультразвуковые критерии диагностики несостоятельности шейки матки, которые включают в себя: длина шейки матки < 25 мм, диаметр внутреннего зева > 6 мм, и задний угол шейки матки > 90. Эти показатели позволяют сделать правильный прогноз несостоятельности шейки в 86,4% и исключить это состояние в 88,9% случаев.
Введение
Шейка матки при беременности - чрезвычайно важная анатомическая и функциональная структура. Нарушения, возникающие в шейке матки, могут серьезно влиять на исход беременности (Fleischer и соавт., 1992). Любые исследования, в которых используется ультрасонографический метод диагностики и даются номограммы размеров шейки матки при нормальных физиологических условиях, предполагают, что каждое учреждение должно устанавливать собственные ультразвуковые диагностические критерии несостоятельности зева (Ludmir, 1988). Эти номограммы могут быть полезны в динамическом наблюдении женщин с привычным невынашиванием из-за несостоятельности шейки. Хотя и трансабдоминальная ультрасонография (ТАУЗИ) и трансвагинальная ультрасонография (ТВУЗИ) использовались в оценке шейки в течение беременности, последняя (ТВУЗИ) считается более эффективной (Brown и соавт., 1986; Anderson, 1990). В различных работах с использованием ультразвукового метода приводились различные значения размеров шейки матки, в частности длины и размера внутреннего зева при нормальной беременности. В период между между 12 и 40 неделями беременности длина шейки матки составляет 35-48 мм (Zemyin, 1981, Podobnik и соавт., 1988), а диаметр внутреннего зева - от 3,4 до 6,0 мм в сроки 10-33 недели (Podobnik и соавт., 1988, Ayres и соавт., 1988). Отклонения в результатах различных исследований были достаточно велики, чтобы можно было разработать номограммы для какого-либо конкретного учреждения.
Цели исследования
- Разработка номограммы размеров шейки матки для нормальной беременности у женщин.
- Определение диапазона и средних значений длины шейки матки и диаметра внутреннего зева в случаях с истинной не состоятельностью шейки матки по данным других неультразвуковых методов диагностики.
- Предложить наши собственные объективные критерии для проспективной диагностики несостоятельности шейки матки у беременных исходя из двух вышеупомянутых целей.
Пациенты и методы
Это исследование было проведено в клинике Университета Mansoura, отделении патологии беременности в период с апреля 1993 по июнь 1995 гг. В этом исследовании использовали ультразвуковой аппарат SonoAce-1500 (компания MEDISON, Южная Корея) с влагалищным датчиком 6,5 МГц. Пациенткам кратко объясняли исследование, для того чтобы обеспечить принятие новой методики сканирования и сотрудничества со стороны женщин. Каждая пациентка, которая была включена в исследование, дала информированное согласие. Исследование включило в себя 304 случая, которые были разделены на 2 группы.
А. Нормальная беременность. Для определения номограммы размеров шейки матки 204 беременным женщинам, не имеющим факторов риска несостоятельности шейки матки, проводилось динамическое наблюдение с использованием ТВУЗИ и осмотра тазовых органов каждые 4 недели с 10-й до 40-й недели беременности. Случаи беременности, завершившиеся преждевременными родами (37 недель), были исключены из окончательного анализа. При каждом ультразвуковом сканировании оценивалось 5 размеров:
- Длина шейки матки - измерялась по линии, проведенной через центр цервикального канала (анэхогенное или гипоэхогенное пространство) от влагалищной части децидуальной пластинки (ультразвуковой внутренний зев) к основанию ультразвукового внешнего зева;
- Диаметр внутреннего зева.
- Толщина шейки на уровне внутреннего зева.
- Толщина передней стенки нижнего сегмента матки.
- Задний угол шейки матки, который был измерен с помощью протрактора, для получения твердой копии (распечатки) в сагиттальной плоскости на уровне внутреннего зева.
Б. Беременные с высоким риском невынашивания. Для получения собственных ультразвуковых критериев несостоятельности шейки матки 100 беременным с риском несостоятельности шейки, диагностированной другими неультразвуковыми методами (анамнез и результаты клинического обследования), проводилось динамическое наблюдение с помощью ТВУЗИ до и после серкляжа шейки матки вплоть до 38-й недели беременности. В каждом случае определяли 5 вышеукзанных показателей и оценивали выпячивание оболочек.
Статистический анализ
Чтобы проверить выборку на соответствие нормальному распределению, был построен график частоты случаев вместе с кривой нормального распределения для средней величины и стандартного отклонения. Поскольку в большинстве наблюдений данные значительно отклонялись от нормального распределения, использовались непараметрические статистические методы. Для описания данных использовались среднее значение показателя, стандартное отклонение, диапазон от минимального до максимального значения и 5-я и 95-я перцентиль. Для сравнения различных групп использовался непараметрический дисперсионный анализ Kruskal-Wallis (ANOVA). Для проверки различии между двумя группами использовался U тест Mann-Whitney. Парный тест Wilcoxon применяли для оценки различий между исходными и последующими измерениями размеров шейки матки. Для отбора переменных, которые могли иметь прогностическое значение в оценке несостоятельности шейки матки, использовался дискриминантный анализ. Расчеты проводили на IBM-совместимом компьютере с помощью статистического пакета SPSS/PC+ (SPSS Inc., Чикаго).
Результаты
Номограмма
Номограмма размеров шейки матки основана на результатах обследования 204 случаев нормальной беременности с помощью ТВУЗИ от 10-й до 38-й недели, и 100 беременных с высоким риском несостоятельности шейки, которым проводилось ТВУЗИ до и после процедуры серкляжа.
Средняя длина шейки матки в сроки с 10 по 14-ю неделю нормальной беременности составляла 35,4±5,1 мм, в дальнейшем прогрессивно увеличивалась до 41±4,3 мм в сроки 24-29 недель (р < 0,0001) и затем уменьшалась до 28,6±4,5 мм после 34-й недели (р < 0,013), что не зависело от особенностей протекания беременности или родов (табл. 1 и рис. 1).
| Срок беременности, нед. | 10-14 | 15-19 | 20-24 | 25-29 | 30-34 | 35-40 |
|---|---|---|---|---|---|---|
| Число наблюдений | 204 | 192 | 185 | 173 | 171 | 190 |
| Средняя длина | 35,4 | 36,2 | 40,3 | 41 | 36,4 | 28,6 |
| Многократная беременность (n = 130) | 35,6 | 36,7 | 40,1 | 42,3 | 36,3 | 28,4 |
| Первая беременность (n = 74) | 35,3 | 36,5 | 40,4 | 40,9 | 35,8 | 28,1 |
| Диапазон | 28-45 | 30-48 | 32-48 | 34-49 | 34-43 | 20-37 |
| 5-95-я перцентиль | 28-45 | 30-46 | 32-47 | 34-48 | 34-42 | 20-36 |
| Стандартное отклонение | 5,1 | 5,3 | 4,5 | 4,3 | 3,7 | 4,5 |
| Пороговое значение* | - | >0,05 | <0,0001 | 0,0001 | 0,013 | 0,0001 |
Примечание: P'(W) теста Wilcoxon между первичным и последующими исследованиями; P'(W) между женщинами с первой беременностью и имевшими несколько беременностей не достоверно (р > 0,05).
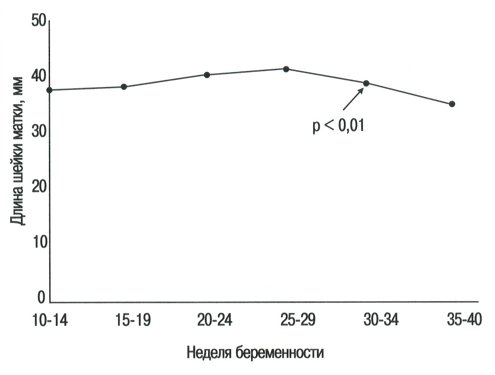
Рис. 1. Длина шейки матки в течение нормальной беременности.
Табл. 2 и рис. 2 показывают, что диаметр внутреннего зева в среднем на 10-14 неделях нормальной беременности (3,8±0,9 мм) оставался постоянным до 30-й недели беременности, когда он стал постепенно и значительно нарастать.
| Срок беременности, нед. | 10-14 | 15-19 | 20-24 | 25-29 | 30-34 | 35-40 |
|---|---|---|---|---|---|---|
| Число наблюдений | 204 | 192 | 185 | 173 | 171 | 190 |
| Средний размер | 3,8 | 4 | 4,4 | 4,5 | 5,4 | 11,6 |
| Диапазон | 2-5 | 2-5 | 2-6 | 2-6 | 3-7 | 4-30 |
| 5-95-я перцентиль | 2-5 | 2-5 | 2-6 | 3-6 | 3-7 | 4-28 |
| Стандартное отклонение | 0,9 | 0,8 | 0,9 | 1,0 | 1,0 | 7,4 |
| Пороговое значение* | 5,6 | 5,6 | 6,2 | 6,5 | 12,8 | 26,4 |
| P'(W) | - | >0,05 | >0,05 | >0,05 | 0,021 | <0,0001 |
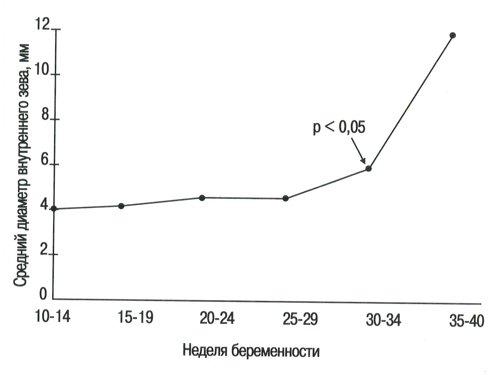
Рис. 2. Диаметр внутреннего зева в течение нормальной бенности.
Толщина шейки матки (табл. 3 и рис. 3), в 10-14-ю неделю нормальной беременности составляла в среднем 29±2,8 мм; в течение беременности происходило ее значительное постоянное увеличение. При нормальной беременности, на 15-19 неделе толщина передней стенки шейки матки была равна 10,1±1,3 мм и значительно уменьшилась к 25-й неделе (Р < 0,03) (табл. 4 и рис. 4).
| Срок беременности, нед. | 10-14 | 15-19 | 20-24 | 25-29 | 30-34 | 35-40 |
|---|---|---|---|---|---|---|
| Число наблюдений | 204 | 192 | 185 | 173 | 171 | 190 |
| Средняя толщина | 29 | 30 | 32,7 | 34,6 | 36 | 40,3 |
| Диапазон | 25-35 | 27-35 | 28-36 | 31-38 | 32-50 | 35-50 |
| 5-95-я перцентиль | 25-34 | 27-35 | 28-36 | 31-38 | 33-39 | 36-47 |
| Стандартное отклонение | 2,8 | 2,1 | 2 | 2 | 2,2 | 3,4 |
| Пороговое значение | 34,6 | 34,2 | 34,7 | 38,6 | 40,4 | 47,1 |
| P'(W) | - | >0,05 | 0,013 | 0,002 | <0,0001 | <0,0001 |
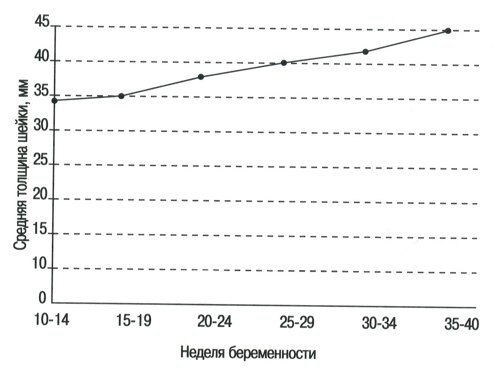
Рис. 3. Толщина шейки матки в течение нормальной беременности.
| Срок беременности, нед. | 15-19 | 20-24 | 25-29 | 30-34 | 35-40 |
|---|---|---|---|---|---|
| Средняя толщина | 10,1 | 9,9 | 9 | 8,5 | 5,9 |
| Диапазон | 8-13 | 9-12 | 7-12 | 6-11 | 4-8 |
| 5-95-я перцентиль | 9-13 | 9-12 | 8-11 | 6-11 | 4-8 |
| Стандартное отклонение | 1,2 | 0,8 | 1,0 | 1,1 | 1,3 |
| Пороговое значение | 7,7 | 8,3 | 7 | 6,3 | 3,3 |
| P'(W) | - | >0,05 | <0,031 | <0,0001 | <0,0001 |
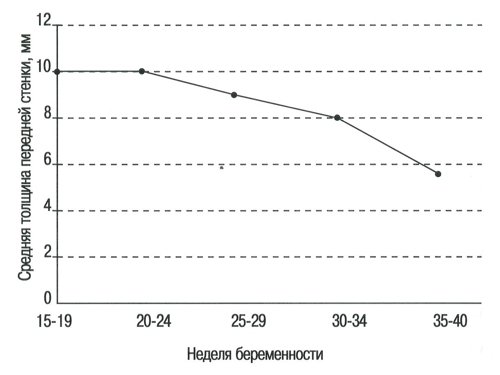
Рис. 4. Толщина передней стенки нижнего сегмента матки в течение нормальной беременности.
Величина заднего угла шейки матки при нормальной беременности на 10-14-ю неделю составляла 77,8±6,9 градуса, оставаясь более или менее стабильной до 30-34 недели, когда начиналось значительное увеличение вплоть до конца беременности (Р < 0,0001) (табл. 5 и рис. 5).
| Срок беременности, нед. | 10-14 | 15-19 | 20-24 | 25-29 | 30-34 | 35-40 |
|---|---|---|---|---|---|---|
| Число наблюдений | 204 | 192 | 185 | 173 | 171 | 190 |
| Средний угол | 77,8 | 77,9 | 78,4 | 79,7 | 89,5 | 89,2 |
| Диапазон | 65-90 | 65-90 | 68-90 | 70-90 | 70-115 | 70-120 |
| 5-95-я перцентиль | 65-90 | 65-90 | 70-90 | 70-90 | 70-110 | 70-120 |
| Стандартное отклонение | 6,9 | 7,1 | 14,7 | 7,7 | 11,4 | 14 |
| Пороговое значение | 91,6 | 92,1 | 107,8 | 95,1 | 107,3 | 117,3 |
| P'(W) | - | >0,05 | >0,05 | >0,05 | <0,0001 | <0,0001 |
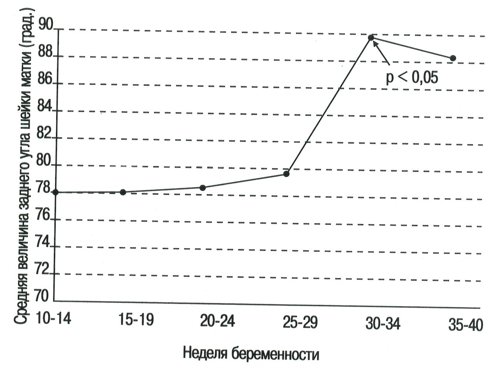
Рис. 5. Величина заднего угла шейки матки в течение нормальной беременности.
Беременность с высоким риском несостоятельности шейки матки
У женщин с высоким риском несостоятельности зева средняя длина шейки матки, диаметр внутреннего зева, толщина шейки матки, величина заднего угла, шейки матки и толщина передней стенки нижнего сегмента матки до выполнения серкляжа достоверно отличались от нормы (табл. 6). Таким образом шейка была короче, внутренний зев - более широкий, шейка - более толстая, задний угол - более широкий и передняя стенка нижнего сегмента - более тонкая по сравнению с нормальными случаями.
| Группа | Длина шейки матки | Диаметр внутреннего зева | Толщина шейки | Задний угол | Передняя стенка |
|---|---|---|---|---|---|
| Нормальная беременность: | |||||
| Среднее значение | 35,4 | 3,8 | 2,9 | 77,8 | 10,1 |
| Стандартное отклонение | 5,1 | 0,9 | 2,8 | 6,4 | 1,2 |
| Беременность с высоким риском: | |||||
| Среднее значение | 28,7 | 5,8 | 31,8 | 92,8 | 4,5 |
| Стандартное отклонение | 5,4 | 3,5 | 3,2 | 19,2 | 1,6 |
| P (M.-W/)* | <0,0001 | <0,0001 | <0,0001 | <0,0001 | <0,001 |
После серкляжа шейки матки по всем этим показателям (кроме толщины нижнего сегмента) наблюдалось существенное улучшение, что приближало их к нормальным значениям (табл. 7-11, рис. 6-8).
| Параметр | До серкляжа | После серкляжа | ||||
|---|---|---|---|---|---|---|
| Срок беременности, нед. | ||||||
| 15-19 | 20-24 | 25-29 | 30-34 | 35-40 | ||
| Число наблюдений | 100 | 100 | 93 | 89 | 82 | 78 |
| Средний угол | 28,7* | 39,9* | 33,2 | 36,9 | 35,3 | 27,5 |
| Диапазон | 18-38 | 22-39 | 25-42 | 26-44 | 25-43 | 20-35 |
| 5-95-я перцентиль | 22-36 | 25-38 | 27-42 | 30-44 | 38-42 | 20-35 |
| Стандартное отклонение | 5,4 | 4,4 | 4,9 | 5,1 | 4,3 | 5,7 |
| Параметр | До серкляжа | После серкляжа | ||||
|---|---|---|---|---|---|---|
| Срок беременности, нед. | ||||||
| 15-19 | 20-24 | 25-29 | 30-34 | 35-40 | ||
| Число наблюдений | 100 | 100 | 93 | 89 | 82 | 78 |
| Средний диаметр | 5,8* | 4,2* | 4,5 | 4,7 | 5,6 | 11,7 |
| Диапазон | 3-16 | 2-5 | 3-9 | 3-9 | 3-10 | 4-32 |
| 5-95-я перцентиль | 3-15 | 2-5 | 3-6 | 3-8 | 3-9 | 4-26 |
| Стандартное отклонение | 3,5 | 0,7 | 1,5 | 1,0 | 1,7 | 7 |
| Параметр | До серкляжа | После серкляжа | ||||
|---|---|---|---|---|---|---|
| Срок беременности, нед. | ||||||
| 15-19 | 20-24 | 25-29 | 30-34 | 35-40 | ||
| Число наблюдений | 100 | 100 | 93 | 89 | 82 | 78 |
| Средняя толщина | 31,8* | 30,2* | 31,5 | 32,3 | 35,6 | 40,4 |
| Диапазон | 28-42 | 28-32 | 29-34 | 29-35 | 30-38 | 34-51 |
| 5-95-я перцентиль | 28-39 | 28-32 | 30-34 | 30-34 | 31-38 | 35-45 |
| Стандартное отклонение | 3,2 | 1,1 | 1,3 | 1,5 | 1,5 | 4,4 |
| Параметр | До серкляжа | После серкляжа | ||||
|---|---|---|---|---|---|---|
| Срок беременности, нед. | ||||||
| 15-19 | 20-24 | 25-29 | 30-34 | 35-40 | ||
| Число наблюдений | 100 | 100 | 93 | 89 | 82 | 78 |
| Средняя толщина | 9,5 | 9,8 | 9,7 | 8,9 | 8,4 | 5,6 |
| Диапазон | 6-12 | 7-13 | 7-13 | 7-12 | 6-11 | 4-9 |
| 5-95-я перцентиль | 7-12 | 7-12 | 7-12 | 7-11 | 6-10 | 4-8 |
| Стандартное отклонение | 1,6 | 1,5 | 1,6 | 1,4 | 1,2 | 1,4 |
| Параметр | До серкляжа | После серкляжа | ||||
|---|---|---|---|---|---|---|
| Срок беременности, нед. | ||||||
| 15-19 | 20-24 | 25-29 | 30-34 | 35-40 | ||
| Число наблюдений | 100 | 100 | 93 | 89 | 82 | 78 |
| Средний угол | 92,8 | 79,6 | 85,4 | 85,5 | 88,9 | 102,5 |
| Диапазон | 70-130 | 65-95 | 70-105 | 70-110 | 73-120 | 75-130 |
| 5-95-я перцентиль | 70-120 | 70-95 | 70-100 | 70-110 | 74-120 | 75-130 |
| Стандартное отклонение | 19,2 | 9 | 12,6 | 11,3 | 12,7 | 17,4 |
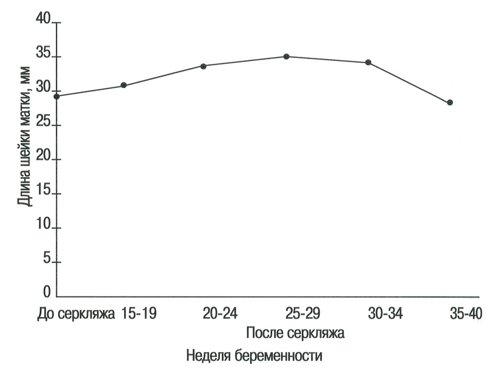
Рис. 6. Длина шейки матки в группе беременных с высоким риском до и после проведения серкляжа.
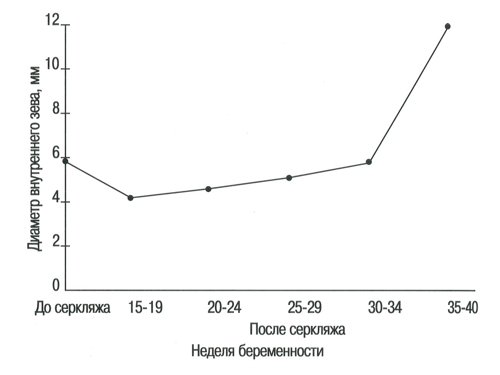
Рис. 7. Диаметр внутреннего зева до и после серкляжа.
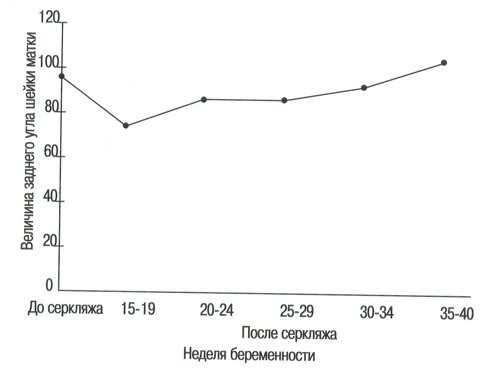
Рис. 8. Величина заднего угла шейки матки в группе беременных с высоким риском до и после проведения серкляжа.
Частота выпячивания оболочек у пациенток в случаях с высоким риском составила 6 случаев (6%), из которых было 2 случая прерывания беременности, 2 - преждевременных родов, и 2 - своевременных родов.
Диагностические критерии для оценки несостоятельности зева
В результате проведения дискриминантного анализа полученных показателей здоровых беременных и беременных с высоким риском (табл. 12-14) нами определены следующие ультразвуковые критерии для несостоятельности зева (пороговые значения): длина шейки матки < 25 мм, тупой задний угол шейки матки и диаметр внутреннего зева > 6 мм. Прогностическая ценность этих показателей для нормальной шейки матки в нашем исследовании (отрицательный прогноз для развития несостоятельности шейки) - 86,4%, как показано в табл. 12-14.
| Переменная | Коэффициент стандартизованной функции | Коэффициент нестандартизованной функции |
|---|---|---|
| Беременность | -1,75870 | -1,231516 |
| Роды | 1,89154 | 1,421821 |
| Длина шейки матки | 0,24213 | 0,4625676 Е-01 |
| Диаметр внутреннего зева | -0,42338 | -0,1993673 |
| Ширина шейки | 0,09416 | 0,3176717 Е-01 |
| Нижний сегмент матки | 0,27536 | 0,2189515 |
| Выбухание оболочек | 0,19652 | 0,8625213 |
| Величина заднего угла | -0,09707 | -0,7830538 Е-02 |
| Переменная | Коэффициент стандартизованной функции | Коэффициент нестандартизованной функции |
|---|---|---|
| Длина шейки матки | 0,44201 | 0,8444060 Е-01 |
| Диаметр внутреннего зева | -0,43662 | -0,20566026 |
| Ширина шейки | -0,10565 | 0,3564436 Е-01 |
| Нижний сегмент матки | 0,41757 | 0,3320329 |
| Выбухание оболочек | 0,27262 | 1,448154 |
| Величина заднего угла | -0,40161 | -0,3239718 Е-01 |
| Константа | - | -1,867096 |
| Реальная группа | Число наблюдений | Прогнозируемая группа 1 | Прогнозируемая группа 2 |
|---|---|---|---|
| Группа 1 | 204 | 192 | 12 |
| Нормальная беременность | 94,1% | 5,9% | |
| Группа 2 | 100 | 24 | 76 |
| Беременность с высоким риском | 24,0% | 76,0% |
Обсуждение
Номограмма размеров шейки матки
Как уже указывалось ранее, многие авторы приводили номограммы размеров шейки матки при физиологических условиях и предлагали, чтобы каждое учреждение установило собственные диагностические критерии для несостоятельности шейки матки (Ludmir, 1988 и Barth, 1994). В настоящем исследовании средние величины и стандартное отклонение для ультразвуковых размеров длины шейки матки, диаметра внутреннего зева, выпячивания мембран, толщины шейки матки, толщины передней стенки нижнего сегмента матки и величина заднего угла шейки матки оценивались в ходе проспективного длительного сравнительного обследования женщин г. Mansoura, которые поступали в клинику Университета Mansoura.
Длина шейки матки
Средняя длина шейки матки в 10-14-ю неделю нормальной беременности (35,4±5,1 мм) значительно увеличивалась, достигая максимума (41±4,3 мм) к 24-29 неделям беременности, затем значительно уменьшалась по мере созревания и раскрытия шейки, что происходит после 34 недели беременности (в среднем 36,4±3,7 мм).
В литературе отсутствует единое мнение о динамике длины шейки матки в течение нормальной беременности при исследовании с помощью ТВУЗИ. В большинстве случаев обнаружено удлинение в середине беременности и последующее укорочение (Kushnir и соавт., 1990), но некоторые авторы не сообщают о каком-либо существенном изменении длины (Smith и соавт., 1992 и Zorzoli и соавт., 1994). Kushnir и соавт. (1990) исследовали 166 женщин с нормально протекающей беременностью методом ТВУЗИ. Исследования проводились каждые 4 недели с 8 до 37-й недели беременности. Они обнаружили, что длина шейки матки прогрессивно нарастала до 20-25 недели беременности, достигая максимума 48 мм. Кроме того Klejewski и соавт. (1994) обследовали с помощью ТВУЗИ 127 женщин с нормально протекавшей беременностью с 14 до 37-й недели, и обнаружили, что длина шейки матки увеличилась во время беременности (Р < 0,05).
Smith и соавт. (1992) в исследовании с использованием трансвагинальной ультрасонографии отметили, что длина шейки матки была постоянной, составляя в среднем 37 мм до конца третьего триместра. Так же Zorzoli и соавт. (1994) при исследовании 154 женщин, которым проводилось ТВУЗИ в период с 12 до 31 недели беременности, нашли, что средняя длина шейки матки (43 мм) значительно не изменялась. Мы согласны с наблюдениями многих авторов (Ayers и соавт., 1988; Anderson, 1990; Kushnier и соавт., 1990) в том, что длина шейки значительно уменьшается только в конце третьего триместра.
Так же, как и многие авторы (e.g. Varma и соавт., 1986; Ayers и соавт. 1988; Kushnir и соавт., 1990) мы обнаружили, что на длину шейки матки не влияют предшествующие беременность или роды. Напротив, Zorzoli и соавт. (1994) отметили, что у многорожавших женщин была более длинная шейка, чем у женщин с первой беременностью или предшествующим кесаревым сечением, и высказали предположение, что скорее механические, чем гормональные факторы имеют больший эффект на длину шейки матки.
У беременных женщин с высоким риском средняя длина шейки матки составляла 28,7±5,4 мм перед проведением серкляжа, что значительно короче по сравнению с женщинами с нормально протекающей беременностью на таком же сроке беременности (в среднем 35,4±5,1 мм) (Р < 0,0001) (см. табл. 6), с последующим существенным увеличением после серкляжа (30,9±4,4 мм, Р < 0,0001). Michaels и соавт. (1986) провели проспективное исследование 107 женщин с риском несостоятельности шейки матки и показали, что у пациенток, у которых развилась несостоятельность шейки матки, длина шейки матки была уменьшена приблизительно от 44± 9,2 мм до 30±11 мм. Они также обнаружили значительное увеличение длины шейки после серкляжа независимо от типа операции (Р = 0,001). Использование только метода ТВУЗИ для определения длины шейки в сроки 28-30 недель, а в качестве порогового значения - длину 35 мм, позволило Tongson и соавт. (1995) прогозировать преждевременные роды с чувствительностью и специфичностью 65,9% и 62,4% соответственно. Большинство сообщений свидетельствует, что длина шейки менее 20 мм при ультрасонографии является патологической независимо от метода исследования (Barth, 1994).
Диаметр внутреннего зева
Диаметр внутреннего зева - наиболее важный показатель для прогнозирования несостоятельности шейки матки (Rumack и соавт., 1991). Решение о выполнении серкляжа шейки матки должно приниматься индивидуально в каждом случае, в зависимости от изменения раскрытия шейки матки (Campbell, 1993).
В настоящей работе средний диаметр внутреннего зева на 10-14-й неделе нормальной беременности был равен 3,8±0,9 мм и оставался более или менее постоянным до окончания 30-й недели беременности, когда он значительно увеличился до 5,4±1 мм (Р < 0,05). По нашим данным, пороговое значение диаметра внутреннего зева для случаев нормальной беременности на сроке 10-14 недель составляет приблизительно 6 мм (пороговое значение равно средней величине ± 2 стандартных отклонения).
По данным Varma и соавт. (1986) и Роdobnik и соавт. (1988), средняя ширина внутреннего зева существенно не изменяется с 10-й до 36-й недели беременности. Однако эти авторы, использовавшие ТАУЗИ в своем исследовании, применяли методику полного мочевого пузыря. Растяжение мочевого пузыря, как известно, искажает форму шейки, что делает ее более длинной и узкой и, следовательно, маскирует несостоятельность шейки.
В случаях с высоким риском диаметр внутреннего зева до проведения серкляжа в среднем был значительно выше по сравнению с таковым у здоровых беременных женщин на том же сроке беременности и значительно уменьшался после серкляжа (Р < 0,0001). Michael и соавт. (1986) отметили существенное уменьшение диаметра внутреннего зева после серкляжа независимо от типа процедуры.
Выпячивание оболочек
Выячивание оболочек через частично расширенный цервикальный канал, хотя является поздним симптомом, вероятно - наиболее надежный ультразвуковой признак развившейся несостоятельности шейки матки. Ультразвуковое исследование может показать раннее выпячивание оболочек в сочетании с неизмененным наружным зевом до того, как изменения в шейке могут быть обнаружены с помощью пальцевого исследования или зеркал (Rumack и соавт., 1991 и Campbell и соавт., 1993).
В нашем исследовании у женщин с нормальной беременностью выпячивания оболочек не было обнаружено, но в группе высокого риска выявлены 6 случаев выпячивания оболочек у женщин, которым был проведен серкляж. Из них в 2 случаях беременность была прервана, в 2 - произошли преждевременные роды и в 2 - беременность завершилась родами в срок.
Vaulamo и соавт. (1983) принимали решение о проведении серкляжа только на основании выпячивания оболочек при частично расширенном внутреннем зеве и сообщили о благоприятных исходах беременности. С другой стороны, Varma и соавт. (1986) описали 8 пациенток, у которых были нормальные клинические показатели, но при ультразвуковом исследовании обнаружено грыжевое выпячивание оболочек в цервикальный канал. У 5 из этих женщин беременность была прервана и у 3 роды произошли в сроки до 34 недель.
Величина заднего угла шейки матки
Оценка величины заднего угла шейки матки при нормальной беременности показала, что она составляет в среднем менее 80° до срока 30-34 недель, когда угол увеличивается вплоть до наступления родов (Р < 0,0001). При беременности с высоким риском невынашивания среднее значение угла до проведения серкляжа было 92,8° ± 19,2, что значительно больше по сравнению с нормальными беременными на том же сроке (Р < 0,0001), с последующим значительным уменьшением после процедуры серкляжа. Никаких исследований по оценке величины заднего угла шейки матки на ранних и средних сроках беременности не было обнаружено при компьютерном поиске. Все, что мы смогли обнаружить, это определение величины заднего угла шейки при оценке состояния шейки матки до стимуляции родовой деятельности (Paterson и соавт., 1991).
Толщина шейки
Средняя толщина шейки на уровне внутреннего зева составляла 29±2,8 мм в ранние сроки нормальной беременности (10-14 недель) с существенным прогрессивным нарастанием в течение беременности. Это соответствует данным Smith и соавт. (1992), которые обнаружили увеличение толщины шейки на уровне внутреннего зева в ходе беременности (Р < 0,005). Zorzoli и соавт. (1994) отметили, что переднезадний диаметр шейки в ее средней части значительно увеличился (Р < 0,03) от 12 до 31 недели беременности. Они также обнаружили, что диаметр на уровне внутреннего зева больше, чем диаметр в средней части и остается таковым до конца беременности. Это означает, что форма шейки изменяется с цилиндрической на коническую. Это косвенно подтверждает наши данные, что внутренний диаметр зева прогрессивно возрастает до родов, так как увеличенный диаметр шейки на поздних сроках беременности скорее связан с расширением цервикального канала, чем с утолщением стенки, поскольку раскрытие шейки влечет за собой ее истончение.
При беременности с высоким риском толщина шейки до серкляжа в среднем значительно больше по сравнению с нормальной беременностью (Р < 0,0001), и значительно уменьшается после серкляжа (Р < 0,0001).
Толщина передней стенки нижнего сегмента матки
Среднее значение толщины передней стенки нижнего сегмента матки на 15-19-й неделе нормальной беременности 10,1±1,2 мм значительно уменьшается к 25-29-й неделе (Р < 0,03). В случаях с высоким риском ее среднее значение до выполнения серкляжа (9,5±1,6 мм) значительно более низкое по сравнению с здоровыми беременными женщинами (Р < 0,001) и существенно не изменяется после серкляжа (в среднем 9,6±1,5 мм, Р> 0,05).
Истончение передней стенки нижнего сегмента матки менее 6 мм было описано у пациенток с риском несостоятельности шейки матки (O'Leary и соавт., 1986). Кроме того, по данным Podobnik и соавт. (1988), у больных с риском несостоятельности шейки матки толщина передней стенки нижнего сегмента матки составляет более 7 мм, и отсутствие выпячивания оболочек было показателем хорошего прогноза.
Наши диагностические критерии для несостоятельности зева
Не проводилось ни одной проспективной работы с использованием критериев трансвагинального ультразвукового исследования для диагностики и лечения несостоятельности зева, в которой бы оценивалась ее диагностическая ценность, по сравнению с традиционными методами (Joffe и соавт., 1992). Используя статистический метод дискриминантного анализа для выявления различий между показателями ТВУЗИ, мы определили следующий список дискриминантных коэффициентов (в порядке снижения значимости) (см. табл. 13):
- выбухание оболочек - 1,448154;
- длина шейки матки - 0,844060 Е-2;
- ширина шейки матки - 0,3564436 Е-2;
- толщина нижнего сегмента матки - 0,3320329;
- задний угол шейки матки - 0,3239718 Е-21;
- диаметр внутреннего зева - 0,2056026.
Так как выпячивание оболочек встречается редко, и его появление - поздний признак, который обнаруживается только в небольшом проценте случаев, и сам по себе рассматривается как патогномоничный признак несостоятельности шейки матки, он был исключен из рутинных критериев отбора. Нижний сегмент матки и толщина шейки не часто используются в исследованиях из-за невысокой воспроизводимости. Хотя задний угол шейки также часто не относят к показателям несостоятельности зева, мы предлагаем учитывать этот показатель для отбора пациенток для проведения серкляжа, потому что он может быть легко измерен, обладает хорошей воспроизводимостью, и дает более высокий дискриминантный коэффициент, чем показатель внутреннего зева. Таким образом мы имеем 3 параметра в порядке снижения их значимости: длину шейки матки, задний угол шейки и диаметр внутреннего зева. Как было показано выше, мы предлагаем комплекс из 3 параметров: длина шейки матки < 25 мм, диаметр внутреннего зева > 6 мм и задний угол шейки матки > 90°. Присутствие по крайней мере 2 параметров из 3 является критерием выбора для выполнения серкляжа. Наши критерии отбора более строгие, чем предложенные Ludmir (1988) [использование ТАУЗИ, длина шейки матки 30 мм, диаметр внутреннего зева > 8 мм] потому, что мы использовали ТВУЗИ.
Литература
- Anderson H.F., Nugent C.E., Wanty S.D. Hayashi R.H. Prediction of risk of preterm delivery by ultrasonographic measurement of cervical length. Am J Obstet Gynecol. - 1990. - 163. - 859-67.
- Ayers J., DeGrood R., Compton A., Barclay M., Ansbacher R. Sonographic evaluation of cervical length in pregnancy: Diagnosis and management of preterm cervical effacement in patient at risk for preterm delivery. Obstet Gynecol. - 1988. - 71. - 939-44.
- Earth W.H. Cervical incompetence and cerclage. Clin Obstet Gynecol. - 1994. - 37. - 831-834.
- Brown J., Thieme G., Shall D., Fleischer A., Boehm F. Transabdominal and transvaginal sonography: Evaluation of the cervix and lower uterine segment. Am J Obstet Gynecol. - 1986. - 155. - 721-726.
- Campbell S., Chervenak F.A., Isaacon G.C. Ultrasound in Obstetrics and Gynecology: Incompetent cervix. - 1993. - 2(135). - 1449-1458.
- Fleischer A., KepplerD. Transvaginal sonography. A clinical Atlas. - 1992. - 253-254.
- Joffe G.M., Del Valle G.O., Izquierdo L.A. Diagnosis of cervical changes in pregnancy by means of transvaginal ultrasonography. Am J Obstet Gynaecol. - 1992. - 166. - 896-900.
- Klejewski A., Urbaniak Т., Brazert J., Drews K. Transvaginal ultrasound in evaluation of the uterine cervix during pregnancy. Ginekol Pol. - 1994. - 65(8). - 430-434.
- Kushnir O., Vigil D., Izquierdo L., Schiff M., Curet L. Vaginal ultrasonographic assessment of cervical length during normal pregnancy. Am J Obstet Gynaecol. - 1990. - 162. - 991-993.
- Ludmir J. Sonographic detection of cervical incompetence. Clin Obst Gynecol. - 1998. - 31(1). - 101-109.
- Michaels W.H., Montagomery C., KaroJ., Temple J., Ager J. Ultrasound differentiation of the competent from the incompetent cervix: Prevention of preterm delivery. Am J Obstet Gynaecol. - 1986. - 154. - 537-546.
- 0'Leary J.A., Forrell R.E. Comparison of ultrasonographic and digital cervical evaluation. Obstet Gynaecol. - 1986. - 68. - 718.
- Podobnik M., Bulic M., Smiljanic N. Ultrasonography in the detection of cervical incompetence. JCV. - 1988. - 13. - 383-391.
- Rumack C.M., Wilson S.R., CharboneauJ.W. Diagnostic ultrasound: The incompetent cervix. Mosby Year Book Chigaco, London. - 1991. - 2(48). - 926-933.
- Smith C.V., Anderson J.C., Montamoros A., Rayburn W.F. Transvaginal sonography of cervical width and length during pregnancy. J Ultrasound Med. - 1992. - 2. - 465-467.
- Tongson Т., Kamprapanth P., Srisomboon J., Wanapirak C., Piyamongkol W., Sirichotiyakul S. Single Transvaginal Sonographic Measurement of Cervical Length Early In The Third Trimester As A Predictor of Preterm Delivery. Obstet Gynecol. - 1995. - 86. - 184.
- Varma T.R., Patel R.H., Pilloi V. Ultrasonic assessment of cervix in normal pregnancy. Acta Obstet Gynecol Scand. - 1986. - 65.- 229-231
- Zemlyn S. The length of the uterine cervix and its significance. J Clin Ultrasound. - 1981. - 9.- 267-269.
- Zorzoli A., Solinai A., Perra M., Carvavelli E., Galimberti A., Nicolini U. Cervical changes throughout pregnancy as assessed by transvaginal sonography. Obstet Gynecol. - 1994. - 84(6). - 960-964.

УЗ сканер Samsung RS85
Аппарат премиум класса со встроенным искусственным интеллектом, для лечебных учреждений с высокими требованиями к ультразвуковой диагностике.
Публикации по теме
- Возможности трансвагинальной эхографии в изучении эхоструктуры экстраэмбриональных образований плодного яйца - Рябов И.И.
- Вклад трехмерного ультразвукового исследования в скрининг хромосомных дефектов в первом триместре беременности - A. Herman
- Номограмма Mansoura для определения размеров шейки матки при нормальной беременности - Mohamed El-Said Ghanem
- Базовая информация, которую следует получить при УЗИ в первом, втором и третьем триместрах беременности - Curios A. Bruguera
- Эхографическая диагностика порока Арнольда-Киари у плода - Воеводин С.М.

