Ультразвуковая идентификация срединных кистозных структур мозга плода: полость верге и полость промежуточного паруса
2 Республиканский медико-генетический центр, г. Махачкала, Республика Дагестан
3 Республиканский центр планирования семьи и репродукции, г. Махачкала, Республика Дагестан
Рубрика: Эхография в акушерстве
Введение
Сложность оценки головного мозга плода обусловливается как многообразием различных патологий, так и вариабельностью нормы развития отдельных его структур. Современные ультразвуковые технологии позволяют существенно расширить возможности пренатальной дифференциации нормы и патологии мозга плода. Особое место современным эхографическим методикам отводится при оценке анатомии срединных структур мозга. Данная работа посвящена ультразвуковой идентификации естественных срединно расположенных кистозных структур головного мозга плода: полости Верге (ПВ) и полости промежуточного паруса. В связи с одинаковой пространственной локализацией считается, что эти полости сложно дифференцировать [1].
Полость vergae (син.: полость Верге, Verga’s ventricle, the sixth ventricle, the ventricle of Strambio, ventriculus fornicis, ventriculus triangularis, canal aqueduct) определяется в основном в период внутриутробного развития и у новорожденных. По данным литературы, во взрослой человеческой популяции эта полость встречается с частотой 1-9 % [2].
Дать однозначное анатомическое описание полости vergae сложно, так как ее картина вариабельна и зависит от вариантов анатомического соотношения мозолистого тела (МТ) и структур свода мозга [3-5].
В большинстве случаев (81 %) ПВ представлена в виде отдельной полости, расположенной кзади от полости прозрачной перегородки (ППП), что отмечается при прикреплении тела свода к корпусу МТ примерно на уровне его перешейка (77 %), не достигая валика или средней трети (4 %) (рис. 1, а, б).
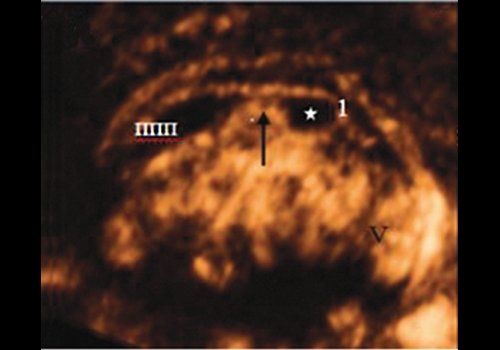
а) Кпереди от перешейка мозолистого тела.
1, 2 - валик и ствол мозолистого тела, стрелка - свод мозга, ППП - полость прозрачной перегородки, * - полость Верге, V - червь мозжечка
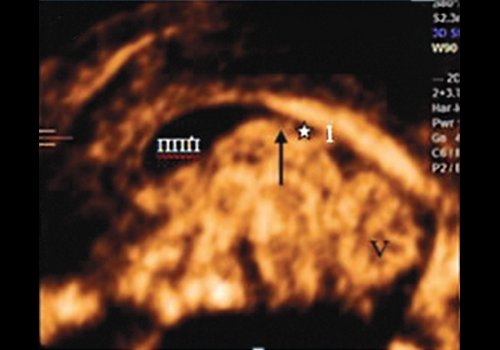
б) На уровне перешейка.
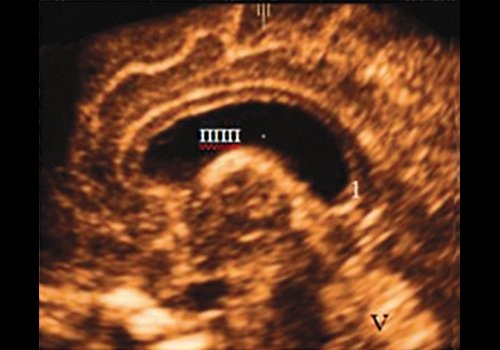
в) На уровне валика.
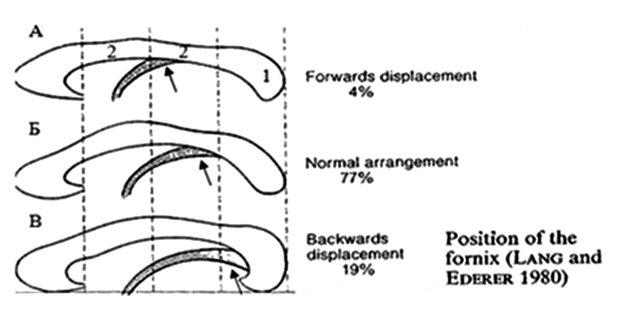
г) Схематическая картина уровней прикрепления свода мозга к мозолистому телу и их встречаемость (%).
При этих вариантах субкаллозальное пространство представлено двумя полостями. Часть полости кпереди от вертикально ориентированных столбов свода (columnae fornicis) называется ППП, тогда как кзади - ПВ [6]. При этом границами ПВ являются спереди структуры тела свода, сверху - МТ, сзади - валик МТ, снизу - комиссура гиппокампа. В коронарном сечении полость имеет примерно треугольную форму с МТ в основании [7].
При другом варианте, когда прикрепление свода происходит на уровне валика МТ (19 %) (рис. 1в), ПВ и полость ПП представлены одной каудально удлиненной и расширенной субкаллозальной полостью. Некоторые авторы отмечают, что при таком варианте развития было бы корректней все пространство называть "полостью ПП и Верге", но на практике обычно ее называют просто полость ПП [8].
Полость промежуточного паруса (cavum veli interpositi). Промежуточный парус (veli interpositi) - это верхняя стенка (крыша) третьего желудочка, которая представлена двумя слоями мягкой (сосудистой) мозговой оболочки головного мозга. Последняя проникает в третий желудочек между затылочными долями полушарий и мозжечком, под валиком МТ и сводом. При этом верхний листок оболочки срастается с нижней поверхностью свода мозга. На уровне межжелудочковых отверстий этот листок подворачивается и переходит в нижний листок, который направляется назад, покрывая шишковидное тело и крышу среднего мозга [9]. Промежуток между складками этих двух листков мягкой мозговой оболочки в крыше третьего желудочка мозга и представляет естественную полость промежуточного паруса (рис. 2). Форма этой полости ближе к треугольной, соответственно ходу промежуточного паруса, с вершиной, обращенной кпереди. Границами ее являются: спереди - межжелудочковое отверстие (третий желудочек), сверху - столбы свода и валик МТ, снизу - внутренние церебральные вены и крыша среднего мозга, сбоку - столбы свода и таламус [10].
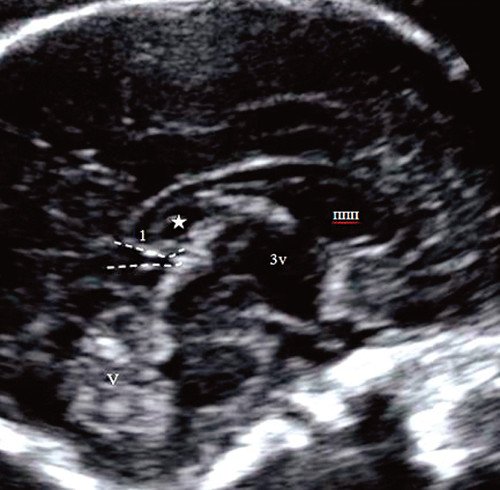
Рис. 2. Сагиттальный ультразвуковой срез головного мозга плода с областью проекции полости промежуточного паруса (пунктирные линии).
Ранее мы описывали отдельную картину этих образований [11, 12], но полагаем, что важность дифференциальной диагностики образований мозга плода требует сравнительной характеристики ультразвуковой картины данных структур.
Материал и методы
Представлены два случая УЗИ головного мозга плода с отдельным изображением ПВ (наблюдение 1) и полости промежуточного паруса (наблюдение 2). В первом случае пациентка была направлена на исследование с диагнозом "межполушарная киста головного мозга плода", во втором - с вентрикуломегалией. В обоих случаях беременности одноплодные, брак неродственный, заболеваний и воздействия каких-либо вредных факторов во время беременности не выявлено, соматический анамнез не отягощен. Срок беременности, по данным последнего менструального цикла, составил 33 нед в наблюдении 1 и 22 нед в наблюдении 2.
УЗИ проводилось с использованием трансабдоминального, а при необходимости и трансвагинального подходов. Применялись методики трехмерного реконструирования изображения, объемного контрастного изображения, мультиплоскостного анализа и цветового допплеровского картирования (ЦДК).
Оценка структур головного мозга плода в нашей практике всегда проводится по расширенному протоколу с изучением и аксиальных, и корональных, и сагиттальных сечений.
Клинический случай 1
При УЗИ один живой плод женского пола, с параметрами фетометрии, находящимися в пределах 33-34 нед беременности. Исследование вод, плаценты и пуповины патологии не выявило.
В режиме 2D, на аксиальном срезе, при смещении проксимально с желудочкового среза, в проекции М-эхо, в средней трети выявлено овальное жидкостное включение размером 9,1×7,4 мм. Отмечено, что контуры образования ровные, содержимое однородное анэхогенное (рис. 3). Режим ЦДК показал отсутствие потоков. По остальным органам и структурам плода патологии при эхографии не было выявлено. Картина ППП в норме - ширина 6,4 мм.
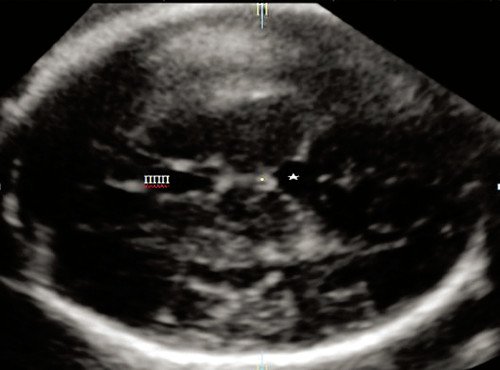
Рис. 3. Аксиальный срез головного мозга, показывающий дополнительное межполушарное жидкостное образование (звездочка).
При анализе забранных объемных изображений в режиме 3D сравнительная оценка аксиальных сечений на различных уровнях при ультразвуковой томографии (TUI) наглядно демонстрировала, что дополнительное кистозное образование локализовалось несколько выше желудочкового среза, а ППП и третий желудочек являлись нормальными и интактными (рис. 4).
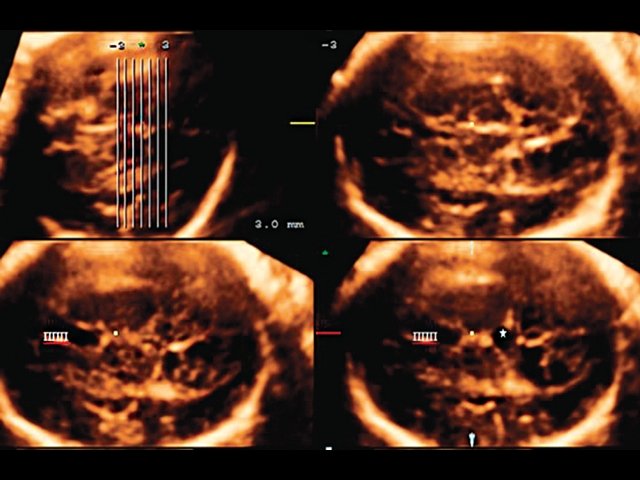
Рис. 4. Томографический ультразвуковой режим, позволяющий оценить на ряде стандартных аксиальных срезов соотношение ППП, третьего желудочка и полученного образования.
Среднесагиттальный срез позволил убедиться, что картина комплекса ППП, МТ и картины структур задней затылочной ямки - без видимой патологии, а обнаруженное дополнительное кистозное образование находится непосредственно за полостью ПП, отдельно от нее и ограничено спереди сводом мозга, сверху телом, а сзади валиком МТ (рис. 5).
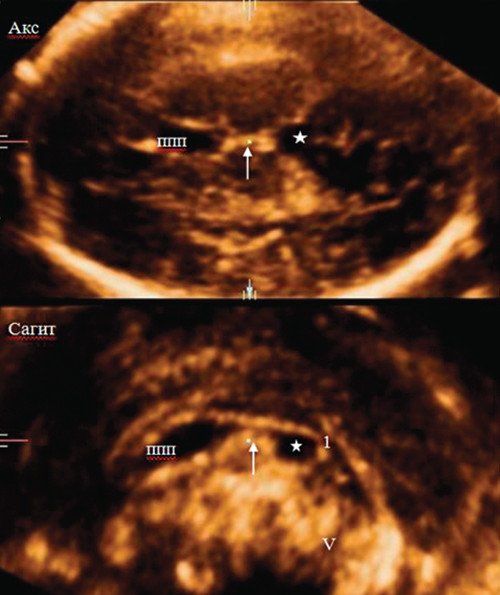
Рис. 5. Аксиальный и соответствующий среднесагиттальный срез трехмерной реконструкции головного мозга плода. Среднесагиттальный срез позволяет четко оценить анатомию и расположение жидкостного образования (полость Верге), ограниченного спереди сводом мозга, а сзади - валиком мозолистого тела.
Эта ультразвуковая картина позволила предположить, что описанная дополнительная "черная дыра" в проекции М-эхо мозга плода в данном наблюдении является отражением ПВ. Проведена объяснительная консультация, что данная картина отражает вариант нормального развития головного мозга плода.
В 38-39 нед беременности пациентка пришла на повторное УЗИ, в ходе которого отмечено нормальное развитие беременности, отсутствие патологии со стороны плода и уменьшение размеров описанной выше дополнительной полости (ПВ) в проекции срединных структур головного мозга плода до 6,1×4,3 мм.
В 39-40 нед произошли роды плодом женского пола массой 3360 г и оценкой по шкале Апгар 8-9 баллов. На момент написания данной статьи развитие ребенка нормальное.
Клинический случай 2
При УЗИ один живой плод женского пола, с параметрами фетометрии, находящимися в пределах 23-24 нед беременности. Констатировано невыраженное расширение затылочного рога одного бокового желудочка (6,3 мм /9,4 мм). Других отклонений не выявлено.
При контрольном УЗИ в 26-27 нед на уровне аксиального стандартного желудочкового среза головного мозга плода в режиме 2D отмечено наличие межполушарного дополнительного вытянутого жидкостного включения (16×6,1 мм) кзади от таламуса. При этом боковые стенки ровные, задний контур нечеткий, передний полюс сужен и ориентирован к третьему желудочку, содержимое однородное анэхогенное (рис. 6). Режим ЦДК не показал наличия потоков. Из других структур отмечено наличие расширенного заднего рога одного бокового желудочка - 10,9 мм. ППП - 6 мм.
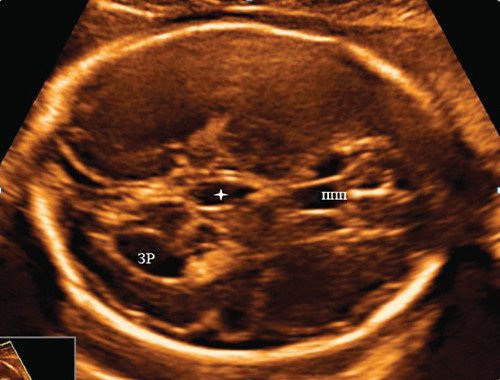
Рис. 6. Аксиальный желудочковый ультразвуковой срез головного мозга плода. Четырехконечная звездочка - дополнительное межполушарное жидкостное образование, ППП - полость прозрачной перегородки, ЗР - затылочный рог.
Была проведена расширенная оценка структур головного мозга плода, с получением среднесагиттального и коронального срезов как в режиме 2D, так и с анализом забранных объемных изображений в режиме 3D. Среднесагиттальный срез позволил убедиться, что картина МТ и структур задней ямки - без видимой патологии (рис. 7). Выявлен вариант объединенного развития полости ПП и ПВ. На этом же срезе видно, что обнаруженное на аксиальном срезе дополнительное кистозное образование локализуется ниже валика МТ, с нижним полюсом на 4,7 мм выше от верхней границы червя. Отмечается вытянутость переднего полюса этого образования в сторону третьего желудочка. На коронарном срезе описанное жидкостное образование отображается непосредственно между боковыми желудочками головного мозга, без наличия четких смежных границ и разделения сосудистых сплетений. ЦДК показывает, что внутренняя мозговая вена проходит по нижнему краю этого жидкостного образования (рис. 8).
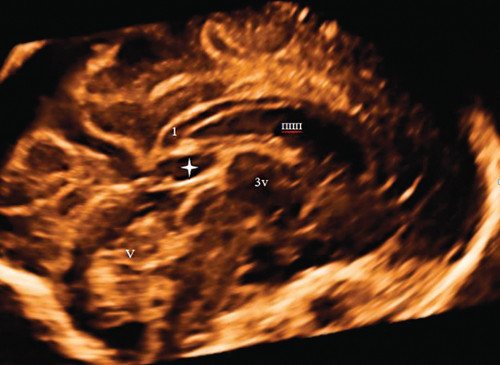
Рис. 7. Объемная реконструкция среднесагиттального среза головного мозга плода позволяет оценить, что ниже валика мозолистого тела, не достигая червя мозжечка, визуализируется дополнительная жидкостная полость (полость промежуточного паруса).
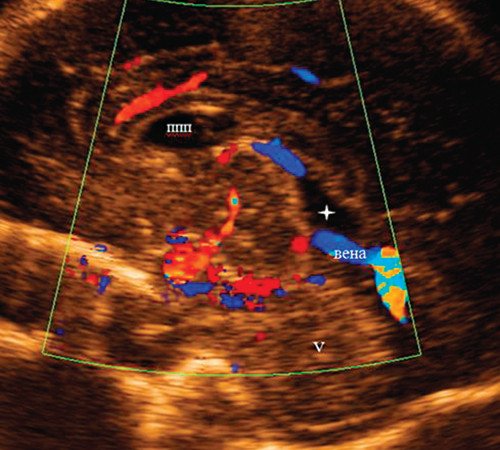
Рис. 8. Среднесагиттальный срез с цветовым допплеровским картированием показывает, что внутренняя мозговая вена проходит по нижней границе диагностированной кистозной полости (полость промежуточного паруса).
Эта ультразвуковая картина позволила предположить, что описанная дополнительная "черная дыра" в проекции М-эхо мозга плода в данном наблюдении является отражением расширенной полости промежуточного паруса головного мозга плода.
При повторном исследовании в 33-34 нед рост этой полости не отмечен - 16×6,9 мм, вентрикуломегалия также не прогрессировала - размер затылочного рога составил 10,2 мм.
В 40 нед произошли нормальные роды плодом женского пола с массой 3 900 г, развитие ребенка без особенностей.
Обсуждение
Любое дополнительное образование головного мозга плода, выявленное при пренатальной эхографии, требует проведения дифференциальной диагностики с целью определения его нозологической формы, что необходимо для проведения объективной прогностической консультации.
По расположению выявленных нами дополнительных жидкостных образований дифференциальный ряд может (или должен) включать: 1) полость Верге; 2) аневризму вены Галена; 3) субарахноидальную кисту цистерны четверохолмия; 4) кисту шишковидного тела; 5) расширенную полость промежуточного паруса [1, 13].
Рассмотрим представленные нами случаи.
Локализация описываемых межполушарных кистозных образований выше крыши четверохолмия, как показано на рисунке 2, исключала субарахноидальную кисту цистерны четверохолмия. Это подтверждает и расположение выявленного образования выше внутренних мозговых вен, тогда как киста цистерны четверохолмия должна располагаться под ними [14].
Эти же доводы позволили исключить и кисту шишковидного тела. Кроме того, форма последней предполагает наличие правильного овала, в отличие от полости промежуточного паруса, форма которой ближе к треугольной или трапециевидной [10].
Отсутствие потоков при ЦДК в кистозных образованиях в наших наблюдениях исключило аневризму вены Галена [15].
После этих рассуждений в ряду дифференциальной диагностики у нас остались две нозологии: ПВ и расширенная полость промежуточного паруса (киста сосудистой оболочки третьего желудочка). Одинаковая пространственная локализация усложняет дифференцировку этих образований при наличии только одной из них.
На стандартных аксиальных срезах дифференциальным признаком может служить оценка формы выявленного кистозного образования: ПВ имеет правильную форму, а полость промежуточного паруса ближе к треугольной, с вытянутой кпереди в сторону третьего желудочка вершиной. Наш опыт позволяет предположить, что помочь в дифференциации может и уровень расположения кистозного образования (только в случаях сохраненной анатомии МТ). Так, расширенная полость промежуточного паруса на аксиальном срезе визуализируется на уровне третьего желудочка, тогда как ПВ - на уровне или несколько выше желудочкового среза. На коронарном срезе полость промежуточного паруса отражается в контакте с телами боковых желудочков, что не является типичным при визуализации ПВ, и не имеет четкой задней границы, тогда как ПВ имеет четкий задний контур, являющийся отражением валика МТ.
Среднесагиттальное ультразвуковое сечение головного мозга плода позволяет провести окончательную дифференцировку представленных нами образований, что основано на возможности оценки границ и анатомии полости ПП, ПВ и полости промежуточного паруса, крыши четверохолмия. Если ПВ ограничена сзади валиком МТ, то полость промежуточного паруса находится ниже уровня последнего.
Итак, мы убедились, что имеем дело с полостью vergae в первом наблюдении и полостью промежуточного паруса во втором.
Следующий вопрос - как проводить пренатальное консультирование при наличии выявляемой картины этих полостей.
В литературе, посвященной ультразвуковой пренатальной диагностике, четких ответов на эти вопросы мы не нашли. В анатомии наличие полости vergae приводится как вариация развития головного мозга плода и новорожденного, которая впоследствии в большинстве случаев подвергается регрессу. Но в то же время есть описания синдромов (Cavum septum pellucidum-Cavum vergae-macrocephalyseizuresmental retardation syndrome и Hall-Riggs syndrome) с выраженной задержкой развития детей, при которых в ряду описанных признаков есть полость ПП и ПВ [16].
Что же касается полости промежуточного паруса, то у большинства плодов она также является сомкнутой и не отражается при УЗИ, но в ряде случаев она может быть расширена и визуализируется как межполушарное кистозное образование [17].
В литературе нет четких критериев для идентификации визуальной картины расширения полости от истинного кистозного образования промежуточного паруса. Некоторые авторы предлагают при расширении более 10 мм в поперечном размере на аксиальном срезе оценивать как кисту промежуточного паруса (cyst of the cavum veli interpositi) [10]. Р. Vergani и соавт. [18] сделали вывод, что межполушарные физиологические полости могут быть внутриутробно дифференцированы от патологических образований на основе местоположения, размера кисты, изменения размера в динамике и наличия или отсутствия сопутствующих аномалий.
Анализ пренатально установленных случаев, по данным авторов [17, 19], показал, что кистозное образование в проекции промежуточного паруса может вызвать гидроцефалию за счет нарушения оттока из третьего желудочка. Так, из 20 плодов с кистозными образованиями в проекции промежуточного паруса у 7 было расширение желудочковой системы, 3 из которых понадобилось оперативное вмешательство. Другие авторы сообщают о благоприятном течении и исходе этой патологии у 16 плодов из 20 [1, 20, 21].
Р. Vergani и соавт. [18] подчеркивают, что благоприятный исход отмечается в большинстве случаев при расширении имеющейся полости, а отягощенный - при наличии кистозного новообразования. К сожалению, пренатальная дифференцировка этих ситуаций не всегда возможна.
При пренатальной диагностике изолированного расширения полости промежуточного паруса прогноз для ребенка в большинстве случаев является благоприятным. Хромосомная патология отмечена только у одного плода у матери в возрасте 40 лет. Отягощающими признаками являются наличие сочетанной патологии мозга, большой размер образования и увеличение его в динамике.
Заключение
Проведение ультразвуковой дифференциальной диагностики срединных кистозных образований головного мозга является очень важной и очень сложной задачей, от результата которой зависит пренатальное консультирование и исход для плода. Решение этой задачи требует экспертного подхода с обязательным анализом среднесагиттального среза головного мозга плода.
Литература
- D'addario V., Pinto V., Rossi A.C. et al. Cavum veli interpositi cyst: prenatal diagnosis and postnatal outcome // Ultrasound. Obstet. Gynecol. 2009. 34. P. 52-54.
- Schwidde J.T. Incidence of cavum septi pellucidi and cavum vergae in 1032 human brains // Arch. Neurol. Psychiatry. 1952. 67. Р. 625-632.
- Rakic P., Yakovlev P. Development of the corpus callosum and cavum septi pellucidi in man // J. Comp. Neurol. 1968. 132. P. 45-72.
- Gray H. Anatomy of the Human Body. 20th ed. New York, NY: Bartleby. 2000.
- Illustrated Encyclopedia of Human Anatomic Variation: Opus III: Nervous System Variations of Position and Area of Fornix and Septum Pellucidum Bergman R.A., Afifi A.K., Miyauchi R.
- Callen P.W., Callen A.L., Glenn O.A., Toi A. Columns of the fornix, not to be mistaken for the cavum septi pellucidi on prenatal sonography // J. Ultrasound. Med. 2008. 27. P. 25-31.
- Mansour Ghada M Cavum vergae. 2003-01-16-12 // www.TheFetus.net
- Winter T.C., Kennedy A.M., Byrne J. et al. The Cavum Septi Pellucidi. Why Is It Important? // J. Ultrasound. Med. 2010. 29. P. 427-444.
- Сапин М.Р. Т.3. Анатомия человека. ГЭОТАР-Медиа, 2009. С. 65-66.
- Knipe H., Gaillard F. https://radiopaedia.org/articles/velum-interpositum
- Эсетов М.А., Бекеладзе Г.М., Гусейнова Э.М. Ультразвуковая анатомия головного мозга плода: варианты развития полости Верге // Пренат. Диагн. 2010. Т. 9 (1). С. 41-47.
- Эсетов М.А., Бекеладзе Г.М., Гусейнова Э.М. Эхография центральной нервной системы плода. Полость промежуточного паруса: собственное наблюдение и обзор литературы // Пренат. Диагн. 2015. Т. 14 (1). С. 46-51.
- Pilu G., Falco P., Perolo A. et al. Differential diagnosis and outcome of fetal intracranial hypoechoic lesions: report of 21cases // Ultrasound Obstet. Gynecol. 1997. 9. P. 229-236.
- Blasi I., Henrich W., Argento C., Chaoui R. Prenatal Diagnosis of a Cavum Veli Interpositi // J. Ultrasound. Med. 2009. 28. P. 683-687.
- Эсетов М.А., Бекеладзе Г.М., Гусейнова Э.М. Пренатальная диагностика сосудистой мальформации с эктазией вены Галена: возможности современных ультразвуковых технологий // Пренат. Диагн. 2010. Т. 9 (2). С. 150-156.
- Silengo M., Rigardetto R. Hall-Riggs syndrome: a possible second affected family? // J. Med. Genet. 2000. 37. P. 886-889.
- Chen C.Y., Chen F.H., Lee C.C. et al. Sonographic characteristics of the cavum velum interpositum // AJRN Am. J. Neuroradiol. 1998. 19. Р. 1631-1635.
- Vergani P., Locatelli A., Piccoli M.G. et al. Ultrasonographic differential diagnosis of fetal intracranial interhemispheric cysts // Am. J. Obstet. Gynecol. 1999. 180. Р. 423-428.
- Hertzberg B.S., Kliewer M.A., Provenzale J.M. Cyst of the velum interpositum: antenal ultrasonographic features and differential diagnosis // J. Ultrasound. Med. 1997. 16. Р. 767-770.
- Eisenberg V.H., Zalel Y., Hoffmann C. et al. Prenatal diagnosis of cavum velum interpositum cysts: significance and outcome // Prenat. Diagn. 2003. 23. Р. 779-783.
- Shah P.S., Blaser S., Toi A. et al. Cavum veli interpositi: prenatal diagnosis and postnatal outcome // Prenat. Diagn. 2005. 25. Р. 539-542.

Журнал "SonoAce Ultrasound"
Содержит актуальную клиническую информацию по ультрасонографии и ориентирован на врачей ультразвуковой диагностики, выходит с 1996 года.
Публикации по теме
- Мезомелическая карликовость Dankmeyerґa - возможности пренатальной идентификации - Волков А.Е.
- Пренатальная диагностика атрезии гортани - Иваницкая О.Н.
- Ультразвуковая идентификация срединных кистозных структур мозга плода: полость верге и полость промежуточного паруса - Эсетов М.А.
- Пренатальная диагностика уриномы как осложнения обструктивной уропатии - Иваницкая О.Н.
- Кольцевидная плацента - Лукьянова Е.А.


