Трансуретральная пункционная биопсия опухоли мочевого пузыря
Москва, Россия.
Рубрика: Эхография в урологии

УЗИ сканер RS80
Эталон новых стандартов! Беспрецедентная четкость, разрешение, сверхбыстрая обработка данных, а также исчерпывающий набор современных ультразвуковых технологий для решения самых сложных задач диагностики.
Введение
По гистологическому строению опухоли мочевого пузыря принято разделять на эпителиальные и неэпителиальные. Эпителиальных опухолей большинство - до 98 % (90-96 % всех опухолей мочевого пузыря составляет рак). Доброкачественные неэпителиальные опухоли мочевого пузыря встречаются крайне редко и преимущественно представлены фибромами, фибромиомами, гемангиомами, лейомиомами, рабдомиомами, невриномами [5, 6, 7]. Как в отечественной, так и зарубежной литературе сообщения о подобных опухолях носят характер единичных наблюдений. Наиболее распространенная доброкачественная опухоль мочевого пузыря, фиброма, встречается лишь в 0,8 % наблюдений [4, 5].
Для доброкачественных неэпителиальных опухолей мочевого пузыря характерно бессимптомное течение, поэтому они, как правило, диагностируются случайно. Вместе с тем выявление опухоли мочевого пузыря требует ее морфологической верификации, что во многом определяет дальнейшую лечебную тактику.
Основным методом получения ткани опухоли для определения ее гистологического строения является трансуретральныя биопсия, которая выполняется с помощью щипчиков или двухлопастных ложечек [1, 2]. Зачастую материал для гистологического исследования получают непосредственно при трансуретральной резекции мочевого пузыря.
Важное значение для верификации диагноза и установления стадии заболевания при новообразованиях мочевого пузыря имеет возможность получения ткани опухоли не только из поверхностных, но и глубоких слоев новообразования, а также из ложа удаленной опухоли. В литературе мы не встретили данных о трансуретральной пункционной биопсии опухоли мочевого пузыря. По-видимому, это связано с редкостью неэпителиальных опухолей мочевого пузыря и сложностью выполнения подобной операции, обусловленной отсутствием длинной биопсийной иглы для цистоскопа с прямым рабочим каналом [3, 6, 7].
Клиническое наблюдение
Пациентка, 41 год, поступила в урологическую клинику ММА им. И.М. Сеченова с жалобами на периодически возникающую после мочеиспускания тупую боль в надлобковой области. При обследовании по месту жительства обнаружен внутренний эндометриоз, тогда же при ультразвуковом исследовании органов малого таза было выявлено объемное образование, локализованное по левой боковой стенке мочевого пузыря, 3,0 х 3,4 х 2,7 см.
При поступлении состояние удовлетворительное, АД - 120/80 мм рт. ст., живот мягкий, безболезненный во всех отделах. Симптом Пастернацкого отрицателен с обеих сторон. Мочеиспускание не нарушено. При бимануальном исследовании в левой паховой области пальпируется гладкое, малосмещаемое, безболезненное образование, туго-эластической консистенции, 2,5 х 2,0 см.
Анализы крови: эр. 4,6х1012/л, Hb 140 г/ л, л. 3,5х109/л; СОЭ 10 мм/ч, мочевина 0,9 мг %, креат. 1,0 мг/%, мочевая кислота 4,7 мг %, глюкоза 105 мг %. Анализ мочи: рН 5,0, лейкоциты и эритроциты единичные в поле зрения. Анализы крови и мочи без патологических изменений. Проба по Зимницкому: уд. вес 1011-1022 при объеме 1000 мл.
При УЗИ органов мочевой системы: почки обычных размеров, с четкими, ровными контурами, подвижны при дыхании. Дилатации чашечно-лоханочных систем нет. Патологических и гиперэхогенных образований в почках не выявлено. По левой боковой стенке мочевого пузыря определяется объемное образование, однородной эхоструктуры, с неровными контурами, 3,4 х 3,0 х 2,4 см (рис. 1). При фармакоультразвуковой полицистоскопии установлено, что стенки мочевого пузыря одинаково подвижны. При УЗИ гениталий: матка размерами 4,9 х 4,2 х 5,4 см, эндометрий - 0,6 см, миометрий неоднородной эхоструктуры. Яичники без особенностей.
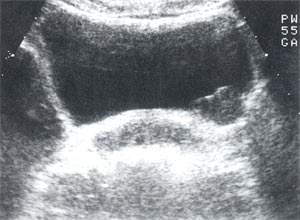
Рис. 1. Мочевой пузырь при первичном осмотре. Объемное образование по левой боковой стенке размерами 3,4x3,0 см.
На обзорном снимке органов мочевой системы деформаций костной системы нет, теней, подозрительных на конкремента, не обнаружено. На серии экскреторных урограмм выделение контрастного вещества почками своевременное, дилатации чашечно-лоханочных систем обеих почек не выявлено. Пассаж контрастного вещества по мочеточникам сохранен. На нисходящей цистограмме в левой половине мочевого пузыря определяется дефект наполнения овальной формы, 4,0 х 2,0 см, со всех сторон окруженный контрастным веществом (рис. 2).
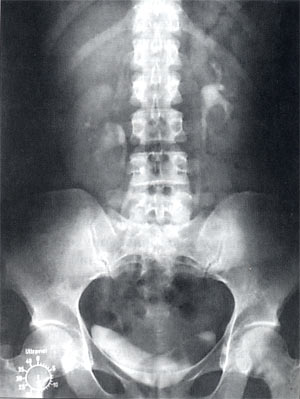
Рис. 2. Дефект наполнения овальной формы размерами 4,0 х 2,0 см по левой боковой стенке мочевого пузыря.
На полицистограмме подвижность стенок мочевого пузыря не нарушена. При компьютерной томографии органов малого таза: по заднелевой стенке мочевого пузыря определяется мягкотканное образование 3,0 х 2,3 х 2,5 см с четкими, бугристыми контурами. Паравезикальная клетчатка не изменена. Регионарные лимфоузлы не увеличены (рис. 3).
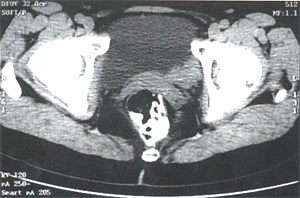
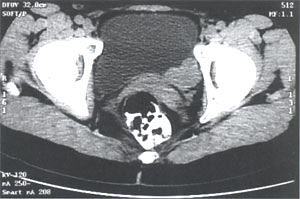
Рис. 3. Компьютерные томограммы малого таза без контрастирования. Опухоль по задней стенке мочевого пузыря.
При рентгенологическом исследовании легких, костей патологических изменений не выявлено.
При цистоскопии: слизистая бледно-розовая, устья мочеточников овальной формы, типично расположены, ритмично сокращаясь выбрасывают прозрачную мочу. На 1 см выше и латеральнее устья левого мочеточника расположено объемное образование на широком основании, с неровной гладкой поверхностью 4,0 х 2,0 см, слизистая над ним не изменена (рис. 4).
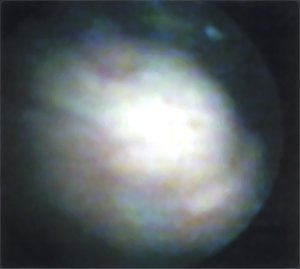
Рис. 4. Цистоскопическая картина. Опухоль мочевого пузыря.
По результатам проведенного обследования было высказано предположение о наличии доброкачественной опухоли мочевого пузыря.
Для определения дальнейшей лечебной тактики была предпринята цистоскопия под внутривенным наркозом, с трансуретральной пункционной биопсией выявленного новообразования мочевого пузыря.
После обработки наружных половых органов раствором йодопирона по уретре в мочевой пузырь проведен цистоскоп "Olympus" N 21 по Ch. Визуализирована опухоль и устья мочеточников. Параллельно тубусу цистоскопа в полость мочевого пузыря по уретре проведен катетер Нелатона N 10 по Ch с введенной в его просвет биопсийной иглой (US Biopsy Promex Adivision длиной 20 см, диаметром 1,2 мм). После визуализации иглы в мочевом пузыре катетер Нелатона смещен кнаружи и выполнена биопсия опухоли (рис. 5). Получен столбик белесой ткани 2,0 х 0,3 см. Аналогичная операция проведена для получения второго столбика ткани из основания опухоли. Осложнений во время манипуляций не было.
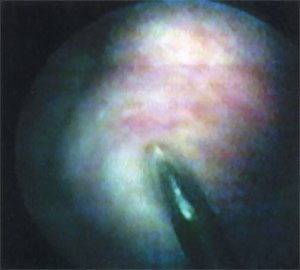
Рис. 5. Пункционная биопсия опухоли мочевого пузыря.
Послеоперационный период протекал гладко, без осложнений. По результатам гистологического исследования фрагменты соединительной и мышечной ткани без признаков атипии - фибромиома (рис. 6).
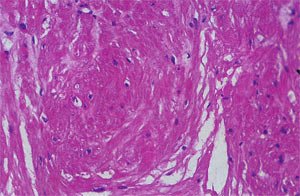
Рис. 6. Патогистологическая картина биотата опухоли мочевого пузыря (х 200, окраска гематоксилин эозином).
Учитывая доброкачественный характер опухоли, пациентка была выписана домой. В настоящее время находится под динамическим наблюдением, контрольные явки в клинику проводятся каждые 3 месяцев. При контрольном обследовании через 6 месяцев самочувствие пациентки удовлетворительное, жалоб не предъявляет, ультразвуковая картина мочевого пузыря аналогична наблюдаемой в октябре 2001 г. (рис. 7). При контрольной цистоскопии размеры опухоли не изменились, слизистая над ней без патологических изменений (рис. 8).
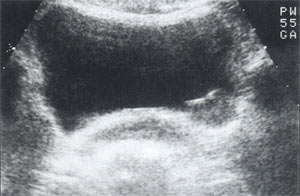
Рис. 7. Контрольная эхограмма мочевого пузыря через 6 мес.
Рис. 8. Контрольная цистоскопическая картина через 6 мес.
Обсуждение
Приведенное наблюдение показывает, что выявленная опухоль оказалась доброкачественной, протекала бессимптомно и явилась случайной находкой. Использование описанной методики получения ткани в сочетании с морфологической верификацией новообразования позволило установить диагноз и определить тактику лечения.
Выводы
- Неэпителиальные, доброкачественные опухоли мочевого пузыря являются крайне редкими формами новообразований и, как правило, протекают бессимптомно.
- Ультразвуковое исследование, являясь первым методом обследования, дает важную информацию о локализации и размерах опухоли. При выявлении опухоли мочевого пузыря по данным УЗИ для уточнения стадии процесса целесообразно дополнить обследование компьютерной или магнитно-резонансной томографией.
- Опухоли мочевого пузыря требуют обязательной морфологической верификации. Одним из вариантов получения ткани опухоли из ее глубоких отделов является трансуретральная пункционная биопсия.
Литература
- Клиническое руководство по ультразвуковой диагностике. М.: Видар, 1996.
- Цыб А.Ф. Гришин Т.Н. Ультразвуковая томография и прицельная биопсия в диагностике опухолей малого таза. М.: Набур, 1994.
- Spahn M, Portillo FJ, Grobholz R, Junemann KP, Alken P. Fibromyxoid pseudosarcoma of the urinary bladder. Case report and review of the literature of a rare disease // Urologe, 2001 Jul; 40 (4): 315-8.
- Koizumi S., Inoue H., Wakabayashi Y., Konishi T., Okada Y., Tomoyoshi T. Fibroma of the bladder associated with a large diverticulum: a case report. Hinyokika Kiyo. 1995 Jan; 41 (1): 65-7.
- Martinez F., Cabezudo I., SoriaJS., Ardanz A., Franco R, Virto], Otero G. Bladder fibroma. Report of a case.//Actas Urol Esp. 1993, Sep; 17 (8): 537-40.
- Mincione GP., Gasbarre M., Paglierani M., Beneforli P., Lazzeri M. Pseudosarcoma of the urinary bladder// Pathologica, 1995 Oct; 87 (5): 554-8.
- Ortiz Gamiz A., Poyato Galan JM., Sanchez Sanchez E., Moyano Calvo JL., Arribas Gonzalez JM., Alvarez-Ossorio Fernandez JL., Molina Carranza А., Сastineiras Fernandez J. Bladder leiomyoma: diagnosis by imaging // Arch Esp Urol. 2002, Jan-Feb;55 (1): 79-81.

УЗИ сканер RS80
Эталон новых стандартов! Беспрецедентная четкость, разрешение, сверхбыстрая обработка данных, а также исчерпывающий набор современных ультразвуковых технологий для решения самых сложных задач диагностики.
Публикации по теме
- Сравнительная оценка лучевых методов в диагностике жидкостных образований почек - Аляев Ю.Г.
- Интраоперационное трансректальное УЗИ при трансуретральной электрорезекции гиперплазии простаты - Аляев Ю.Г.
- Трансуретральная пункционная биопсия опухоли мочевого пузыря - Аляев Ю.Г.
- Диагностика и лечение жидкостных образований почек - Аляев Ю.Г.
- Трансректальная ультразвуковая диагностика местного рецидива рака предстательной железы после радикальной простатэктомии - Минько Б.А.


