Оценка эффективности лечения обострения хронического простатита с развитием везикулита
Медицинский центр Управления делами Президента РФ,
Москва, Россия.
Рубрика: Эхография в урологии

УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Введение
Простатит является одним из наиболее часто встречающихся воспалительных заболеваний уронефрологии. Практически каждый третий мужчина, а по некоторым данным, почти половина мужчин в возрасте от 20 до 50 лет страдают хроническим простатитом [4,5]. У всех пациентов диагноз "хронический простатит" остается на всю жизнь.
Длительное хроническое течение, поздняя диагностика, отсутствие адекватного комплексного лечения приводят к снижению потенции и нарушению фертильности [5]. Обострения хронического простатита часто сочетаются с развитием везикулита, диагностируемого не всегда и затрудняющего лечение основного заболевания.
Диагностика данного заболевания основана на данных анамнеза, пальцевого ректального исследования, результатах клинико-лабораторных исследований (бактериологические анализы мочи, секрета простаты и семенных пузырьков) и трансректального исследования предстательной железы (ТРУЗИ). Диагностика везикулита осуществляется с применением информативного и инвазивного метода везикулографии [9,11].
ТРУЗИ заняло прочные позиции в диагностике заболеваний предстательной железы благодаря отсутствию лучевой нагрузки, неинвазивности и высокой диагностической точности. В последнее десятилетие диагностические возможности данного метода значительно увеличились с появлением методик ультразвуковой ангиографии (цветовое допплеровское и энергетическое картирование, трехмерная ангиография), позволяющих визуализировать сосудистый рисунок предстательной железы и семенных пузырьков [1,2,15].
Вопрос применения ТРУЗИ с ультразвуковой ангиографией (УЗ-ангиографией) в мониторинге лечения обострений хронического простатита с развитием везикулита изучен недостаточно. Целью данной работы явилось изучение возможностей ТРУЗИ с УЗ-ангиографией в оценке эффективности лечения обострения хронического простатита с развитием везикулита.
Материалы и методы
Обследовано 76 пациентов с обострением хронического простатита (возраст от 17 до 68 лет, средний возраст - 37,3). Всем пациентам было проведено комплексное исследование, включавшее анализ клинических данных, пальцевого ректального исследования предстательной железы, лабораторные исследования и трансректальное ультразвуковое исследование на аппаратах экспертного класса, оснащенных режимами цветового и энергетического допплеровского картирования, трехмерной ангиографией. Динамический контроль лечения проводился с интервалом в 2-4 недели - до нормализации лабораторных, клинических и эхографических данных.
При ТРУЗИ в режиме серой шкалы проводилась оценка объёма железы; структуры железы (наличие фокальных зон пониженной эхогенности); диаметра, структуры и симметричности семенных пузырьков. При ТРУЗИ с УЗ-ангиографией оценивали симметричность сосудистого рисунка железы, ход сосудов, степень васкуляризации; степень васкуляризации семенных пузырьков, изменение гемодинамических параметров (Vmax, RI) в артериях семенных пузырьков.
Для оценки гемодинамических параметров мы использовали мелкие артериальные анастомозы, образующие сосудистую сеть семенных пузырьков [3,6,8,13]. Данные ТРУЗИ с УЗ-ангиографией сопоставлялись с клиническими и лабораторными результатами.
Результаты
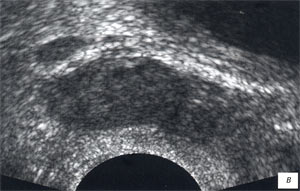
До лечения при ТРУЗИ в режиме серой шкалы у 71 (93,4%) пациента отмечалось умеренное увеличение объема железы (табл. 1). У всех пациентов структура предстательной железы была неоднородная, сопровождавшаяся: наличием мелкосотового рисунка паренхимы железы - у 42 (55,3%) пациентов, мелких участков фиброза и кальцинатов периуретрально - в 65 (85,5%) случаях, появлением участков сниженной эхогенности - в 5(6,6%) случаях. Эхогенность, преимущественно периферической зоны железы, была диффузно снижена в 59 (77,6%) случаях (рис. 1а).
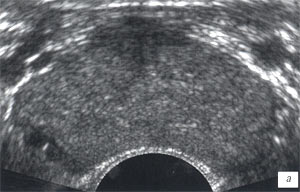
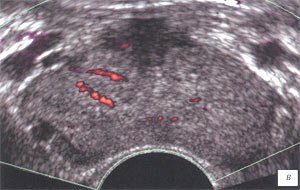
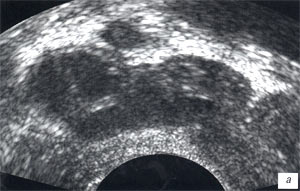
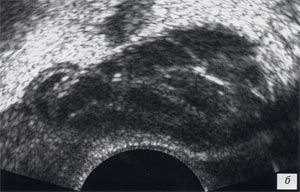
а, в, д) До лечения, сниженная эхогенность, перируретрально слева - мелкий единичный капьцинат, сниженная дифференцировкана зоны, симметричное обогащение сосудистого рисунка железы.
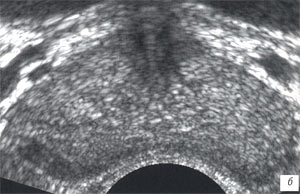
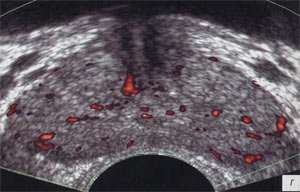
б, г, е) После лечения, повышение эхогенности железы, сохранение дифференцировки на зоны, снижение степени васкуляризации железы, преимущественно в левой доле.
а, б) В-режим.
в, г) Энергетический допплер.
д, е) Трехмерная ангиография.
Семенные пузырьки были асимметричны в 65 (85,5%) случаях, расширены - более 1,6 см в 63 (82,9%) случаях (рис. 2 а, б), кистозно изменены - во всех случаях (табл. 1).
а, б) До лечения правые и левые семенные пузырьки асимметричные, расширены до 1,8 см и 2,5 см, выражение кистозно изменены.
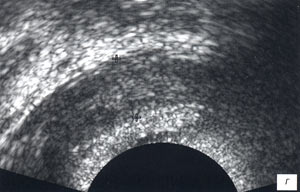
в, г) После лечения семенные пузырьки практически симметричные, их диаметр уменьшился до: 1,1 см - справа, до 1,0 см - слева, структура более однородная.
| Показатели | До лечения | На фоне лечения | После лечения | |||
|---|---|---|---|---|---|---|
| n | % | n | % | n | % | |
| Предстательная железа | ||||||
| Объем железы, см² | ||||||
| 15-20 | 11 | 14,5 | 25 | 32,9 | 32 | 42,1 |
| 20-30 | 48 | 63,1 | 37 | 48,7 | 40 | 52,6 |
| 30-40 | 17 | 22,4 | 14 | 18,4 | 4 | 5,3 |
| Структура: | ||||||
| "Мелкосотовый рисунок" | 42 | 55,3 | 18 | 23,7 | 0 | 0 |
| Участки сниженной эхогенности | 5 | 6,6 | 5 | 6,6 | 0 | 0 |
| Мелкие кальцинаты и фиброз периуретально | 65 | 85,5 | 67 | 88,2 | 70 | 92,1 |
| Семенные пузырьки | ||||||
| Диаметр, см: | ||||||
| 0,5-0,9 | 0 | 0 | 11 | 14,5 | 65 | 85,5 |
| 1,0-1,5 | 4 | 5,3 | 24 | 31,6 | 8 | 10,5 |
| 1,6-2,0 | 48 | 63,1 | 31 | 40,8 | 3 | 4 |
| 2,1-2,5 | 18 | 23,7 | 9 | 11,8 | 0 | 0 |
| 2,6-3,0 | 6 | 7,9 | 1 | 1,3 | 0 | 0 |
| Структура: | ||||||
| Однородная | 0 | 0 | 30 | 39,5 | 61 | 80,3 |
| Кистозные изменения | 76 | 100 | 46 | 60,5 | 15 | 19,7 |
| Симметричность: | ||||||
| + | 11 | 14,5 | 34 | 44,7 | 76 | 100 |
| - | 65 | 85,5 | 42 | 55,3 | 0 | 0 |
При использовании УЗ-ангиографии обогащение сосудистого рисунка предстательной железы отмечалось у 69 (90,7%) пациентов с наличием участков снижения васкуляризации в проекции участков с мелкосотовым рисунком (рис. 1 в, д), выявленные участки сниженной эхогенности были гиповаскулярными (табл. 2). У всех пациентов отмечалось расширение вен перипростатического венозного сплетения.
| Показатели | До лечения | На фоне лечения | После лечения | |||
|---|---|---|---|---|---|---|
| n | % | n | % | n | % | |
| Предстательная железа | ||||||
| Степень сосудистого рисунка: | ||||||
| Сниженная | 7 | 9,3 | 30 | 39,5 | 41 | 54 |
| Обычная | 0 | 0 | 25 | 32,9 | 32 | 42,1 |
| Повышенная | 69 | 90,7 | 21 | 27,6 | 3 | 3,9 |
| Семенные пузырьки | ||||||
| Степень сосудистого рисунка: | ||||||
| Обычная | 0 | 0 | 55 | 72,3 | 73 | 96,1 |
| Повышенная | 76 | 100 | 21 | 27,7 | 3 | 3,9 |
| Гемодинамические показатели в артериях семенных пузырьков: | ||||||
| Vmax, см/с | ||||||
| 2,8-5,0 | 0 | 0 | 6 | 7,9 | 73 | 96,1 |
| 5,1-6,0 | 9 | 11,8 | 12 | 15,8 | 3 | 3,9 |
| 6,1-9,0 | 38 | 50 | 45 | 59,2 | 0 | 0 |
| 9,1-12,0 | 19 | 25 | 8 | 10,5 | 0 | 0 |
| 12,1-14,1 | 10 | 13,2 | 5 | 6,6 | 0 | 0 |
| RI | ||||||
| 0,40-0,50 | 0 | 0 | 20 | 26,4 | 73 | 96,1 |
| 0,51-0,60 | 22 | 29 | 31 | 40,8 | 2 | 2,6 |
| 0,61-0,70 | 35 | 46 | 16 | 21 | 1 | 1,3 |
| 0,71-0,79 | 19 | 25 | 9 | 11,8 | 0 | 0 |
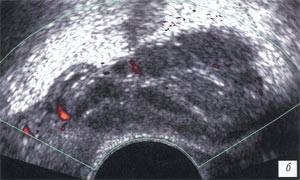
Сосудистый рисунок семенных пузырьков более полно визуализировался в режиме трехмерной ангиографии. До лечения сосудистый рисунок семенных пузырьков был обогащен во всех случаях (рис. 3 а, б; 4 а, б), гемодинамические показатели в артериях пузырьков были повышены в 69 (90,7%) случаях: среднее значение Vmax составило 7,3 см/с (разброс 6,1-14,1 см/с), среднее значение RI - 0,65 (разброс 0,53-0,82) (рис. 5 а, б; табл. 2).
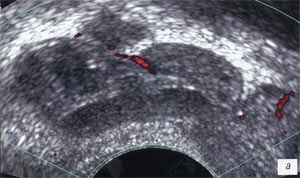
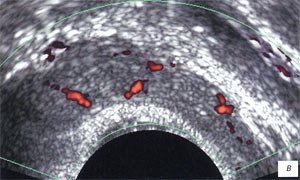
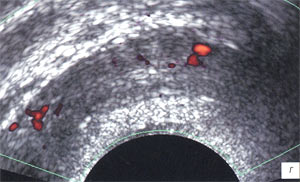
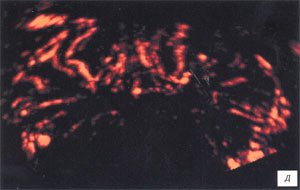
а, б) До лечения в стенках семенных пузырьков визуализируются мелкие сосуды.
в, г) После лечения в данном режиме сложно оценить степень васкуляризации семенных пузырьков.
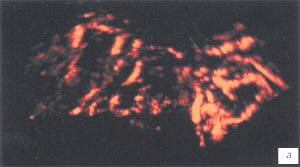
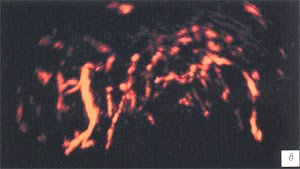
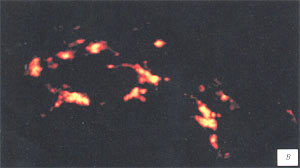
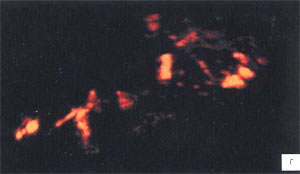
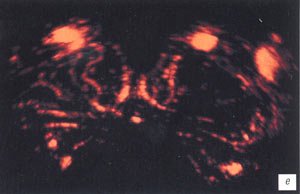
а, б) До ечения отмечается резкая гиперваскуляризация обоих семенных пузырьков.
в, г) После лечения наблюдается снижение степени васкуляризации семенных пузырьков.
На фоне лечения при ТРУЗИ в режиме серой шкалы отмечалось уменьшение размеров, восстановление симметричности долей предстательной железы, умеренное повышение эхогенности паренхимы железы, структура железы стала более однородной за счет исчезновения участков мелкосотового рисунка (см. табл. 1). Участки сниженной эхогенности уменьшались в размерах, эхогенность их умеренно повышалась. При УЗ-ангиографии снижение степени васкуляризации и восстановление симметричности сосудистого рисунка железы отмечалось в 60 (78,9%) случаях (см. табл. 2). Уменьшение диаметра вен перипростатического венозного сплетения наблюдалось в 45 (59,2%) случаях.
На фоне лечения изменялись оцениваемые в режиме серой шкалы параметры семенных пузырьков. В большинстве случаев мы наблюдали появление симметричности, уменьшение диаметра и структуры семенных пузырьков (см. табл. 1). При УЗ-ангиографии степень васкуляризации семенных пузырьков снижалась в 55 (72,3%), отмечалось постепенное снижение значений гемодинамических показателей (см. табл. 2). Эти данные коррелировали с постепенной нормализацией клинических и лабораторных результатов и были расценены как положительная динамика (табл. 3, 4).
| Показатели | До лечения | На фоне лечения | После лечения | |||
|---|---|---|---|---|---|---|
| n | % | n | % | n | % | |
| Предстательная железа | ||||||
| Болезнь: | ||||||
| + | 76 | 100 | 21 | 27,6 | 3 | 3,9 |
| - | 0 | 0 | 55 | 72,4 | 73 | 96,1 |
| Размеры: | ||||||
| Не увеличена | 15 | 19,7 | 51 | 67,1 | 70 | 92,1 |
| Несколько увеличена | 61 | 80,3 | 25 | 32,9 | 6 | 7,9 |
| Структура: | ||||||
| Гомогенная | 0 | 0 | 52 | 68,4 | 73 | 96,1 |
| Негомогенная | 76 | 10 | 24 | 31,6 | 3 | 3,9 |
| Семенные пузырьки | ||||||
| Болезненность: | ||||||
| + | 76 | 100 | 21 | 27,7 | 3 | 3,9 |
| - | 0 | 0 | 55 | 72,3 | 73 | 96,1 |
| Симметричность: | ||||||
| + | 12 | 15,8 | 33 | 43,4 | 76 | 100 |
| - | 64 | 84,2 | 43 | 56,6 | 0 | 0 |
| Структура: | ||||||
| Гомогенная | 0 | 0 | 29 | 38,2 | 61 | 80,3 |
| Негомогенная | 76 | 100 | 47 | 61,8 | 15 | 19,7 |
В нашей работе у 73 (96%) пациентов проводимое лечение было успешным. При ТРУЗИ в режиме серой шкалы наблюдалось уменьшение объема предстательной железы, в структуре железы увеличилось количество периуретрально расположенных мелких кальцинатов и участков фиброза, структура паренхимы становилась более однородная, эхогенность повышалась (см. рис. 1 б; табл. 1). При УЗ-ангиографии сосудистый рисунок железы был симметричен, умеренно обеднен (рис. 1 д, е; см. табл. 2). Диаметр вен перипростатического сплетения был обычный.
| Показатели | До лечения | На фоне лечения | После лечения | |||
|---|---|---|---|---|---|---|
| n | % | n | % | n | % | |
| Предстательная железа | ||||||
| Секрет простаты Лейкоциты, п. зр.: |
||||||
| 0-15 | 1 | 1,3 | 21 | 27,6 | 73 | 96,1 |
| 16-60 | 57 | 75 | 49 | 64,5 | 3 | 3,9 |
| 61-100 | 18 | 23,7 | 6 | 7,9 | 0 | 0 |
| Макрофаги: | ||||||
| 0 | 57 | 75 | 69 | 90,8 | 75 | 98,7 |
| 1-5 | 19 | 25 | 7 | 9,2 | 1 | 1,3 |
| Семенные пузырьки | ||||||
| Секрет семенных пузырьков Лейкоциты, п. зр.: |
||||||
| 0-5 | 0 | 0 | 10 | 13,2 | 73 | 96,1 |
| 6-20 | 16 | 21 | 45 | 59,2 | 3 | 3,9 |
| 21-80 | 55 | 72,4 | 19 | 25 | 0 | 0 |
| 81-100 | 5 | 6,6 | 2 | 206 | 0 | 0 |
Семенные пузырьки были симметричные, диаметром менее 1,0 см - в 65 (85,5%) случаях, диаметром 1,0-1,5 см - в 8 (10,5%), кистозные изменения сохранялись в 15 (19,7%) случаях (рис. 2 в, г; см. табл. 1).
Васкуляризация семенных пузырьков снизилась, регистрировались мелкие единичные артерии в стенках пузырьков (рис. 3 в, г; 4 в, г), значения допплерографических параметров снижались: Vmax в среднем - до 3,7см/с (разброс - 2,8-5,0 см/с) (р<0,05), RI - до 0,45 (разброс - 0,33-0,52) (р<0,05) (рис. 5 в, г; см. табл. 2).
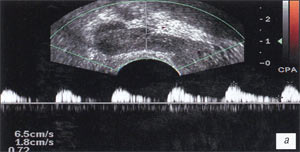
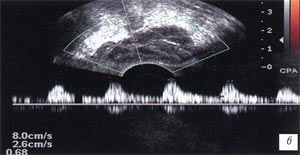
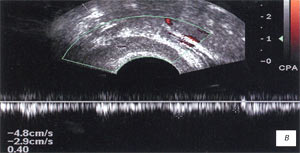
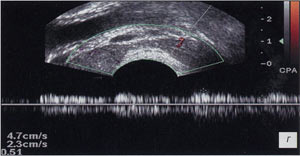
а, б) До лечения повышение значений гемодинамических показателей в артериях семенных пузырьков; в правом - Vmax до 6,5 см/с, RI до 0,72 (а) и в левом - Vmax повышена до 8,0 см/с, RI до 0,68 (б).
в, г) После лечения снижение гемодинамических показателей, в артериях правого семенного пузырька - Vmax до 4,8 см/с, RI до 0,40 (в), левого - с Vmax 4,7 см/с, RI - 0,51, регистрируется кровоток (г).
У 3 пациентов лечение оказалось не столь эффективным. По данным режима серой шкалы мы отметили положительную динамику, описываемую ранее. При УЗ-ангиографии сохранялось повышение степени васкуляризации железы и семенных пузырьков. Данные ТРУЗИ с УЗ-ангиографией были сопоставимы с результатами клинических и лабораторных исследований (см. табл. 1-4).
Обсуждение
Эхографическая картина острого простатита весьма вариабельна из-за чередования периодов обострения и ремиссии [1,2]. Чаще наблюдается увеличение размеров железы, локальное или диффузное снижение эхогенности железы, "пестрая" эхоструктура железы. Реже отмечается нарушение контуров железы, локальное повышение эхогенности паренхимы железы в периферической зоне, наличие мелкосотового рисунка.
Для острого простатита характерна "пестрая " железа, в структуре которой чередуются участки повышенной и пониженной эхогенности. При выраженном воспалительном процессе может происходить снижение дифференцировки железы по зонам. При УЗ-ангиографии наблюдается неравномерность степени васкуляризации железы [1,7].
Часто острый простатит сопровождается появлением участков сниженной эхогенности с четкими ровными контурами. У пациентов старше 50 лет дифференциальную диагностику подобных участков следует проводить с карциномой предстательной железы. В таких случаях использование УЗ-ангиографии позволяет выявить отсутствие деформации сосудистого рисунка железы в участке, симметричное повышение степени васкуляризации железы [1,15]. В нашем исследовании подобные участки сниженной эхогенности были выявлены у 5 пациентов, на фоне лечения отмечалось повышение эхогенности и уменьшение размеров участков. При этом отмечалось снижение степени васкуляризации в выявленных участках и в паренхиме железы.
При преобладании застойных явлений при остром простатите наблюдается появление "мелкосотового" рисунка, выраженность которого коррелирует со степенью застойных явлений. К признакам застойных явлений также относят расширение семенных пузырьков и развитие везикулита, расширение вен перипростатического сплетения [1,7,12,14]. Мы наблюдали проявления застойных явлений практически у всех пациентов в нашем исследовании. На фоне лечения при уменьшении степени застоя происходило исчезновение "мелкосотового" рисунка железы, уменьшение диаметра семенных пузырьков и вен перипростатического сплетения. Мы использовали УЗ-ангиографию для оценки степени и динамики воспалительных явлений семенных пузырьков: при положительном ответе на лечение со снижением застойных явлений происходило снижение степени васкуляризации семенных пузырьков и снижение значений гемодинамических показателей в визуализируемых артериях семенных пузырьков.
Использование ТРУЗИ с УЗ-ангиографией в мониторинге лечения пациентов с обострением хронического простатита обсуждалось ранее в ряде работ [10,15]. Проведение данного исследования было необходимо для оценки эффективности лечения и изменения тактики лечения в сложных случаях. Оно показало, что восстановление васкуляризации железы происходит раньше, чем восстановление структуры железы, определяемое в режиме серой шкалы [1]. На фоне лечения положительная "сосудистая" динамика (симметричность сосудистого рисунка и снижение степени васкуляризации) была зарегистрирована быстрее, чем изменения данных В-режима. После окончания лечения в случаях его неэффективности сохранялись изменения васкуляризации железы, что коррелировало с результатами клинических и лабораторных исследований.
Таким образом, ТРУЗИ с УЗ-ангиографией является информативным и неинвазивным методом оценки эффективности лечения обострения хронического простатита с развитием везикулита, позволяющим проводить мониторинг и корректировать тактику лечения в зависимости от результатов.
Литература
- Зубарев А.В., Гажонова В.Е. Диагностический ультразвук. Уронефрология. М., 2002. С. 142-152.
- Игнашин Н.С., Горюнов В.Г., Виноградов В.Р. Трансректальное ультразвуковое сканирование в диагностике хронических воспалительных заболеваний предстательной железы и семенных пузырьков// Урология и нефрология. 1987. N 5. С. 54-6.
- Самойяо А.Г. О кровоснабжении семенных пузырьков и ампул семявыносящих протоков // Вопросы анатомии сосудистой системы взрослых и детей. 1958. С. 343-56.
- Ткачук В.Н., Горбачев А.Г., Агулянский А.И. Хронический простатит. М.,1989. 280 с.
- Юнда И.Ф., Худайбердиев Н.А. Хронический простатит и половые расстройства у мужчин полового возраста// Врачебное дело. 1990. N 5. С. 49-50.
- Aboul-Azm. Anatomy of the human seminal vesicles and ejaculatory ducts// Arch. Androl. 1979 Dec; 3(4): pp. 287-92.
- Amano Т., Kunimi K., Ohkawa M. Transrectal ultrasonography of the prostate and seminal vesicles with hemospermia // Urol. Int., 1994; 53(3): pp. 139-42.
- Clegg E.J. The arterial supply of the human prostate and seminal vesicles//J. Anat. 1955; 89: pp. 209-16.
- Dunnick N.R., Ford K., Osborne D., Carson C.C 3rd., Paulson D.F. Seminal vesiculography: limited value in vesiculitis // Urology. 1982. Oct; 20(4): pp. 454-7.
- Gajonova V., Kislyakova M., Zoubarev A. 3D Power Doppler TRUS in the follow-up of acute prostatitis// European Radiology. 2001. (Suppl.l). Vol. 11. 2. p. 286.
- Meyer J.J., HartigP.R., Koos G.W., McKinley C.R. Transrectal seminal vesiculography //J. Urol. 1979. Jan; 121(1): pp. 129-30.
- Nicolai M., Thomasis R., Di Frederico G., Palmerio A., lantorno R., Tenaglia R. Role of transrectal echography in the evaluation of obstructive seminal vesicle pathology in prostatitis syndrome // Arch. Ital. Urol. Androl. 1996. Dec; 68 (5 Suppl): pp. 101-4.
- Slojewski M., Czerwinski F., Sikorski A. Microangiographic imaging of the prostate // BJU Int. 2002; 89: pp. 776-8.
- Tzai T.S., Chang C.L., Yang C.R., Hwang I.S., Chang C.H., Wu H.C. Transrectal sonography of the prostate and seminal vesicles on patients with hemospermia// Taiwan Yi Xue Hui Za Zhi. 1989. Mar; 88(3): pp. 232-5.
- WassermanN.F. Prostatitis: clinical presentations and transrectal ultrasonographic findings// Semin. Roentgenol. 1999. Oct; 34 (4): pp. 325-7.

УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Публикации по теме
- Трансректальная ультразвуковая диагностика местного рецидива рака предстательной железы после радикальной простатэктомии - Минько Б.А.
- Особенности обследования пациента уретерогидронефрозом верхней половины удвоенной правой почки - Аляев Ю.Г.
- Оценка эффективности лечения обострения хронического простатита с развитием везикулита - Кислякова М.В.
- Трудности и ошибки ультразвуковой и рентгеновской диагностики псевдоопухолей почек - Буйлов В.М.
- Диагностические и лечебные возможности метода ультразвуковой томографии при очаговых поражениях почек - Борсуков А.В.

