Сравнительная оценка лучевых методов в диагностике жидкостных образований почек
Москва, Россия.
Рубрика: Эхография в урологии

Журнал "SonoAce Ultrasound"
Содержит актуальную клиническую информацию по ультрасонографии и ориентирован на врачей ультразвуковой диагностики, выходит с 1996 года.
Введение
Нами проведена сравнительная оценка ультразвуковых, рентгенологических, томографических методов исследования в диагностике жидкостных образований почек. Мы учитывали особенности каждого метода и применяли их строго по показаниям.
Ультразвуковое исследование выгодно отличается от рентгенологических методов неинвазивностью; высокой информативностью, особенно при дифференциальной диагностике с солидными образованиями почек; безопасностью для пациента и врача; отсутствием необходимости предварительной подготовки пациента; возможностью полипозиционного и динамического исследования почек [1,2,3,5,6,7,12]. Точность метода в обследовании больных жидкостными образованиями паренхимы почек по данным ряда авторов достигает 92-100% [1,4,6,7,8,14].
Вместе с тем дифференциальная сонографическая диагностика кистозных образований почек, в особенности с нагноением или кровоизлиянием ("осложненных"), с абсцессами и гематомами почек, а также диагностика жидкостных образований с неоднородным содержимым и мягкоткаными компонентами в ряде случаев достаточно сложна [5,6,7,8]. Отчетливая эхографическая дифференциация коры и почечных пирамидок в ряде случаев является причиной ложноположительной диагностике гидрокаликозов и кист почечного синуса [2,3,7,9]. По данным авторов кисты почечного синуса ввиду низкого внутриполостного давления и особенностей расположения повторяют форму чашечно-лоханочной системы, являясь причиной ложноположительной УЗ диагностики гидронефрозов в 11-26% наблюдений [1,3,8,10]. В подобных случаях рекомендуется прибегать к динамической фармакоэхографии с диуретиками [1,6].
Экскреторную урографию в связи с невысокой информативностью при данных заболеваниях (24,6-72%) большинство авторов считают неэффективной и не рекомендуют в обследовании больных паренхиматозными жидкостными образованиями почек [8,15]. Тем не менее, метод достаточно ценный при дифференциальной диагностике каликопиелоэктазии с жидкостными образованиями почечного синуса [3,10,11].
Ангиография позволяет дифференцировать жидкостные бессосудистые образования почек с солидными новообразованными, имеющими гиперваскулярное строение, а также абсцессами и карбункулами почек, для которых характерны участки как обедненные кровотоком, так и сохраненной ангиоархитектоникой и гиперваскулярным периферическим ободком [8,9,14]. Метод не позволяет отличить кистозные образования от бессосудистых опухолей, сопряжен с лучевой нагрузкой, инвазивностью, возможными тяжелыми, порой, жизнеопасными осложнениями. Частота диагностических ошибок при его использовании достигает 12% [8,15]. С внедрением эходопплерографического метода, позволяющим без инвазии и предварительной подготовки пациента оценить параметры почечного кровообращения, ангиография в настоящее время используется значительно реже [1,9,14].
Компьютерная томография (КТ) по мнению Amis (1980) является "золотым стандартом" в обследовании больных жидкостными образованиями почек. В работах большинства авторов эффективность метода оценивается в 94-100%, однако, чувствительность нативной КТ (без контрастирования) значительно ниже - 78%, в связи с чем КТ с контрастированием рекомендуется в обследовании всех больных с объемным образованиями почек [2,8,12,15].
Эффективность магнитно-резонансной томографии (МРТ) достигает 98-100% [10,11,12,15]. Метод высокоинформативен ввиду высокой разрешающей способности, возможностью визуализации почечных сосудов, чашечно-лоханочной системы без дополнительного контрастирования, возможностью получения мультипланарных изображений, отсутствием лучевой нагрузки, может быть использован в период беременности [13,14,15]. Применение контрастных препаратов значительно улучшает визуализацию опухолевых участков. Разработана и внедрена в практику методика МР-миелографии (МР-урография), позволяющая визуализировать только жидкостные образования забрюшинного пространства, в частности мочевые пути, в связи чем МРТ может рассматриваться в качестве альтернативы экскреторной урографии.
Настоящая статья посвящена разработке диагностической концепции использования лучевых методов и дифференцированного лечебно-диагностического подхода при различных жидкостных образованиях почек.
Материал и методы
За период с 2001 по 2004 г. в нашей клинике находилось на обследовании и лечении 210 больных жидкостными образованиями почек, из них 102 (48,6%) солитарными кистами почек, 33 (15,7%) поликистозом почек, 62 (29,5%) кистами почечного синуса, 4 (1,9%) мультилокулярной кистозной нефромой, 4 (1,9%) кистозным вариантом рака почки, 4 (1,9%) раком в кисте, 1 (0,47%) ангиолейомиолипомой почки.
Ультразвуковое исследование почек выполнено всем пациентам на первичном этапе обследования: использовался конвексный УЗ датчик с частотой 3,5 MHz. Больным кистами почечного синуса, с целью дифференциальной диагностики с каликопиелоэктазией выполняли фармакоэхографическое исследование с лазиксом. Эходопплерографическое исследование выполнено всем пациентам.
Экскреторная урография выполнена 76 пациентам, из которых 58 на догоспитальном этапе в других лечебных учреждениях. Исследование применено у 48 больных кистами почечного синуса, в 20 наблюдениях при солитарных кистах почек, у 8 - при поликистозе почек. В одном наблюдении выполнено комплексное ангиографическое исследование почек.
Спиральная и мультиспиральная компьютерная томография (СКТ, МСКТ) с последующей трехмерной реконструкцией полученных изображений выполнена в 96 наблюдениях. Показаниями к выполнению КТ были подозрения на опухолевый процесс (n=38), дифференциальная диагностика с расширенной чашечно-лоханочной системой (n=22). В 36 наблюдениях кистозные заболевания почек явились случайной находкой при КТ, выполненной по поводу иных урологических заболеваний: нефролитиаз (n=20), пороки развития почек и мочевых путей (n=16).
МРТ выполнена 20-ти больным, из них у 6-ти в связи с подозрением на рак почки, у 5-ти по причине непереносимости рентгенконтрастных препаратов и хронической почечной недостаточности, в 3 наблюдениях беременным. В 6 наблюдениях выполнена модификация МРТ - МР-урография.
Обсуждение результатов
Первичное ультразвуковое исследование во всех наблюдениях позволило выявить жидкостное образование почек, определить его локализацию, отношение к почечному синусу. При выявлении жидкостных образований в паренхиме почки с неоднородным содержимым, неровными, нечеткими контурами, перегородками, мягкоткаными элементами дальнейшим этапом являлась КТ или МРТ. При эходопплерографии выраженные гемодинамические нарушения отмечены у 141 больного, из них с солитарной кистой почки (n-69, 48,93%) поликистозом почек (n-33, 23,4%), кистами почечного синуса (n-30, 21,28%), мультилокулярной кистозной нефромой (n-2, 1,42%), кистозным вариантом рака почки (n-2, 1,42%), раком в кисте (n-4, 2,84%), ангиолейомиолипомой почки (n-1, 0,71%).
Экскреторная урография лишь в 36 (47,4%) наблюдениях позволила выявить изменения, характерные для объемных образований почек: оттеснение чашечек, деформацию последних, удлинение шеек чашечек, девиацию верхней трети мочеточника, дилатацию и деформацию лоханки. Практически все выявленные изменения не патогномоничны для жидкостных образований почек, в 40 (52,6%) наблюдениях никаких изменений выявлено не было.
КТ и МРТ позволили четко визуализировать структурные элементы и характер жидкостных образований почек, а также васкуляризацию и возможность присутствия опухолевого компонента при контрастировании в 13 наблюдениях (6,19%).
В 98 наблюдениях выполнена пункция жидкостного образования почек, из них в 69 (70,4%) при солитарной кисте, 4 (4,08%) из которых при нагноившихся кистах; 24 (24,41%) при поликистозе почек. Показаниями к пункции были кисты размерами более 5 см, сопровождающиеся клинической картиной и гемодинамическими нарушениями в почке.
В 2 (1,73%) наблюдениях по результатам дооперационного обследования доброкачественных характер кисты не вызывал сомнений, однако при пункции получена геморрагическая жидкость. При цитологическом исследовании аспирата атипических клеток не обнаружено. У этих больных кисты в течение 2 суток послеоперационного периода наполнялись, достигнув прежних размеров. При повторной МСКТ выявлена опухоль стенки кисты. В обоих наблюдениях выполнена нефрэктомия, диагноз рака в кисте подтвержден морфологически. В 2 других (1,73%) наблюдениях, по данным комплексного обследования заподозрена мультилокурярная кистозная нефрома. С целью подтверждения диагноза, выполнена пункционная биопсия образований с морфологическим исследование аспирата, при котором опухолевых клеток не обнаружено.
В 4 наблюдениях образования почек представлены многокамерными жидкостными структурами, разделенными плотными перегородками, с мягкоткаными компонентами, интенсивно накапливающими контрастный препарат. Данная картина соответствует кистозному раку почки. Больные оперированы, во всех наблюдениях диагноз подтвержден морфологически (рис. 1).
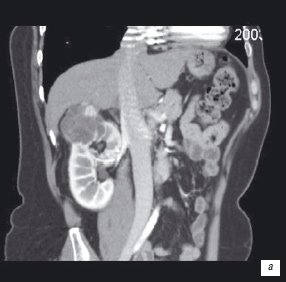
а) Кистозный рак почки.
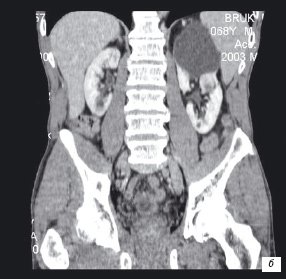
б) Рак в кисте.
В 2 наблюдениях при МСКТ в стенке жидкостного образования выявлена мягкотканая структура, интенсивно контрастирующаяся. Заподозрен рак в кисте (рис. 2). В 2 наблюдениях рак в кисте заподозрен после пункции кисты и выявлении геморрагического содержимого. Последующая МСКТ, а затем и операция подтвердили диагноз.
В 1 наблюдении при УЗИ образование представлено округлым анэхогенным образованием с плотными стенками, при МСКТ интенсивно накапливает контрастный препарат (рис. 2 а,б). На основании полученных данных заподозрена саркома почки. Выполнена энуклеорезекция, морфологически опухоль представлена ангиолейомиолипомой.
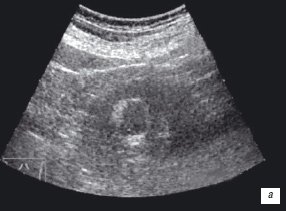
а) Анэхогенное образование с плотными стенками.
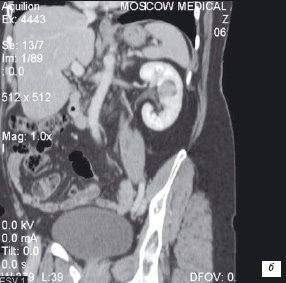
б) Образование в почке интенсивно контрастируется.
Интересными представляются 2 клинических наблюдениях, где несмотря на весь примененный комплекс исследований произошла гипердиагностика опухоли почки - ложноположительный результат.
В 1 наблюдении по данным УЗИ, МСКТ, МРТ выявлено образование нижнего сегмента правой почки, с четкими, ровными контурами, размерами до 14 см, с неоднородным содержимым, множественными перегородками, накапливающее контрастные препараты (рис. 3 а-в). При комплексном сосудистом исследовании образование почки бессосудистое (рис. 3г).
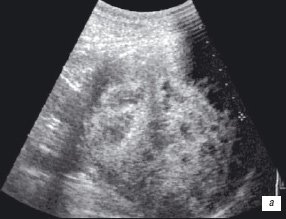
а) Образование с неоднородным содержимым и перегородками.
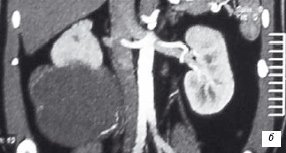
б) Образование нижнего сегмента правой почки с неоднородным содержимым.
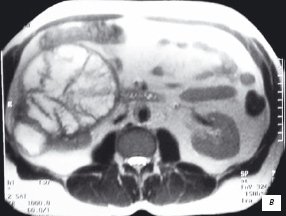
в) Образование, накапливающее контрастный препарат с неоднородным содержимым, перегородками.
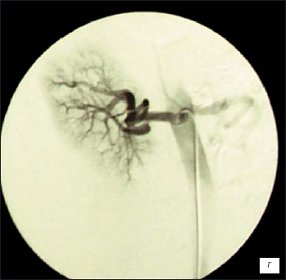
г) В нижнем сегменте почки бессосудистое образование, сосуды почки смещены медиальнои кверху.
По результатам предоперационного обследования нельзя было исключить опухоль почки или осложненную кисту (с нагноением). Выполнена резекция почки. Макроскопически образование представлено кистой с четкими, ровными стенками, множественными перегородками различной толщины и консистенции, заполненное гнойно-некротическими массами (рис. 4). При морфологическом исследовании - картина нагноившейся кисты.
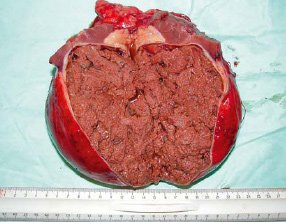
Рис. 4. Макропрепарат образования с четкими, ровными контурами, перегородками, гнойно-некротическим содержимым - киста с нагноением.
Во 2-м наблюдении по данным УЗИ, МСКТ и МРТ по задне-латеральной поверхности левой почки выявлено округлое жидкостное образование с четкими, ровными контурами размерами до 2,0 см, неоднородно накапливающее контрастные препараты. Выполнена резекция почки с опухолью. Макроскопически образование представлено типичной солитарной кистой. При морфологическом исследовании диагноз подтвержден, однако в почечной паренхиме вокруг кисты отмечен выраженный рубцо-склеротический процесс. По всей вероятности, за счет выраженных изменений почечной паренхимы и разницы плотностей тканевых структур возникла неоднозначная интерпретация томографических и ультразвуковых данных.
При необходимости дифференциальной диагностики жидкостных образований, расположенных в проекции почечного синуса мы прибегали к фармакоэхографическому исследованию, КТ, МР-урографии, экскреторной урографии. Во всех наблюдениях, на основании проведенного обследования, удалось установить правильный диагноз.
В этой связи достаточно интересно одно клиническое наблюдение сочетания крупной парапельвикальной кисты и гидронефроза. По данным проведенного обследования с применением МСКТ, в проекции почечного синуса выявлена парапельвикальная киста размерами до 7,0 см, а также гидронефроз. Интраоперационно, после выделения парапельвикальной кисты оказалось, что последняя оттесняет лоханку и верхнюю треть мочеточника медиально и кверху. После опорожнения кисты и резекции ее стенок, дилатация чашечно-лоханочной системы исчезла, восстановилась нормальная уродинамика верхних мочевых путей (рис. 5 а,б).
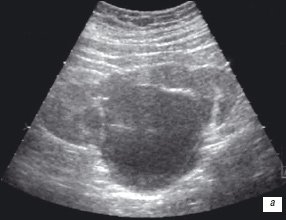
а) В проекции почечного синуса жидкостное образование с ровными контурами.
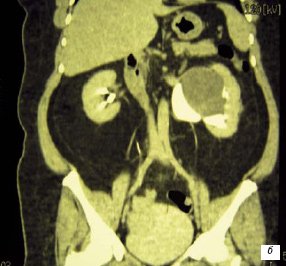
б) Парапельвикальная киста и расширенная лоханка.
Заключение
Ультразвуковое исследование, являясь первичным методом обследования больных жидкостными образованиями почек, позволяет получить ценную информацию о ее основных характеристиках. При дифференциальной диагностике кист почечного синуса с расширенной чашечно-лоханочной системой почки мы рекомендуем прибегать к фармакоэхографической пробе.
При выявлении жидкостных образований в паренхиме почки имеющих нетипичное строение и сомнениях в отношении их доброкачественности обязательно выполнение МСКТ или МРТ почек с контрастированием. МРТ с контрастированием, по нашим данным, более информативна, чем МСКТ и УЗИ, однако, не позволяет одновременно с изображением элементов почки получать картину мочевых путей.
Злокачественные опухоли почки среди больных жидкостными образованиями выявлены в 8 наблюдениях (3,81%), мультилокулярная кистозная нефрома в 4 (1,90%), в 1 (0,48%) наблюдении выявлена ангиолейомиолипома почки, при УЗИ также определяемая как анэхогенное, жидкостное образование.
В 2 (1,90%) наблюдениях отмечена гипердиагностика рака почки - ложноположительный результат. Подобная ситуация, по всей вероятности, обусловлена особенностями как самих образований, их содержимого, так и состояния окружающей почечной паренхимы.
В сомнительных ситуациях, неоднозначных результатах проведенного обследования выполнялись открытые оперативные пособия.
Выводы
- УЗИ - весьма информативный и эффективный метод, может широко использоваться с целью первичного и динамического наблюдения больных жидкостными образованиями почек.
- При любых сомнениях, возникающих в ходе УЗИ, необходимо прибегать к выполнению МСКТ и/или МРТ с контрастированием.
- МРТ более эффективный метод при обследовании больных жидкостными образованиями паренхимы почек, и рекомендуется при неэффективности КТ, УЗИ, а также в тех ситуациях, когда имеются противопоказания к рентгенологическому исследованию.
- МСКТ в связи с возможностью визуализации мочевых путей, более эффективна, чем МРТ в обследовании больных жидкостными образованиями почечного синуса.
- Во всех случаях при сохранении сомнений в отношении доброкачественности жидкостного образования, необходимо прибегать к открытым оперативным пособиям.
Литература
- Аляев Ю.Г, Амосов А.В., М.А. Газимиев Ультразвуковые методы функциональной диагностики в урологической практике. Москва: Изд. Р. Валент., 2001 г. С 192.
- Ахметов Н.Р. Хирургическое лечение солитарных кист почек. /Диссертация на соиск. ст. к.м.н. Уфа 2000 г.
- Демидов В.Н., Амосов А.В. Ультразвуковая диагностика кист почек. /Клиническая медицина1981., N7: 68-70.
- Лопаткин Н.А., Мазо Е.Б. Простая киста почек. Москва: Медицина., 1982 г, 140 с.
- Под редакцией Митькова В.В. Клиническое руководство по ультразвуковой диагностике. Т. 1. Москва: "Видар"., 1996 г, 336 стр.
- Под редакцией Пальмера П.Е.С. Руководство по ультразвуковой диагностике. ВОЗ Женева. Москва: "Медицина"., 2000.
- Трапезникова М.Ф., Уренков С.Б., Ба У.Р. Диагностика и лечение простых кист почек. Москва: 1997 г, 197 стр.
- Фигаров И.Г., Гаджиев Т.М., Джавад-Заде С.М. Диагностические возможности ангиографии при гнойно-деструктивных процессах в почке. Вестник хирургии им. И.И. Грекова 1990., N12: 29-33.
- Хитрова А.Н. Дифференциальная диагностика кист почечного синуса и гидронефрозов методом комплексного ультразвукового исследования. /Диссертация на соиск. ст. к.м.н. Москва 1995 г. 150 стр.
- Chung BH, Kim JH, Hong CH. Comparison of single and multiple sessions of percutaneous sclerotherapy for simple renal cyst. BJU Int 2000 Apr;85(6):626-7.
- Delakas D, Karyotis I, Loumbakis P. Long-term results after percutaneous minimally invasive procedure treatment of symptomatic simple renal cysts. /Int Urol Nephrol 2001;32(3):321-6.
- Hashimoto Y, Kimura G, Tsuboi N. Usefulness of power Doppler ultrasound in a patient with renal cell carcinoma in the wall of a simple renal cyst. Hinyokika Kiyo 2001 May;47(5):325-7.
- Holmberg G. Diagnostic aspects, functional significance and therapy of simple renal cysts. Umea 1992.
- Stuart W. Evaluation and management of solid and cystic renal masses. The journal of urology 1998;159:1120-1133.
- Michele Scialpi1, Arcangelo Di Maggio Small Renal Masses. /AJR 2000; 175:751-75.
- Richard Tello1,2, Brian D. Davison MR Imaging of Renal Masses Interpreted on CT to Be Suspicious. /AJR 2000; 174:1017-1022.
- R de Bruyn, I Gordon. Imaging in cystic renal disease. Arch Dis Child 2000;83:401-407

Журнал "SonoAce Ultrasound"
Содержит актуальную клиническую информацию по ультрасонографии и ориентирован на врачей ультразвуковой диагностики, выходит с 1996 года.
Публикации по теме
- Трехмерная УЗ-ангиография в мониторинге консервативного лечения абсцесса предстательной железы - Кислякова М.В.
- Фармакоэходопплерография препростатического венозного сплетения в диагностике венокорпоральной эректильной дисфункции - Аляев Ю.Г.
- Сравнительная оценка лучевых методов в диагностике жидкостных образований почек - Аляев Ю.Г.
- Интраоперационное трансректальное УЗИ при трансуретральной электрорезекции гиперплазии простаты - Аляев Ю.Г.
- Трансуретральная пункционная биопсия опухоли мочевого пузыря - Аляев Ю.Г.

