Трехмерная УЗ-ангиография в мониторинге консервативного лечения абсцесса предстательной железы
Рубрика: Эхография в урологии

УЗ сканер Samsung HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Введение
Абсцесс предстательной железы является не частым, но серьезным осложнением острого простатита или обострением хронического простатита. По данным различных авторов, абсцесс предстательной железы встречается у 5-8% больных простатитом [4,5]. Абсцесс возникает вследствие неадекватного лечения острого простатита у пациентов, перенесших катетеризацию, трансуретральное дренирование мочевого пузыря, страдающих сахарным диабетом или находящихся в иммунодефицитном состоянии.
Диагностика абсцесса в стадии формирования сложна. Ранее приоритетом в диагностике пользовались клинические данные и результаты пальцевого ректального исследования. Это затрудняло раннее выявление данного заболевания. Так, по данным литературы, абсцесс предстательной железы диагностируют лишь в 0,2-1,4% у пациентов с наличием клинической урологической симптоматики и в 0,5-2,5 % случаев у пациентов с симптоматикой заболеваний предстательной железы [5,6]. Причинами сложности диагностики является развитие заболевания на фоне обострения хронического простатита, часто сочетание абсцесса с другими воспалительными заболеваниями мочеполовой системы (пиелонефрит, орхоэпидидимит и т.д.), появление скрытых форм данного заболевания на фоне проводимой антибактериальной терапии, отсутствие патогномоничных симптомов абсцесса (боль в промежности и прямой кишке, дизурия, лихорадка) [4].
ТРУЗИ хорошо зарекомендовало себя как простой, неинвазивный и высокоинформативный метод лучевой диагностики благодаря отсутствию лучевой нагрузки[2]. Использованию ТРУЗИ в режиме серой шкалы для диагностики абсцессов предстательной железы были посвящены многие работы [4,7,9]. Вопрос применения ТРУЗИ с ультразвуковой ангиографией (УЗ-ангиографией) в мониторинге консервативного лечения абсцесса предстательной железы изучен недостаточно.
Целью данной работы явилось изучение возможностей ТРУЗИ с трехмерной УЗ-ангиографией в мониторинге консервативного лечения абсцесса предстательной железы.
Материалы и методы
Нами был проведен ретроспективный анализ обследований 11 пациентов с обострением хронического простатита, осложнившимся развитием абсцесса предстательной железы. Средний возраст пациентов составил 42,5 ± 3,7 года (возраст от 27 до 51 года). Всем пациентам было проведено комплексное исследование, включавшее анализ клинических данных, пальцевого ректального исследования предстательной железы, лабораторные исследования и трансректальное ультразвуковое исследование на аппаратах экспертного класса, оснащенных режимами цветового и энергетического допплеровского картирования, трехмерной ангиографией. ТРУЗИ с трехмерной УЗ-ангиографией проводили до лечения, через 2 недели, 1, 1,5мес. В наше исследование были включены пациенты с консервативным лечением данного заболевания, включавшем в себя курс антибиотикотерапии.
При ТРУЗИ в режиме серой шкалы проводилась оценка объёма железы; наличие фокальных зон пониженной эхогенности, их структуры. При ТРУЗИ с УЗ-ангиографией оценивали симметричность сосудистого рисунка железы, ход сосудов, степень васкуляризации выявленных фокальных зон. Данные ТРУЗИ с трехмерной УЗ-ангиографией сопоставляли с клиническими и лабораторными результатами.
Результаты
Абсцесс предстательной железы был заподозрен у 4 пациентов на основании пальцевого ректального исследования: отмечалось увеличение в размерах, болезненность предстательной железы, отмечался симптом флюктуации. У остальных пациентов железа была увеличена в размерах и болезненна, был поставлен предварительный диагноз обострения хронического простатита (см. таблицу).
По данным лабораторного исследования, у всех пациентов были признаки обострения хронического простатита (см. таблицу).
При использовании ТРУЗИ в режиме серой шкалы увеличение объема железы отмечалось у всех пациентов - в среднем до 47,8 см³ (см. таблицу). В структуре железы у всех пациентов отмечалось появление участков сниженной эхогенности. Количество участков варьировало от одного до пяти: у 4 пациентов визуализировался один участок, у троих - два, у 2 больных - четыре, а также у двоих - 5 участков. Всего было выявлено 28 участков. Структура 24 участков была неоднородная, 4 - однородная, что затрудняло дифференциальную диагностику (рис. 1а, 2а). Кроме того, во всех случаях структура предстательной железы была неоднородная, с наличием мелкосотового рисунка паренхимы железы - у 7 пациентов, мелких участков фиброза и кальцинатов периуретрально - у всех пациентов.
В режиме трехмерной ангиографии отмечалось повышение степени васкуляризации железы с наличием аваскулярных зон в проекции гипоэхогенных участков. Сосудистый рисунок железы был асимметричен (рис. 1г, 2г). По периферии 21 участка наблюдался эффект описываемого ранее "пылающего кольца" [2].
При динамическом наблюдении в течении первых двух недель на фоне лечения клинически и в лабораторных анализах у 9 пациентов отмечались положительные изменения (см. таблицу). Это коррелировало с данными ТРУЗИ в режиме серой шкалы - у 5 пациентов объем железы уменьшился (в среднем на 1,7 см³), у 4 пациентов объем гипоэхогенных участков уменьшился на 0,5 см³ (рис. 1б). Объем железы и измененных участков у остальных пациентов остался прежним (рис. 2б, таблица).
С использованием трехмерной УЗ-ангиографии положительные изменения визуализировались у 9 пациентов - в виде снижения степени васкуляризации железы, исчезнование гиперваскуляризации по периферии участков (рис. 1д, таблица).
В связи с отсутствием положительной динамики в лабораторных анализах и при ТРУЗИ с трехмерной УЗ-ангиографией у 2 пациентов была проведена коррекция антибактериальной терапии (рис. 3д). При контрольных исследованиях, проведенных в течение 3-5 недели на фоне лечения, положительная динамика в виде нормализации лабораторных данных выявлена у всех пациентов (см. таблицу). В режиме серой шкалы происходило постепенное повышение эхогенности измененных участков (см. таблицу). Количество гипоэхогенных участков уменьшилось - до 5 (у 2 пациентов определялись множественные абсцессы железы), эхогенность их была выше при сравнении с предыдущими исследованиями (рис. 1в). У пациентов с сохраняющимися участками абсцедирования полное их исчезновение произошло через 1,5 мес от начала лечения (рис. 2в). Исследование в режиме трехмерной УЗ-ангиографии показало появление симметричности васкуляризации железы в большинстве случаев, постепенное восстановление сосудистого рисунка в проекции аваскулярных зон, после лечения в большинстве случаев степень васкуляризации была снижена (рис. 1е, 2е, таблица).
| Параметры | До лечения | 2 нед (от начала лечения) | 1 мес | 1,5 мес |
|---|---|---|---|---|
| Пальцевое ректальное исследование предстательной железы, чел. | ||||
| Болезненность: | ||||
| да | 11 | 2 | - | - |
| нет | - | 9 | 11 | 11 |
| Размеры: | ||||
| не увеличена | - | 4 | 10 | 11 |
| увеличена | 11 | 7 | 1 | 1 |
| Структура: | ||||
| гомогенная | - | 5 | 9 | 11 |
| негомогенная | 11 | 6 | 2 | - |
| Симптом флюктуации | - | - | - | - |
| Лабораторные исследования секрета простаты, чел. | ||||
| Лейкоциты/поле зрения: | ||||
| 0-15 | - | - | 3 | 11 |
| 16-60 | 2 | 5 | 6 | - |
| 61-100 | 2 | 4 | 2 | - |
| более 100 | 7 | 2 | - | - |
| Предстательная железа при ТРУЗИ в B-режиме, чел. | ||||
| Объем железы / см³: | ||||
| 20-30 | - | - | 3 | 5 |
| 30-40 | 2 | 7 | 6 | 6 |
| 40-60 | 9 | 4 | 2 | - |
| Структура: | ||||
| мелкосотовый рисунок | 7 | 5 | 2 | 2 |
| мелкие кальцинаты и фиброз периуретрально | 11 | 11 | 11 | 11 |
| Участки абсцедирования | 28 | 17 | 5 | - |
| Локализация зоны: | ||||
| центральная зона | 10 | 7 | - | - |
| переходная зона | 6 | 2 | 2 | - |
| периферическая зона | 12 | 8 | 3 | - |
| Структура: | ||||
| однородная | 4 | - | - | - |
| неоднородная | 24 | 17 | 5 | - |
| наличие участков фиброза | - | - | - | 2 |
| Средний объем участков, см³ | 1,89 | 1,71 | 0,9 | - |
| Сосудистый рисунок предстательной железы при трехмерной УЗ-ангиографии, чел. | ||||
| Степень сосудистого рисунка: | ||||
| снижена | - | - | 3 | 7 |
| обычная | - | 9 | 8 | 4 |
| повышена | 11 | 2 | - | - |
| Симметричность сосудистого рисунка: | ||||
| да | - | - | 7 | 11 |
| нет | 11 | 11 | 4 | - |
| Сосудистый рисунок участков абсцедирования при трехмерной УЗ-ангиографии | ||||
| Степень васкуляризации: | ||||
| аваскулярные | 28 | 17 | - | - |
| гиповаскулярные | - | - | 5 | - |
| изовасулярные | - | 11 | 23 | 28 |
| Эффект "пылающего кольца" | 21 | 5 | - | - |
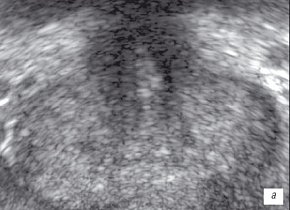
а) В-режим. До лечения. По левому боковому контуру подкапсульно определяется участок сниженной эхогенности с нечеткими контурами неоднородной структуры - формирующийся абсцесс. Капсула над участком прослеживается нечетко.
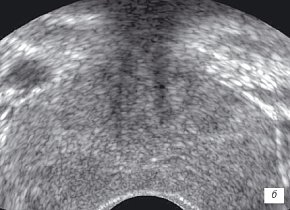
б) В-режим. Через 2 недели на фоне лечения окончательное формирование абсцесса не происходит. Отмечается уменьшение в размерах гипоэхогенного участка. Капсула железы по левому боковому контуру прослеживается.
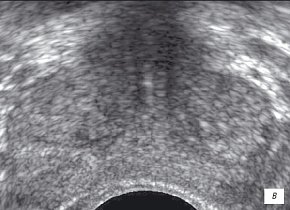
в) В-режим. После лечения (через 1 мес). Парехима железы однородная, описываемый участок не визуализируется.
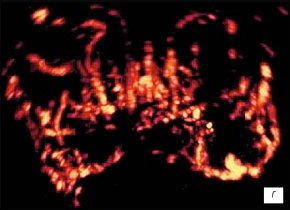
г) Режим трехмерной УЗ-ангиографии. До лечения. Сосудистый рисунок железы обогащен, деформирован. В левой доле подкапсульно определяется аваскулярная зона с наличием гиперваскуляризации по периферии по типу "пылающего кольца".
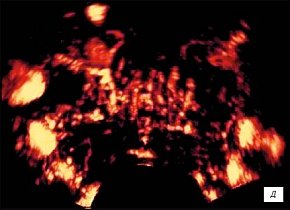
д) Режим трехмерной УЗ-ангиографии. Через 2 недели на фоне лечения. Отмечается снижение степени васкуляризации железы. По боковым контурам железы - расширенные вены перипростатического венозного сплетения.
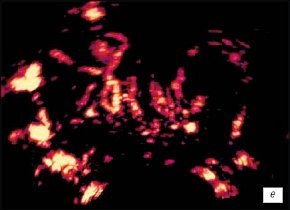
е) Режим трехмерной УЗ-ангиографии. После лечения (через 1 мес). Сосудистый рисунок железы симметрично обеднен. По правому боковому контуру сохраняются расширенные вены перипростатического венозного сплетения.
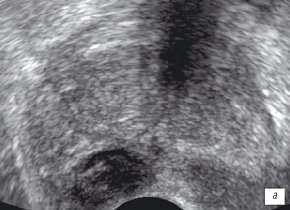
а) В-режим. До лечения. В периферической зоне правой доли подкапсульно определяется гипоэхогенный участок с неоднородным содержимым округлой формы с четкими контурами, в периферической зоне левой доли - участок сниженной эхогенности неоднородной структуры с нечеткими контурами.
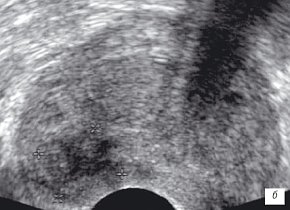
б) В-режим. Через 2 недели на фоне лечения. Отсутствие выраженной положительной динамики. На фоне лечения контуры участка в правой доли становятся менее четкими, участки - прежних размеров.
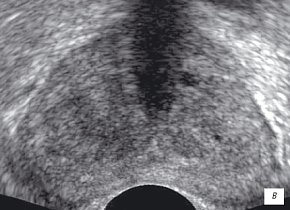
в) В-режим. После лечения (через 1,5 мес). После коррекции антибактериальной терапии структура железы однородная, описываемые ранее участки не определяются.
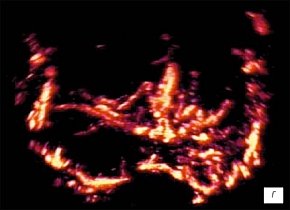
г) Режим трехмерной УЗ-ангиографии. До лечения. Сосудистый рисунок железы асимметричен, с наличием обогащения васкуляризации в периферической зоне левой доли и аваскулярной зоны с гиперваскулярным ободком по типу "пылающего кольца" в периферической зоне правой доли.
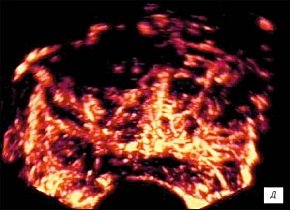
д) Режим трехмерной УЗ-ангиографии. Через 2 недели. На фоне продолжающегося воспаления определяется выраженное повыщение степени васкуляризации железы.
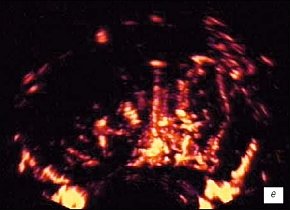
е) Режим трехмерной УЗ-ангиографии. После лечения (через 1,5 мес). Сосудистый рисунок железы умеренно асимметрично обеднен.
Обсуждение
Абсцесс предстательной железы сложно диагностировать в связи с тем, что симптоматика не является строго специфичной. Чаще всего симптомы абсцесса, острого простатита и обострения хронического простатита являются идентичными. Только у нескольких пациентов отмечается классическое сочетание лихорадки, дизурии, увеличения частоты мочеиспусканий, болей в промежности и бактериурии. Так, лихорадка у пациентов отмечается в 60 - 75 % случаев, боли в промежности - в 20-33 % случаев [5]. Наличие симптома флюктуации при пальпаторном исследовании встречается также не часто - в 27-35 % случаев [4,9] и соответствует гнойно-деструктивной стадии. В лабораторных исследованиях секрета предстательной железы отмечается резкое увеличение количества лейкоцитов, что также характерно для острого простатита.
В нашем исследовании у пациентов до лечения наиболее частыми симптомами являлись лихорадка (у 8 пациентов) и увеличение частоты мочеиспусканий (у 7 пациентов). Симптом флюктуации не был выявлен. У всех пациентов в анализе секрета предстательной железы отмечалось существенное повышение количества лейкоцитов (см. таблицу).
По данным литературы, в развитии абсцесса выделяют две стадии - инфильтративную и гнойно-деструктивную [4]. УЗ-картина инфильтративной стадии в режиме серой шкалы характеризуется наличием гипоэхогенных зон овальной формы однородной и неоднородной структуры. При прогрессировании воспалительной реакции в структуре железы появляются анэхогенные участки неоднородной структуры. При формировании абсцесса структура участков становилась более однородная. Первая стадия является обратимой и подлежит консервативному лечению. Вторая стадия является необратимой, и адекватным является хирургическое лечение.
По данным нашего исследования, у всех пациентов заболевание было выявлено в первую стадию заболевания. Этому способствовало несколько факторов: выраженная клиническая картина, проведение исследования в условиях поликлиники с учетом наличия программы скрининга заболеваний предстательной железы, что обеспечивало достаточно раннюю явку пациентов и динамическое наблюдение за ходом лечения.
Дифференциальную диагностику абсцесса при ТРУЗИ проводят с кистами и с участками рака предстательной железы [3,5]. Простые кисты и кистозные дегенерации предстательной железы эхографически схожи со сформировавшимся абсцессом предстательной железы, но отличаются по локализации (чаще одиночное центральное расположение при врожденных кистах или расположение в центральной части на фоне аденоматозно измененной паренхимы). Сложно дифференцировать абсцесс и рак предстательной железы. По данным ряда авторов, отличительными критериями при ТРУЗИ принято считать: локализацию - по данным ряда авторов, абсцесс чаще расположен в переходной зоне железы, а рак - в периферической; размеры - чаще абсцесс по размерам превосходит участок опухоли, наличие изменений структуры и размеров при динамическом лечении - при абсцессе [5]. В диагностически сложных случаях показана биопсия предстательной железы. По нашему мнению, локализация и размеры не являются точными диагностическими критериями: при наличии опухолей больших размеров в их структуре может присутствовать кистозный компонент, являющийся участком распада. В нашем исследовании, у 8 пациентов участки абсцедирования располагались в периферической зоне, и средний размер был небольшим, сопоставим с участком опухоли (см. таблицу).
Надежным критерием дифференциальной диагностики, по нашему мнению, является ТРУЗИ в режиме трехмерной реконструкции, позволяющее визуализировать сосудистый рисунок всей железы, оценить его симметричность, четко видеть аваскулярные участки с наличием выраженной васкуляризации по периферии по типу описываемого ранее "пылающего кольца". В отличие от аваскулярных кист и участков абсцедирования степень васкуляризации участка опухоли варьирует от изо- и гиповаскулярной до гиперваскулярной, сосуды опухоли отличаются наличием патологической извитости и деформации [1,2,7].
При динамическом наблюдении в течение небольшого периода времени участки опухоли и кистозные дегенерации не изменяются по структуре и размерам; участки абсцедирования в случае положительного ответа на проводимую терапию уменьшаются в размерах, при исчезновении в проекции участков возможно формирование мелких участков фиброза. При ТРУЗИ с УЗ-ангиографией степень васкуляризации железы и "пылающего кольца" постепенно снижается, после лечения в проекции участка отмечается восстановление сосудистого рисунка. В случае формирования участков фиброза проекция зоны абсцедирования остается гиповаскулярной. При отсутствии изменений в режиме срой шкалы и при трехмерной УЗ-ангиографии в течении первых 2 недель лечения следует проводить коррекцию терапии.
В нашем исследовании в течение первых двух недель (10-14 дней) на фоне терапии у 9 пациентов отмечалось уменьшение объема железы и участков абсцедирования, при использовании трехмерной УЗ-ангиографии положительные изменения в виде снижения степени васкуляризации железы наблюдались у 9 пациентов. В 2 случаях в связи с отсутствием положительной динамики была проведена коррекция антибактериальной терапии.
Исчезновение участков абсцедирования у всех пациентов было отмечено через 1,5 мес от начала лечения, при этом в структуре 2 участков отмечено формирование мелких участков фиброза (см. таблицу).
Исследование в режиме трехмерной УЗ-ангиографии показало появление симметричности васкуляризации железы, постепенное восстановление сосудистого рисунка в проекции аваскулярных зон, сохранение обеднения васкуляризации в проекции участков с формировавшимися мелкими участками фиброза (см. таблицу).
Таким образом, ТРУЗИ с трехмерной УЗ-ангиографией является информативным методом контроля консервативного лечения абсцесса предстательной железы в условиях поликлиники.
Литература
- Гажонова В.Е., Кислякова М.В., Лозоватор А.Л., Зубарев А.В. Дифференциальная диагностика пальпируемых образований предстательной железы с помощью ультразвуковой ангиографии. // Эхография. - 2003, Т.4, N3, c. 248-55.
- Зубарев А.В., Гажонова В.Е. Диагностический ультразвук. Уронефрология. - М., 2002. -С. 147-150.
- Зубарев А.В., Гажонова В.Е., Козлов В.П. Что стоит за измененным участком предстательной железы при трансректальном ультразвуковом исследовании? // Эхография - 2001. - Т.2, N1. - с. 21-33.
- Максимов В.А., Камалов А.А., Карпов В.К., Игнашин Н.С., Рябой А.В., Прохоров А.В. Ультразвуковая диагностика абсцесса предстательной железы // Sonoace international - 2001.- N8. -c.43-49.
- Barozzi L., Pavlica P., Menchi I., De Matteis, Canepari M.Prostatic abscess: diagnosis and treatment. // AJR., 1998, March, 170: pp. 753-757.
- Kravchick S., Cytron S., Agulansky L., Ben-Dor D. Acute prostatitis in middle-aged men: a prospective study. // BJU Int. 2004 Jan; 93(1): pp.93-96.
- Lee F Jr., Lee F., Solomon M.H., Staub W.H., McLeary R.D. Sonographic demonstration of prostatic abscess. // J. Ulytrasound Med. 1986; 5: pp. 101-102.
- Slojewski M.,Czerwinski F.,Sikorski A. Microangiographic imaging of the prostate.// BJU Int., 2002;89: pp. 776-778.
- Wasserman N.F. Prostatitis: clinical presentations and transrectal ultrasonographic findings.// Semin. Roentgenol. 1999,Oct; 34 (4): pp. 325-327

УЗ сканер Samsung HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Публикации по теме
- Возможности ТРУЗИ с ультразвуковой ангиографией в оценке местного распространения рака предстательной железы - Кислякова М.В.
- Спонтанный разрыв почки - Аляев Ю.Г.
- Трехмерная УЗ-ангиография в мониторинге консервативного лечения абсцесса предстательной железы - Кислякова М.В.
- Фармакоэходопплерография препростатического венозного сплетения в диагностике венокорпоральной эректильной дисфункции - Аляев Ю.Г.
- Сравнительная оценка лучевых методов в диагностике жидкостных образований почек - Аляев Ю.Г.


