Ультразвуковая диагностика опухолей кожи в планировании объема хирургического вмешательства
Рубрика: Эхография поверхностно расположенных органов

УЗ сканер Samsung HM70A
Портативный аппарат экспертного класса, монокристальные датчики, полноэкранный режим отображения, эластография, 3D/4D в корпусе ноутбука. Гибкая трансформация в стационарный сканер при наличии тележки.
Введение
В последние годы во всем мире отмечается стремительный рост заболеваемости злокачественными новообразованиями кожи, каждый год регистрируется до 3 млн новых случаев рака кожи.
Злокачественные опухоли кожи среди всех злокачественных новообразований человека занимают третье место, уступая раку желудка и легкого. Как и при другой онкологической патологии, вероятность развития заболевания повышается с возрастом: пожилые люди в возрасте старше 70 лет в 7 раз чаще болеют злокачественными опухолями кожи по сравнению с лицами в возрасте от 40 до 49 лет и в 230 раз чаще, чем в возрасте до 40 лет [1].
Злокачественные опухоли кожи по гистологическому строению можно разделить на 3 основные группы: рак (базальноклеточный, карцинома), меланома, саркома. Если рак и меланома возникают из элементов эпителия, то саркома - из соединительнотканных образований кожного покрова.
Рак достигает наибольшей частоты среди всех прочих злокачественных опухолей кожи - 12-14% (3-5 место); поражает почти одинаково часто мужчин и женщин. Показатели заболеваемости колеблются от 50 до 60, а у пожилых 140-145 на 100 тыс. жителей, пик заболеваемости приходится на возраст 60-70 лет [2].
Саркомы встречаются редко (менее 1% от всех злокачественных опухолей), развиваются в возрасте 35-50 лет, локализуются чаще на коже туловища и конечностей. Саркомы возникают на месте многократных травм, рубцов, на фоне туберкулезной волчанки, после лучевой терапии, а также в предшествующих фибромах, ангиофибромах, липомах (трансформация в саркому отмечается в 3-12% случаев).
В структуре злокачественных новообразований кожи на меланому приходится около 10%, причем заболеваемость этой опухолью во всем мире имеет тенденцию к росту на 2,6-11,7% в год, увеличиваясь приблизительно в 2 раза каждые 10-15 лет в первую очередь за счет лиц молодого трудоспособного возраста [3].
До недавних пор меланому кожи относили к заболеваниям с непременным фатальным исходом, однако внедрение в последние годы в практику новых химиои иммунопрепаратов позволило добиться улучшения результатов лечения и в настоящее время меланома кожи считается потенциально излечимым заболеванием при условии раннего выявления и назначения адекватной терапии [4].
Основными прогностическими факторами при меланоме кожи являются такие характеристики первичной опухоли, как ее толщина по Бреслоу (Breslow) и уровень инвазии по Силвен-Кларк (Sylven and Clark) (рис. 1), а также состояние регионарных лимфатических узлов как зоны возможного метастазирования [5].
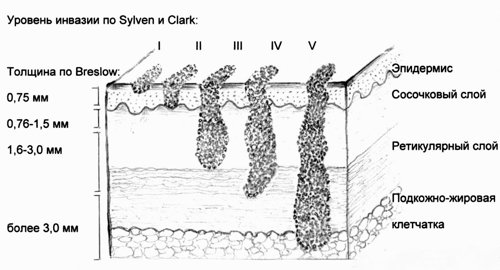
Уровни инвазии по Силвен и Кларк, толщина по Бреслоу.
В настоящее время хирургический метод является основным в лечении первичной меланомы кожи, причем с целью снижения вероятности метастазирования объем иссечения должен определяться толщиной опухоли. Так, при индексе Бреслоу 1,0 мм или меньше требуется отступить от края опухоли на 1,0 см; от 1,0 до 4,0 мм - 2,0 см; более 4,0 мм - более 2,0 см [6-8].
По общепринятой методике толщину первичной меланомы кожи определяют после ее удаления при гистологическом исследовании. Как следствие, либо возникает необходимость выполнения реэксцизии в соответствии со значением индекса Бреслоу, либо, во избежание повторной операции, планируется заведомо избыточный объем иссечения, что нежелательно с косметической точки зрения, особенно при расположении опухоли на открытых участках тела и лице.
Своевременная оценка местного распространения (толщины и уровня инвазии) опухоли и состояния регионарных лимфатических узлов до начала лечения имеет принципиальное значение, так как не только влияет на выбор адекватного объема операции, но и позволяет планировать адъювантную химио- и иммунотерапию еще на дооперационном этапе.
Такой неинвазивный метод прижизненного исследования тканей, как ультразвуковое исследование (УЗИ) выгодно отличается возможностью количественной оценки структур кожи и в последние 10-15 лет стал активно развиваться благодаря появлению высокочастотных датчиков - 17,5 МГц и более [9], хотя использование избыточного слоя геля позволяет получить детальное изображение слоев кожи и при рабочих частотах от 7,5 до 13,0 МГц. Таким образом, внедрение УЗИ кожи и стандартизация измерений является актуальной задачей.
Целью настоящей работы явилось уточнение возможности дифференциации слоев кожи и дооперационного определения распространенности первичной опухоли по критериям Бреслоу и Силвен-Кларка при исследовании обычными датчиками для поверхностных органов с частотой от 7,5 до 13,0 МГц.
Материалы и методы
Проанализированы результаты УЗИ 52 пигментных образований кожи у 21 мужчины и 31 женщины в возрасте от 24 до 89 лет (средний возраст 64,5±3,6 года).
Первичная опухоль располагалась на коже головы и шеи в 7 случаях, туловища - в 25, рук - в 14, ног - в 6. Исследования проводились за 8-60 дней до дня операции (в среднем за 26 дней).
При исследовании пользовались методикой, предложенной Г.С. Аллахвердян [10] заключающейся в применении в качестве акустического окна наполненного гелем колечка, накладываемого на кожу в зоне исследуемого образования. Применение колечка вместо стандартной гелевой насадки на датчик полностью исключает фактор сдавливания и без того часто крайне тонкого образования, что приводит к улучшению визуализации и к отсутствию искажений в измерениях.
УЗИ проводили на современных ультразвуковых аппаратах линейными датчиками с частотой от 7,5 до 13,0 МГц в режиме сканирования Small Parts Superficial. С целью оптимизации изображения в серой шкале применяли тканевую гармонику, режим HI ZOOM. Измеряли толщину опухоли в миллиметрах от наиболее поверхностной до наиболее глубокой границы опухоли, анализировали размеры, форму, эхогенность, структуру, контуры, локализацию образования относительно слоев кожи и подкожной жировой клетчатки, наличие дополнительных акустических эффектов, таких как тенеобразование или дистальное усиление эхосигнала. В режиме цветового допплеровского картирования оценивали наличие и характер васкуляризации, в режиме компрессионной эластографии (у 11 пациентов) - жесткость образования.
Результаты и обсуждение
Эпидермис при УЗИ визуализировался в виде узкой гиперэхогенной полоски с несколько неровным наружным контуром толщиной от 0,03 до 1,0 мм. Минимальная толщина эпидермиса отмечалась на внутренней поверхности плеча и бедра, максимальная - в области крупных суставов и верхней части спины, что согласуется с литературными данными о зависимости толщины эпидермиса человека от локализации.
Описанная в литературе слоистость эпидермиса при исследовании с частотой 17,5 МГц, при частотах 7,5-10,0 МГц не прослеживалась. При частоте 13,0 МГц слоистость эпидермиса определялась нечетко и лишь при большом увеличении в режиме HI ZOOM (рис. 2).
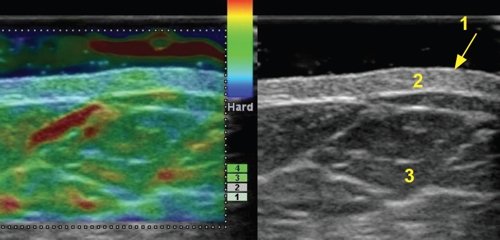
1 - эпидермис, 2 - дерма, 3 - подкожно-жировая клетчатка.
Дерма визуализировалась в виде полоски повышенной или средней эхогенности однородной структуры толщиной от 0,5 до 4,0 мм (также в зависимости от зоны исследования). Эхогенность дермы обусловлена наличием коллагеновых и эластических волокон. Сосуды в дерме и эпидермисе на неизмененных участках кожи не визуализировались, что объясняется их малым диаметром и низкой скоростью кровотока.
При осмотре в режиме эластографии гелевая прослойка внутри кольца между поверхностью датчика и кожей окрашивалась трехслойно (красный-зеленыйсиний), неизмененный эпидермис - равномерно в голубой цвет. Дерма окрашивалась по смешанному типу с преобладанием голубого цвета и участками зеленого цветов.
Отчетливо дифференцировать слои дермы - сосочковый и ретикулярный, и тем более поверхностную и глубокую зоны сосочкового слоя при исследовании датчиками 7,5-13,0 МГц ни в режиме серой шкалы, ни при эластографии не представлялось возможным.
Подкожно-жировая клетчатка визуализировалась в виде зоны пониженной эхогенности с наличием тонких гиперэхогенных перегородок, являющихся отражением пучков соединительной ткани, переплетающихся и образующих крупнопетлистую сеть, в ячейках которой находится жировая ткань в виде долек. В перегородках находятся коллагеновые волокна, кровеносные и лимфатические сосуды и нервы. В прилегающих к дерме участках подкожно-жировой клетчатки при осмотре в режиме ЦДК визуализировались мелкие артериальные и венозные сосуды. При осмотре в режиме эластографии подкожно-жировая клетчатка окрашивалась мозаично с равным количеством голубого, зеленого и красного цвета. Полученные данные согласуются с представлением о том, что эпидермис и дерма плотнее, чем подкожно-жировой слой.
При УЗИ получено 51 изображение из 52 пигментных образований кожи. В 1 случае пигментное образование не визуализировалось и никаких дополнительных акустических эффектов, утолщения слоев кожи или изменений васкуляризации или жесткости, не отмечалось.
Морфологически исследованные пигментные образования оказались в 22 наблюдениях - базалиомой, в 8 - раком кожи, в 18 - меланомой, в 4 - пигментным невусом.
Базалиома и рак кожи (рис. 3, 4) визуализировались как гипоэхогенные образования, чаще неправильной формы (реже - веретенообразные), имели преимущественно умеренно неоднородную структуру, контур чаще неровный, акустическая тень не определялась, в 1 случае отмечалось дорсальное усиление эхосигнала (при аденокистозной базалиоме вульвы). Толщина базалиомы составляла в среднем 4,9 мм (от 2,3 до 7,0 мм), толщина рака - в среднем 6,1 мм (от 2,1 до 10,0 мм). Во всех образованиях регистрировался кровоток в виде единичных питающих сосудов преимущественно с венозным спектром. При осмотре в режиме эластографии базалиома окрашивалась мозаично, рак кожи в режиме эластографии не исследован.
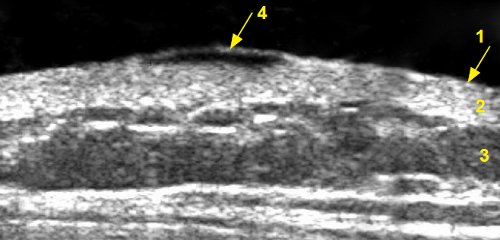
1 - эпидермис, 2 - дерма, 3 - подкожно-жировая клетчатка, 4 - базалиома толщиной 1,0 мм.
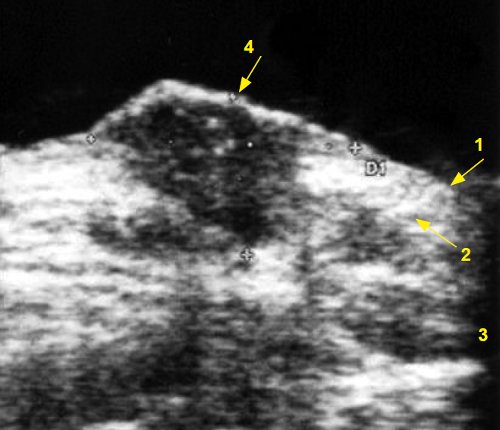
1 - эпидермис, 2 - дерма, 3 - подкожно-жировая клетчатка, 4 - опухоль толщиной 7,0 мм.
Пигментный невус и меланома (рис. 5-8) чаще имели веретенообразную форму, однородную структуру, низкую эхогенность, дополнительных акустических эффектов - дистального усиления эхосигнала или акустической тени - не отмечалось, в 1 случае при меланоме визуализировались боковые тени. Толщина меланомы составляла в среднем 2,45 мм (от 0,1 до 5,8 мм), толщина пигментного невуса - 2,0 мм (от 1,1 до 2,9 мм). Образования имели разную степень васкуляризации: от полностью аваскулярных до гиперваскулярных. При осмотре в режиме эластографии образования толщиной до 1,5 мм окрашивались мозаично, свыше 1,6 мм - трехслойно.
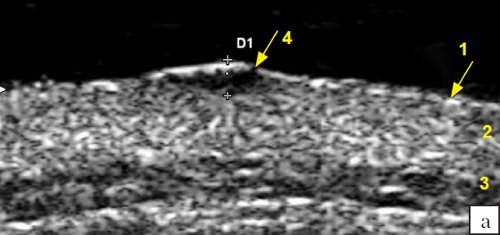
а) Режим серой шкалы.
1 - эпидермис, 2 - дерма, 3 - подкожножировая клетчатка, 4 - меланома толщиной 1,6 мм (уровень инвазии по Силвен-Кларк II, индекс Бреслоу - 1,6).
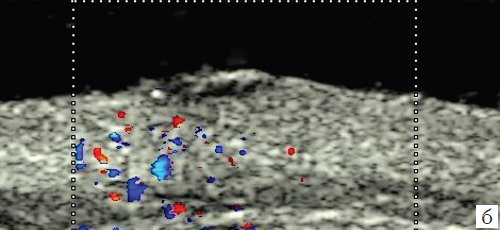
б) Режим цветового допплеровского картирования.
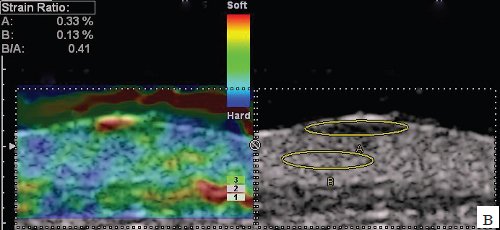
в) Режим компрессионной эластографии.
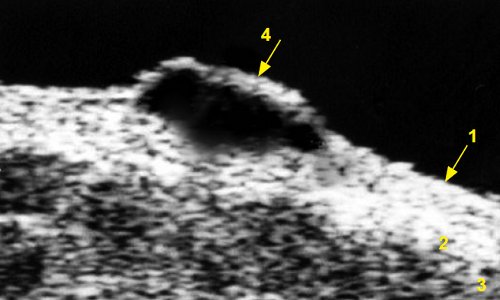
1 - эпидермис, 2 - дерма, 3 - подкожно-жировая клетчатка, 4 - меланома толщиной 5,0 мм (уровень инвазии по Силвен-Кларк IV, индекс Бреслоу - 5,0).
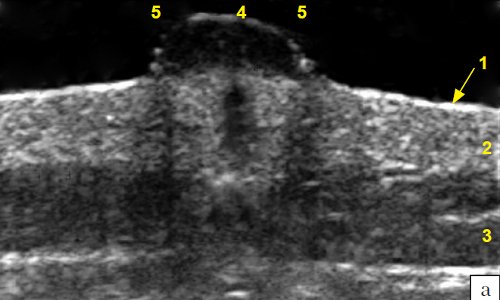
а) Режим серой шкалы.
1 - эпидермис, 2 - дерма, 3 - подкожножировая клетчатка, 4 - меланома толщиной 8,0 мм (V уровень инвазии по Силвен-Кларк, индекс Бреслоу - 8,0), 5 - боковые тени.
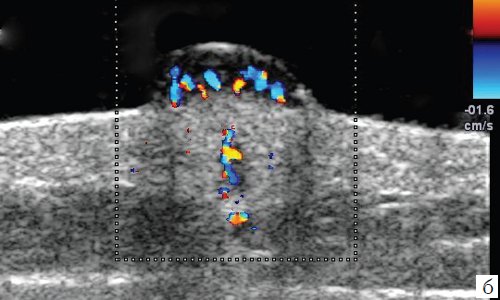
б) Режим цветового допплеровского картирования.
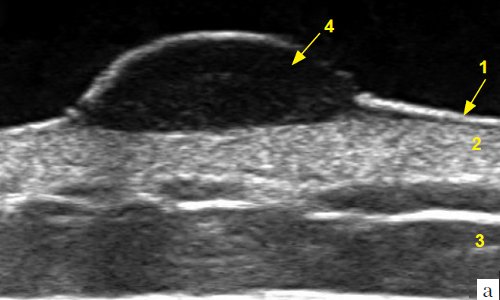
а) Режим серой шкалы.
1 - эпидермис, 2 - дерма, 3 - подкожно-жировая клетчатка, 4 - меланома толщиной 4,0 мм (II уровень инвазии по Силвен-Кларк, индекс Бреслоу - 4,0).
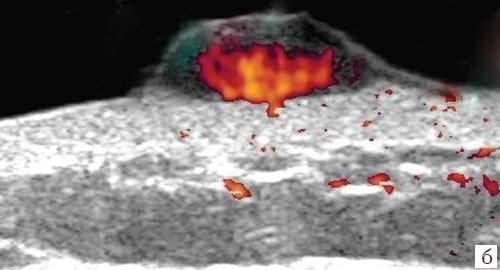
б) Режим энергетического картирования.
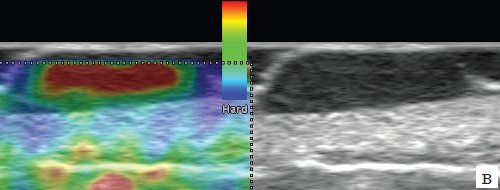
в) Режим компрессионной эластографии.
Метастаз меланомы в мягкие ткани лопаточной области (рис. 9, а-в) локализовался в дерме и подкожно-жировой клетчатке, имел неправильную форму, полициклические контуры, низкую эхогенность, богатую хаотическую сосудистую сеть и окрашивался при эластографии мозаично с преобладанием синего цвета, соответствующего высокой жесткости.
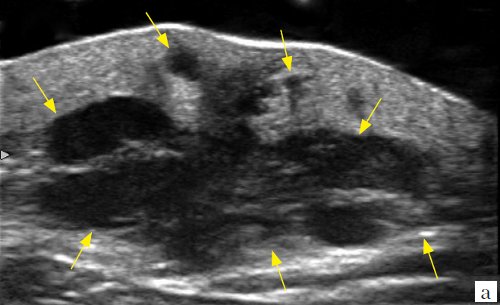
а) Режим серой шкалы.
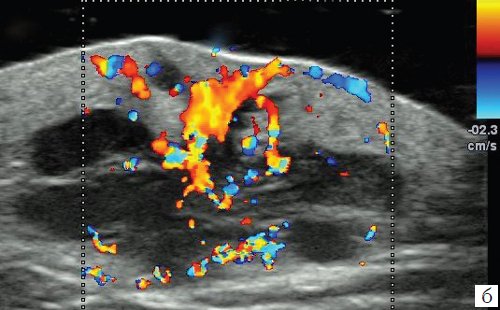
б) Режим цветового допплеровского картирования.
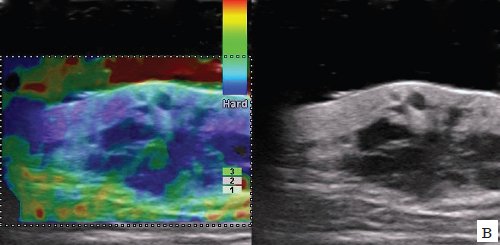
в) Режим компрессионной эластографии.
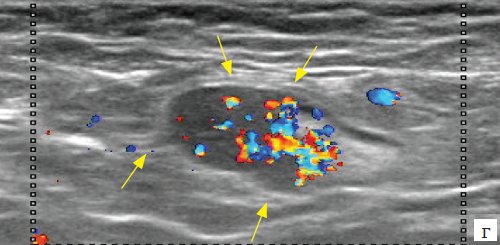
г) Режим цветового допплеровского картирования.
Метастазы меланомы в аксиллярные лимфатические узлы (рис. 9, г) визуализировались в виде локального утолщения коры лимфатических узлов до 5 мм низкой эхогенности с наличием богатой хаотической васкуляризации.
Дифференциальный диагноз опухолевых образований кожи на основании анализа изображений в режиме серой шкалы и характера васкуляризации представляется затруднительным. Эластографическая картина и допплерометрические показатели требуют дальнейшего изучения.
Толщина опухолевых образований, измеренная при УЗИ, совпала с гистометрическими результатами в интервале до 30 дней между исследованиями с точностью до 0,1 мм, в 2 наблюдениях при сроках между УЗИ и операцией 45 и 60 дней разница в показаниях измерений составила +0,15 и +0,21 мм в гистологическом препарате, что скорее всего объясняется увеличением опухоли в интервале между измерениями.
Высокая корреляция между гистометрическими и ультразвуковыми измерениями толщины опухоли при исследовании датчиками для поверхностных органов 7,5-13,0 МГц свидетельствует о необходимости включения УЗИ в обязательный комплекс предоперационной диагностики при опухолях кожи.
Анализ уровня инвазии по Силвен-Кларк на основании ультразвуковой картины показывает, что, как правило, удается точно дифференцировать, где находится дистальная граница опухоли: в эпидермисе (I уровень инвазии), дерме (II, III, IV) или подкожно-жировой клетчатке (V уровень). Однако, поскольку отчетливой разницы в изображении слоев дермы (поверхностной и глубокой зон сосочкового слоя, ретикулярного слоя) нет, то и определить принадлежность дистальной границы опухоли этим слоям невозможно.
Выводы
- УЗИ кожи датчиками для поверхностных органов 7,5-13,0 МГц дает достоверную информацию о толщине опухоли, позволяет хирургу планировать объем иссечения в соответствии с индексом Бреслоу и должно использоваться перед оперативным лечением при подозрении на меланому кожи во всех случаях.
- УЗИ регионарных лимфатических узлов должно быть включено в стандартный комплекс обследования при опухолях кожи.
Литература
- Онкология: национальное руководство / Под ред. Чиссова В.И., Давыдова М.И. М.: ГЭОТАР-Медиа, 2008. 1072 с.
- Онкология: Справочник практического врача / Под ред. Поддубной И.В. М.: МЕДпресс-информ, 2009. 768 с.
- Harland G.C., Kale S.G., Jackson P. et al. Differentiation of common benign pigmented skin lesions from melanoma by high-resolution ultrasound // Br. J. Dermatol. 2000. V. 143. N 2. P. 281-289.
- Balch С.М., Soong S.J., Atkins M. et al. An Evidencebased Staging System for Cutaneous Melanoma // J. Clin. Cancer. 2004. V. 54. P. 131-149.
- Ries L., Kosary С., Hankey B. et al. SEER cancer statistics review, 1973-1996. Bethesda (MD): National Cancer Institute. 1999.
- Breslow A. Thickness, cross-sectional areas and depth of invasion in the prognosis of cutaneous melanoma // Ann. Surg. 1970. V. 172. P. 902-908.
- Clement A., Fayet P., Hoeffel C. et al. Value of highfrequency (20 MHz) in the diagnosis of cutaneous tumors // J. Radiol. 1998. V. 79. N4. P. 313-317.
- Rallan D., Harland C.C. Skin imaging: is it clinically useful? // Clin. Exp: Dermatol. 2004. V. 29. N5. P. 453-459.
- Кудрина М.И. , Макаренко Л.А., Маркина Н.Ю., Насникова И.Ю. Ультразвуковой мониторинг псориаза // Российский журнал кожных и венерических болезней. 2010. N2. С. 24-26.
- Аллахвердян Г.С. Возможности ультразвуковой диагностики при меланоме кожи: диагностика первичной опухоли и метастазов в регионарных лимфатических узлах: Дисс. ... канд. мед. наук. М., 2006.

УЗ сканер Samsung HM70A
Портативный аппарат экспертного класса, монокристальные датчики, полноэкранный режим отображения, эластография, 3D/4D в корпусе ноутбука. Гибкая трансформация в стационарный сканер при наличии тележки.
Публикации по теме
- Диагностика повреждений костей наружного носа - Семенов С.А.
- Теория и практический опыт в ультразвуковой диагностике патологии слюнных желез - Устинова С.В.
- Ультразвуковая диагностика опухолей кожи в планировании объема хирургического вмешательства - Васильченко С.А.
- Клинический опыт применения двухмерного ультразвукового исследования придаточных пазух носа при синуситах в амбулаторной практике - Васильченко С.А.
- Ультразвуковое исследование челюстно-лицевой области - Надточий А.Г.


