Возможности пренатальной диагностики для формирования новых подходов к социально-медицинскому прогнозу течения беременности при генетических синдромах хромосомной и нехромосомной этиологии
Рубрика: Эхография в акушерстве

УЗ сканер Samsung HS50
Доступная эффективность. Универсальный ультразвуковой сканер, компактный дизайн и инновационные возможности.
В государственной политике здравоохранения приоритетное место занимает проблема охраны здоровья матери и ребенка. В структуре причин детской и младенческой смертности ведущее место занимают врожденные дефекты. Частота рождения детей с различными генетическими заболеваниями очень высока и составляет до одного случая на 100 рождений (1 %). В большинстве случаев эта патология представляет собой неподдающуюся коррекции грубую патологию, часто летального характера [1].
В структуре врожденных пороков развития (ВПР) в 16 % случаев регистрируются множественные пороки развития (МВПР) различной этиологии с установленной частотой 1:250 новорожденных [2], ими сопровождается примерно половина известных нозологических форм наследственных синдромов [3].
Множественные пороки развития, представляющие собой врожденные дефекты с поражением 2 и более органов и систем человеческого организма, являются достаточно сложной проблемой для установления причинно-следственных связей в силу их огромной этиопатогенетической гетерогенности, что зачастую делает невозможным как определение повторного генетического риска в семье, имеющей случай рождения больного ребенка, так и формирование правильной акушерской тактики, основанной на социальном и медицинском прогнозе для течения патологической беременности.
В основе синдромов, клинически проявляющихся как МВПР, может лежать хромосомная патология, генные мутации, действие на плод неблагоприятных факторов внешней среды (тератогенов). Существуют также синдромы, этиология которых пока не установлена. Одни из них, несомненно, генетической природы, другие связаны с действием неспецифических факторов внешней среды, третьи являются следствием сочетанного влияния генетических и внешнесредовых факторов [2].
В группе МВПР с известным генезом большую часть занимают хромосомные синдромы, обусловленные геномной числовой или структурной мутацией, достаточно широко изученные и хорошо диагностируемые. Около 40 % от всех случаев синдромов нехромосомной этиологии представлены моногенными болезнями - синдромами, связанными с мутациями в одном или обоих аллельных генах гомологичных хромосом, получаемых от обоих родителей [2]. Если для возникновения патологического признака достаточно одной копии мутантного гена, несмотря на наличие нормального аллеля в гомологичной хромосоме, то ген называют доминантным, а если для возникновения болезни нужны обе копии мутантного гена или отсутствие второго гена, то рецессивным [4].
При аутосомно-доминантном типе наследования заболевание возникает либо в результате спорадической мутации, либо при передаче мутантного гена от одного из родителей, страдающего данным заболеванием, своим детям. Патологический ген передается 50 % потомства субъекта с доминантно наследуемым синдромом. Аутосомно-рецессивный тип наследования, как правило, характеризуется тем, что оба родителя являются носителями патологического гена, несмотря на то, что болезнь у них не проявляется и соматически они здоровы. Риск для дальнейшего потомства супругов-носителей составляет 25 %. Численно, по распространению в популяции, доминантно и рецессивно наследуемые синдромы почти равны. Показатель отягощенности моногенными заболеваниями, по обобщенным данным, колеблется в пределах 2,2-3,5 на 1000 человек [5]. Их диагностика представляет большие сложности, так как цитогенетический анализ позволяет лишь отвергнуть хромосомную природу данного комплекса пороков развития, но не помогает установить диагноз, определить повторный генетический риск и сформировать репродуктивную тактику для семьи.
Отсутствие организационных и методологических алгоритмов пренатальной ультразвуковой диагностики генетических синдромов при их огромной клинической и социальной значимости, обусловленной тяжестью проявлений на уровне фенотипа больного и высоким риском повтора патологии в семье, диктует необходимость их пренатальной верификации для выбора адекватной акушерской тактики и специфических мер профилактики, определенных достоверным прогнозом.
Различные по происхождению генетические синдромы имеют различные типы наследования, а следовательно, и различный риск повторения в семье. Возможность корректного расчета генетического риска патологии в семье, предложение специфических мер профилактики патологии в дальнейшем зависит от точности поставленного пренатального (дородового) диагноза плоду (будущему ребенку). Постановка диагноза возможных нарушений развития плода должна проводиться всеми возможными методами, среди которых ультразвуковая диагностика является основным, неинвазивным, безопасным, информативным, а порой единственно возможным при беременности методом выявления генетических синдромов и ассоциаций, определяющим дородовый диагноз и необходимость дальнейших углубленных исследований (инвазивных, лабораторных и др.).
Несмотря на то, что в настоящее время накоплено некоторое количество данных и определенное количество публикаций о выявлении наследственных синдромов при пренатальной эхографии, дородовая идентификация нозологических форм синдромов не вошла в рутинную практику врачей пренатальной диагностики и носит случайный характер. В литературе встречаются лишь единичные публикации диагностики генетических синдромов нехромосомного происхождения.
Подавляющее большинство врачей ультразвуковой пренатальной диагностики, проводящих исследование беременной женщины в разные сроки, не владеют знаниями и основными принципами описания фенотипа, принятого в медицинской генетике, и не имеют специальной подготовки по исследованию на экспертном уровне. На сегодняшний день отсутствуют стандарты описания особенностей строения плода, найденных при ультразвуковом дородовом исследовании, не определены критерии оценки того или иного фенотипического изменения (внешнего вида и внутреннего строения) у будущего ребенка, отсутствуют четкие рекомендации о системном подходе к диагностике наследственных синдромов. В современной пренатальной диагностике нет диагностических алгоритмов и определенных схем действия и взаимодействия врачей ультразвуковой пренатальной диагностики, генетиков, акушеров-гинекологов при пренатальном выявлении МВПР.
При постановке диагноза в синдромологии чрезвычайно важен полный фенотипический анализ, констатация всех найденных аномалий, выявленных при дородовом ультразвуковом исследовании у будущего ребенка. Важен полный спектр найденных патологических признаков: пороков развития, функциональных нарушений, малых аномалий развития, особенностей фенотипа и др. Исследования больных с различными наследственными синдромами позволили установить, что микропризнаки не только позволяют заподозрить наследственную природу заболевания, но и нередко являются основополагающими при постановке правильного диагноза [6]. При наличии нормального кариотипа при лабораторном исследовании плодного материала плод с изменением фенотипа должен вызывать у врача ультразвуковой диагностики "генетическую настороженность" для поиска нехромосомных синдромов как при эхографии в I триместре, так и при дальнейших ультразвуковых исследованиях, так как идентификация многих генетических синдромов представляет собой диагностику, основанную на узнавании "характерного лица синдрома".
Тщательное изучение маркеров хромосомной патологии показало, что некоторые из них информативны и для формирования групп риска по синдромам нехромосомной этиологии, что особо актуально при сформированном алгоритме раннего пренатального скрининга у врачей-экспертов ультразвуковой диагностики. Так, разнообразные нозологические формы синдромов сопровождались увеличением толщины воротникового пространства, уменьшением длины носовой кости, микрогнатией у плодов в сроках первого скринингового ультразвукового осмотра в 11-14 нед беременности [7, 8].
В рамках Национального приоритетного проекта "Здоровье" в период 2010-2014 гг. регионы Российской Федерации перешли на новую для страны современную методологию массового комбинированного раннего пренатального скрининга на частые хромосомные анеуплоидии и ВПР в соответствии с рекомендациями международной врачебной профессиональной некоммерческой организации "Фонд медицины плода". В 2015 г. по инициативе Министерства здравоохранения Российской Федерации курсом пренатальной диагностики кафедры медицинской генетики Российской медицинской академии последипломного образования проведен Аудит-2015 для оценки работы регионов страны по новому алгоритму. По результатам проведенного анализа сведений, поступивших из 63 регионов Российской Федерации, в настоящее время в 510 организованных кабинетах экспертного уровня пренатальной диагностики подготовлено и работает 1210 сертифицированных врачей ультразвуковой диагностики, подтвердивших свою компетенцию, в том числе международным сертификатом. Всего в экспертных кабинетах 63 регионов России обследовано около 2 млн беременных женщин, выявлено более 10 тыс. плодов с различными нарушениями развития. Основные показатели проведения мероприятий раннего пренатального скрининга к 2014 г. суммарно достигли референсных международных значений и эпидемиологических диапазонов (выявляемость хромосомных аномалий и ВПР), что определяет внедренную в рамках нацпроекта качественно новую систему пренатальной диагностики в стране как успешную, контролируемую и управляемую технологию с перспективами дальнейшего развития и совершенствования, среди которых, несомненно, одну из основных ролей будет занимать пренатальная синдромология. Реальность практической реализации этого направления демонстрируют показатели, полученные за 5 лет в медико-генетическом отделении Московской области.
Московская область была одной из первых территорий Российской Федерации, вступивших в национальный проект по переводу раннего пренатального скрининга на экспертный уровень диагностики. Система существующего оказания медико-генетической помощи беременным Московской области такова, что возможен полный сбор информации обо всех случаях рождений с генетической патологией в рамках региональной системы мониторинга и регистрации врожденных пороков развития у плодов и детей, существующей с 1999 г. Это основополагающий момент, поскольку исследования популяционных и базовых частот различной врожденной патологии возможны только при адекватном ведении регистра ВПР [9], когда необходимо иметь информацию не только по новорожденным, но и по остановленным по решению семьи беременностям в связи с пренатально выявленной летальной патологией у плода [10].
Регистр ВПР Московской области с 2001 г. является членом международной организации мониторинга ВПР, что подтверждает обоснованность популяционных частот ВПР.
Алгоритм массового пренатального скрининга беременных Московской области на ВПР и хромосомные аномалии у плода, утвержденный региональным приказом Министерства здравоохранения Московской области, обеспечивает направление в медико-генетическое отделение Московского областного НИИ акушерства к врачам-экспертам всех беременных с подозрением на внутриутробное нарушение развития плода на любом сроке беременности для подтверждения предварительного диагноза. При ультразвуковом исследовании в архивной базе данных сохраняется вся необходимая информация: снимки и видеоклипы, объемные изображения с возможностью последующей постобработки материала offline. Все это позволяет собрать максимально полную информацию не только о грубых пороках развития, но и о мельчайших отклонениях, маркерах и особенностях в развитии у плодов с генетической патологией на популяционном уровне.
Формирование клинической гипотезы на основании полученных эхограмм и объемных архивированных изображений, базирующееся на знаниях в области клинической синдромологии при использовании новейших информативных поисковых систем, является реальным и эффективным инновационным подходом к пренатальной диагностике генетической патологии. При проведении последующего медико-генетического консультирования по установленному диагнозу должны быть определены меры профилактики повторного возникновения генетической патологии при последующих беременностях. Иными словами, возможность корректного расчета генетического риска зависит от точности поставленного пренатального диагноза.
Московская область является одним из крупнейших регионов страны, ежегодное количество родов по области достигает 80 тыс. Учитывая известную популяционную частоту МВПР в Московской области - 1:200 рождений, среди которых синдромы хромосомной этиологии встречаются с частотой 1:370, а МВПР нехромосомной этиологии - 1:470 [11], можно рассчитать базовую ожидаемую частоту выявления данной патологии. Так, в Московской области ежегодная ожидаемая теоретическая частота МВПР у детей и плодов различной этиологии составляет 400 случаев, среди них синдромов с нехромосомной этиологией - около 170 случаев.
В медико-генетическом отделении МОНИИАГ (МГО) до 2010 г. применялся стандартный подход к пренатальной ультразвуковой диагностике МВПР, заключающийся в перечислении спектра выявленных патологических признаков без аналитического сопоставления найденной патологии с известными наследственными синдромами. С 2010 г. пренатальная ультразвуковая диагностика МВПР осуществлялась с применением нового диагностического алгоритма, заключающегося в применении клиникосиндромального подхода к анализу выявленной при ультразвуковом исследовании патологии: во всех случаях пренатально диагностированных МВПР на первом этапе предлагается проведение кариотипирования плода для подтверждения либо опровержения хромосомной этиологии комплекса пороков развития. В дальнейшем необходимо проводить диагностический поиск возможного сочетания найденных различных симптомов, среди которых есть как пороки развития, так и малые аномалии и особенности фенотипа. На заключительном этапе пренатальной части диагностики нехромосомного синдрома проводится дифференциальный диагноз с возможными кандидатными синдромами с формированием составляющих синдромального ядра.
При исследовании структуры и частоты МВПР, по материалам регионального регистра ВПР, в выборке новорожденных и элиминированных по клинической тяжести выявленной патологии плодов в Московской области, было установлено, что МВПР встречались в 20 % всех выявленных ВПР, что абсолютно сопоставимо с данными литературы [2, 5]. Всего за 5 лет с 2010 по 2014 г. в популяционном регистре ВПР в Московской области зарегистрировано 1775 случаев МВПР у детей и плодов, в их числе в 1016 (57,3 %) случаях после проведения пре- и постнатального кариотипирования выявлены МВПР хромосомной этиологии, в 759 (42,7 %) случаях - МВПР нехромосомной этиологии (рис. 1).
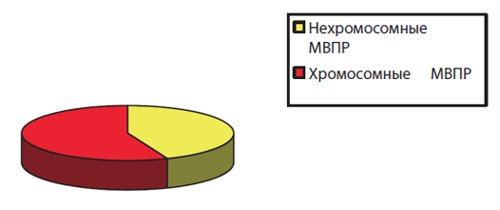
Рис. 1. Этиология всех выявленных у плодов и детей МВПР в Московской области за период исследования (2010-2014 гг.).
Среди МВПР нехромосомного генеза выделяют синдромы, ассоциации и неклассифицированные комплексы. Синдромы с известным описанным типом наследования представлены моногенными синдромами, наиболее часто в структуре которых встречаются аутосомно-доминантные и аутосомно-рецессивные нозологии, и спорадическими синдромами с различными известными ассоциациями (устойчивыми сочетаниями ВПР с этиологической общностью), тип наследования для которых на сегодняшний день не установлен. МВПР, представленные неклассифицированными комплексами, в международном классификаторе наследственных синдромов и ассоциаций (OMIM) не зарегистрированы, судить о типе их наследования на сегодняшний день не представляется возможным. Безусловно, большая часть этих комплексов представляет собой случайное сочетание 2-3 ВПР, однако некоторые из них могут быть не случайны, а представлять собой новые, не выделенные пока в самостоятельные нозологические формы синдромы.
За 5 лет (с 2010 по 2014 г.) в МГО пренатально в разные сроки беременности было выявлено 1358 синдромов МВПР различного генеза. Среди всех выявленных пренатально МВПР 789 (58 %) были вызваны хромосомной патологией, 569 (42 %) случаев составляли МВПР нехромосомной этиологии. Среди всех случаев диагностики синдромов нехромосомной этиологии (рис. 2) синдромы с известным типом наследования были диагностированы в 354 (62,2 %) случаях, а неклассифицированные комплексы (НК) - в 215 (37,8 %).
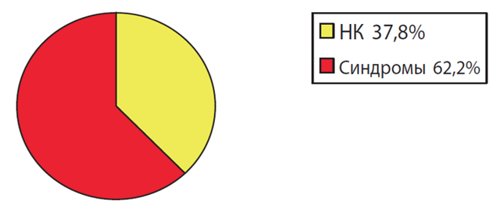
Рис. 2. Структура выявленных нехромосомных синдромов за 5 лет (2010-1014 гг.) в МГО.
Применение нового алгоритма к постановке пренатального диагноза позволило определить возможную этиологическую природу нехромосомных МВПР, что привело к адекватному медико-генетическому консультированию семьи по вопросам пренатальной и постнатальной тактики с определением репродуктивного прогноза в целом.
Поиск путей для разработки и внедрения алгоритма генетического подхода к ультразвуковому исследованию плода, диагностика новых ультразвуковых маркеров в пренатальной диагностике имеет чрезвычайный интерес для медицинской науки и практики, так как большинство этих синдромов сочетаются с умственной отсталостью, высокой летальностью и инвалидностью. По мере накопления клинических данных будет возможно выявить все больший спектр генетических нарушений, как пороков развития, так и незначительных фенотипических особенностей и малых анатомических признаков, которые могут свидетельствовать о наличии у плода того или иного вида врожденной и наследственной патологии. Такой диагностический подход позволит определить акушерский прогноз для выбора оптимальной пренатальной тактики и определения спектра постнатальных мероприятий, включая уточненный диагноз у ребенка и обязательное последующее медико-генетическое консультирование супругов по прогнозу потомства с формированием тактики репродуктивного поведения семьи с предложением специфических методов профилактики генетической патологии.
Разработка и внедрение достоверно значимых ультразвуковых маркеров для диагностики генетических синдромов различного происхождения позволят оптимизировать алгоритм дородовой диагностики этих состояний, что является вторичной профилактикой перинатальной и младенческой смертности и инвалидности и представляет собой важнейшую задачу как социального, психологического, так и клинического значения.
Литература
- Бочков Н.П. Клиническая генетика. М.: ГЭОТАРМЕД. 2001. 448 с.
- Лазюк Г.И. Этиология и патогенез врожденных пороков развития. Тератология человека. М.: Медицина. 1991.
- Ильина Е.Г., Колосов С.В., Миронова С.И. Клинико-генетический анализ неклассифицированных комплексов множественных врожденных пороков развития на базе Белорусского генетического регистра // Медицинская Генетика. 2005. N 3. С. 134-138.
- Кеннет Л. Джонс. Наследственные синдромы по Дэвиду Смиту. М.: 2011.
- Лазюк Г.И., Лурье И.В., Черствой Е.Д. Наследственные синдромы множественных врожденных пороков развития. М.: 1983.
- Козлова С.И., Патютко Р.С., Прытков А.Н. Семиотика и принципы диагностики наследственных болезней. М.: 1999.
- Nicolaides K.H., Azar G., Snijders R.S.M. et al. Fetal nuchal oedema: associated malformations and chromosomal defects // Fetal. Diagn. Ther. 1992. V. 7. P. 123-131.
- Sepulveda W., Wong A., Andreeva E., Adzehova N. Absent mandibular gap at retronasal triangle view: a clue to the diagnosis of micrognathia in the first trimester // Ultrasound in obstetrics and gynecology. 2012. V. 39. P. 152-156.
- Гинтер Е.К., Зинченко Р.А. Наследственные болезни в российских популяциях // Вестник ВОГиС. 2006. Т. 10. N 1. С. 106-125.
- Козлова С.И., Демикова Н.С., Прытков А.Н. Мониторинг врожденных пороков развития // Пособие для врачей. М.: 2000.
- Андреева Е.Н. Клинико-синдромальный подход к пренатальной ультразвуковой диагностике нарушений развития плода для оценки репродуктивного прогноза. Автореф. канд. дисс. М., 2013.
При поддержке гранта РГНФ №15-06-10977/15

УЗ сканер Samsung HS50
Доступная эффективность. Универсальный ультразвуковой сканер, компактный дизайн и инновационные возможности.
Публикации по теме
- Кольцевидная плацента - Лукьянова Е.А.
- Биофизический профиль плода в классических публикациях и современных рекомендациях - Сафонова И.Н.
- Возможности пренатальной диагностики для формирования новых подходов к социально-медицинскому прогнозу течения беременности при генетических синдромах хромосомной и нехромосомной этиологии - Андреева Е.Н.
- К вопросу об ультразвуковой диагностике полипов эндометрия и цервикального канала - Рябов И.И.
- Ультразвуковая пренатальная диагностика ромбэнцефалосинапсиса - Эсетов М.А.


