Применение ультразвукового исследования и компьютерной томографии в диагностике псевдокист поджелудочной железы при остром панкреатите
Рубрика: Эхография брюшной полости
УЗ сканер Samsung Z20
Аппарат премиум-класса для тех, кто ценит точность, скорость и удобство. Новый стандарт в области женского здоровья.
Введение
Острый панкреатит - острый воспалительный процесс в поджелудочной железе (ПЖ), который может поражать также перипанкреатические ткани и отдаленные органы. Смертность при остром панкреатите составляет 5-10 %, а при присоединении осложнений может увеличиваться до 35-40 %, достигая при распространенных формах поражения 90-95 % [1-5]. Панкреатит тяжелого течения характеризуется органной недостаточностью или местными осложнениями, такими как некроз, образование псевдокист или фистул.
В последние годы отмечено увеличение количества больных с псевдокистами ПЖ [2, 4, 6-10]. По статистическим данным, среднетяжелые и тяжелые (некротические) панкреатиты приблизительно в 50 % случаев осложняются образованием псевдокист, чаще это происходит на 2-5-й неделе от начала заболевания. Однако псевдокиста может развиться и значительно позже.
В свою очередь псевдокисты могут приводить к таким грозным осложнениям, как механическая желтуха, нагноение кисты, прорыв кисты в брюшную полость, прорыв кисты в плевральную полость, прорыв кисты в соседние органы брюшной полости, кровотечение в полость кисты.
Хирурги, пройдя период увлечения как консервативными, так и хирургическими методами лечения острого панкреатита и его осложнений, так и не пришли к единому мнению о преимуществах того или иного вида лечения.
Несмотря на разнообразие точек зрения, большинство авторов согласны с утверждением, что эффективность лечения этого заболевания зависит от своевременной верификации диагноза и правильного определения лечебной тактики. Высокая летальность при панкреонекрозе с формированием псевдокисты, отсутствие оптимальной диагностической и лечебной программы при различных формах острого панкреатита заставляют искать новые подходы в этой области.
Кисты ПЖ представляют собой осумкованные полости или ограниченные капсулой скопления жидкости (панкреатического секрета и тканевого детрита) в виде полостей, расположенных как в самой железе, так и в окружающих ее тканях, но непосредственно связанных с ней. Ложные кисты не имеют эпителия.
Псевдокисты могут быть одиночными и множественными, большими и маленькими. Форма и величина псевдокисты зависят от окружающих органов, на которые она давит, а также от размера протоков, по которым притекает и дренируется панкреатический сок. Большинство псевдокист связано с панкреатическим протоком и содержит большое количество пищеварительных ферментов.
Можно различать интрапанкреатические и парапанкреатические формы псевдокист. Панкреатический сок при некротическом панкреатите нередко изливается в сальниковую сумку и попадает между окружающими органами (поперечной ободочной кишкой, задней стенкой желудка и желудочно-ободочной связкой), формируя полость вне тела ПЖ. Изредка псевдокисты могут распространяться забрюшинно.
Стенки псевдокисты представлены прилегающими тканями, такими как желудок, поперечно-ободочная кишка, желудочно-толстокишечная связка и поджелудочная железа. Внутренняя выстилка псевдокисты представлена грануляционной и фиброзной тканью, отсутствие эпителиальной выстилки отличает ее от истинных кистозных образований ПЖ.
В формировании псевдокисты ПЖ различают 4 стадии.
I стадия (до 4-6 нед от начала панкреатита) - в раннем периоде образования кисты на определенном участке панкреатической паренхимы происходит ферментативный аутолиз с образованием рыхлого инфильтрата, содержащего продукты распада тканей. В панкреатическом инфильтрате формируется начальная полость кисты.
II стадия (2-3 мес. от начала панкреатита) - начало формирования капсулы. Стенка кисты рыхлая, толщиной менее 3 мм, легко рвется.
III стадия (до 6 мес.) - завершение формирования капсулы. Стенка кисты состоит из плотной фиброзной ткани толщиной более 3 мм.
IV стадия (6-12 мес.) - обособление кисты. Киста становится подвижной и легко отделяется от окружающих тканей.
В I и II стадиях киста считается формирующейся, в III и IV стадиях - сформированной.
Клиническую картину псевдокисты характеризует триада признаков: боли в эпигастральной области, наличие опухолевидного образования в животе, синдром функциональной недостаточности ПЖ. При осмотре пациента может пальпироваться образование в брюшной полости при больших размерах кисты.
УЗИ является первичным (скрининговым) методом в диагностике кист ПЖ, диагностируя кисты в 90 % случаев [11]. Благодаря УЗИ теперь известно, что приблизительно в половине случаев после приступа острого панкреатита формируется псевдокиста и в 40 % случаев она спонтанно резорбируется.
Ультразвуковая картина псевдокисты часто зависит от стадии ее развития. В I стадии псевдокисты чаще всего имеют неправильную форму, которая постепенно приближается к округлой. Стенка (капсула) псевдокисты отсутствует или едва различима. Окружающие ткани сохраняют признаки отечности, размытости. Содержимое кист ан- или гипоэхогенное с наличием или отсутствием гиперэхогенных включений и дистального псевдоусиления (рис. 1). В I стадии спонтанной резорбции подвергается до 19,4 % псевдокист.
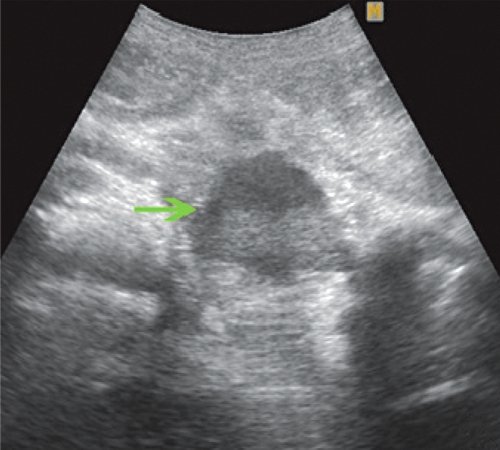
а) В сальниковой сумке в проекции тела ПЖ визуализируется жидкостное образование неправильной формы, без четкой капсулы, с гиперэхогенной взвесью внутри (зеленая стрелка).
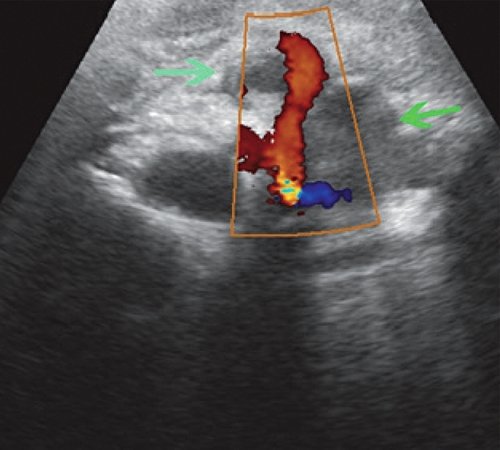
б) В сальниковой сумке образование по типу инфильтрата, в проекции тело - хвост ПЖ визуализируются два жидкостных образования, одно из них содержит густой уровень взвеси (зеленые стрелки). Между этими двумя образованиями проходит основная часть чревного ствола.
Во II стадии при УЗИ псевдокисты имеют типичную ультразвуковую картину. Псевдокисты приобретают округлую форму, четкие контуры. Воспалительный процесс в окружающих тканях стихает, о чем свидетельствует отсутствие размытости контуров ПЖ, повышение эхогенности и однородности ее структуры. Визуализируется четкая стенка псевдокисты в виде эхогенной капсулы толщиной 2-3 мм. Во II стадии спонтанной резорбции подвергается до 11,1 % псевдокист (рис. 2).
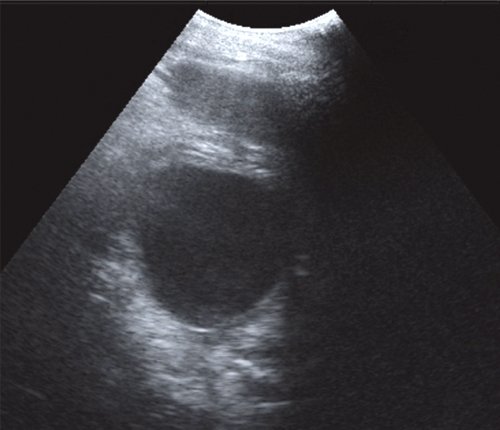
а) Жидкостное образование в проекции хвоста ПЖ, с четкими ровными контурами, с плотной эхогенной капсулой, дает эффект дистального усиления.
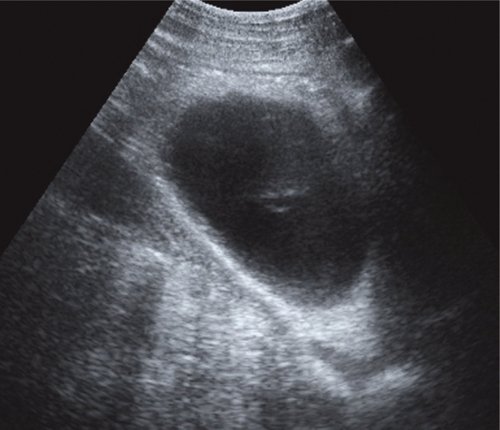
б) В левом подреберье жидкостное образование с капсулой более 3 мм, дисперсным содержимым.
В III и IV стадиях формирования псевдокисты имеют ультразвуковую картину зрелой псевдокисты округлой формы с толстой стенкой (толщиной свыше 3 мм), однородным содержимым. В большинстве случаев наблюдается эффект дистального псевдоусиления. В этих стадиях спонтанной резорбции псевдокист не наблюдается (см. рис. 2).
КТ позволяет оценить состояние ПЖ, выявить парапанкреатические инфильтраты, псевдокисты и другие осумкованные скопления жидкости при остром панкреатите (рис. 3-5).
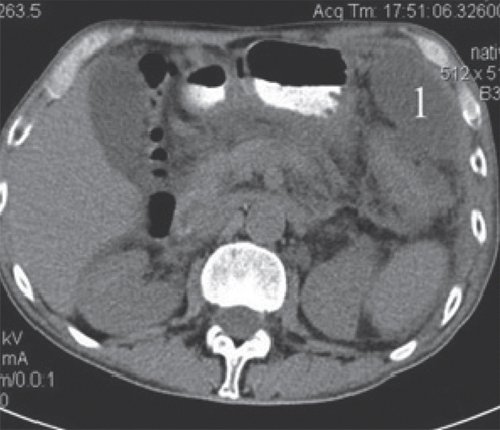
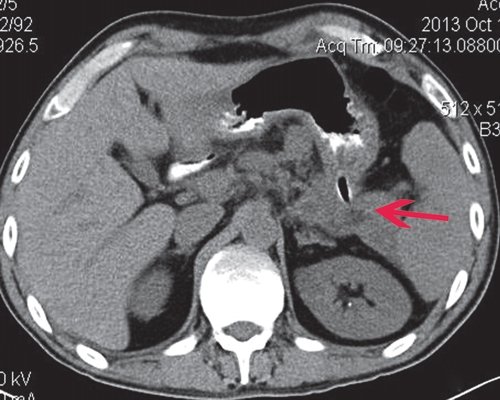
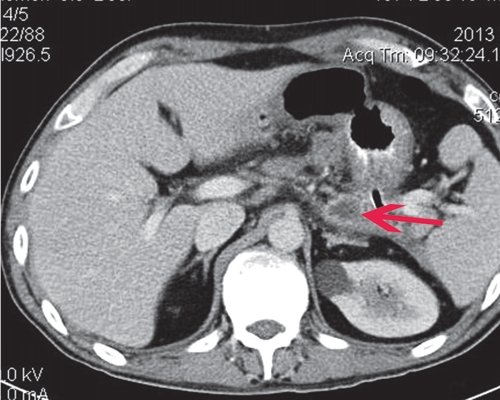
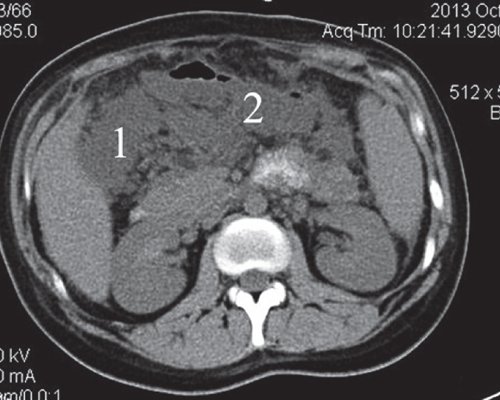
a) Нативная фаза. Слева между желудком, ходом толстого кишечника и передней брюшной стенкой КТ-признаки отграниченного скопления жидкости размером приблизительно 7,4x4,7 см, с плотной капсулой (1).
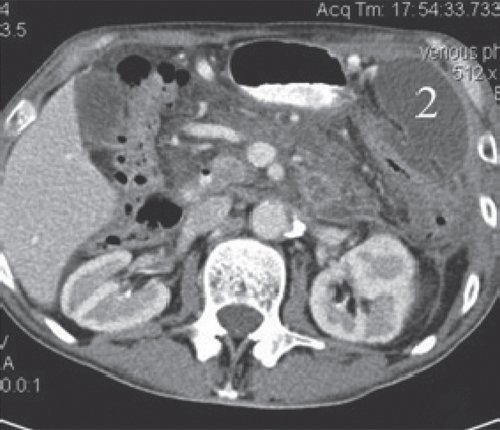
б) После введения контрастного вещества стенка образования (2) накапливает контраст, визуализация ее улучшается. Само образование не накапливает контрастное вещество.
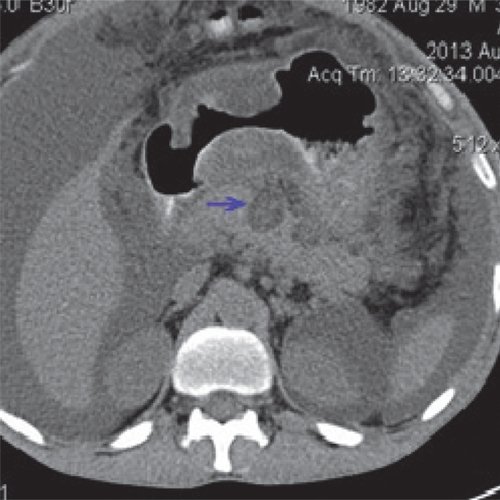
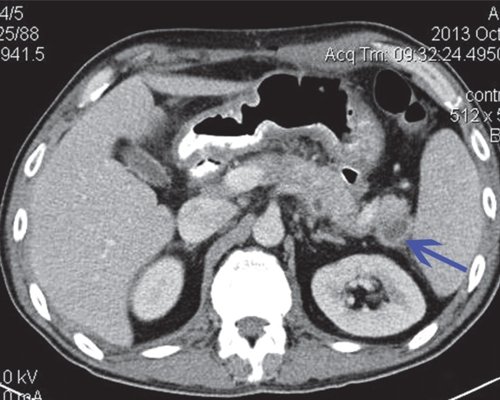
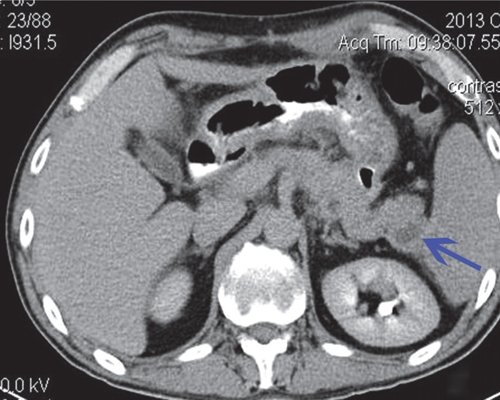
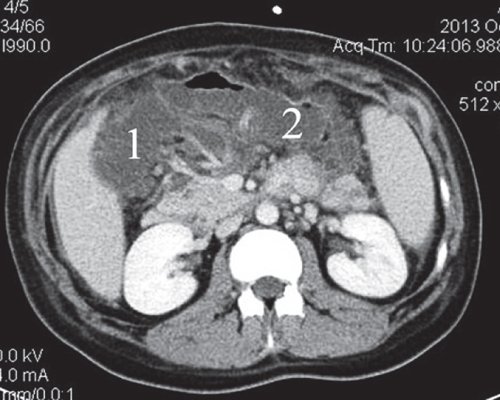
a) Нативная фаза. ПЖ диффузно неоднородной структуры, контуры ровные, четкие, плотность не изменена. В теле ПЖ визуализируется жидкостное образование размером до 17 мм (синяя стрелка), однородной структуры, выходит на передний контур.
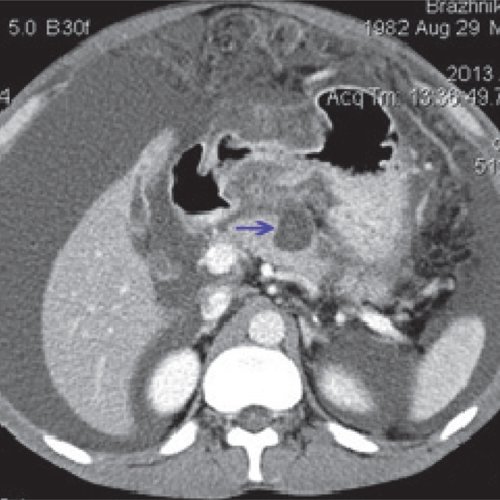
б) После контрастирования ПЖ накапливает контрастное вещество, на ее фоне хорошо визуализируется образование, не накапливающее контрастное вещество (синяя стрелка), с плотной капсулой. Вирсунгов проток на уровне хвоста ПЖ - 2-3 мм, доходит до описанного жидкостного образования и далее не визуализируется.
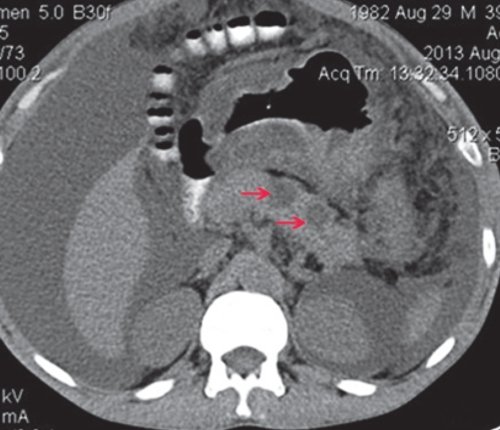
a) Нативная фаза. ПЖ диффузно неоднородной структуры, контуры ровные, четкие, плотность не изменена, в хвосте и теле ПЖ визуализируются жидкостные образования (красные стрелки), разного размера, однородной структуры.
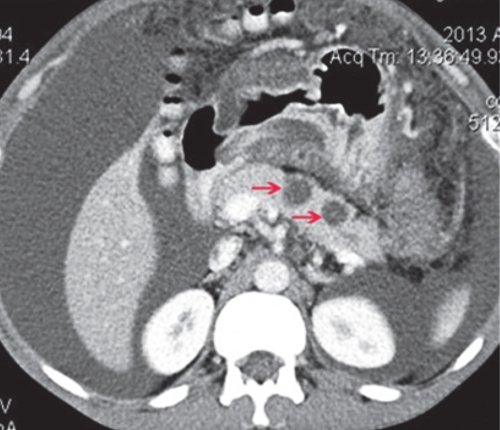
б) При контрастировании не накапливают контраст (красные стрелки).
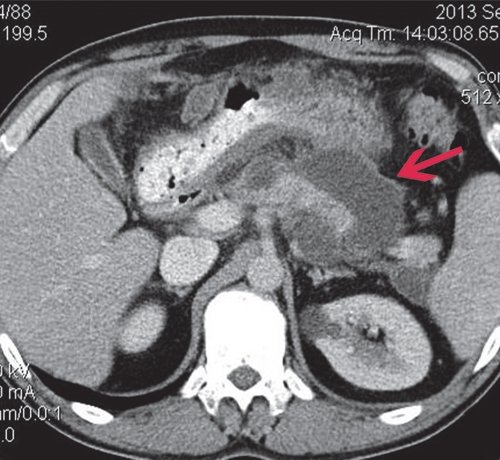
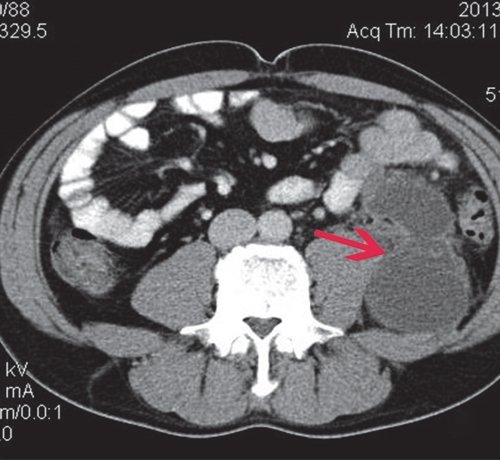
При КТ в нативную фазу псевдокиста ПЖ характеризуется наличием образования округлой формы, с четкими, ровными контурами, гомогенной структуры, четко отграниченного газом от окружающих тканей. КТ позволяет диагностировать кисты от 2 до 15 см в диаметре. Плотность псевдокист обычно колеблется от 0 до +15 ед. При введении контрастного вещества участки сохраненной паренхимы ПЖ накапливают контраст и становятся гиперденсными, в отличие от зон некроза и секвестров. Это позволяет оценить количество живой железы и определить тактику ведения больного. Постоянная зона низкой плотности наиболее часто соответствует некрозу. Отчетливая визуализация кисты, которая не накапливает контраст, на фоне гиперденсной паренхимы ПЖ позволяет определить не только соотношение кисты с областями ПЖ (головка, тело, хвост), но и количество сохраненной паренхимы в области кисты. При визуализации панкреатического протока очень важно выяснить соотношение протока и кисты. Наличие или отсутствие соединения протока с кистой прямо влияет на хирургическую тактику.
Кроме того, накапливающая контраст капсула кисты создает более плотный ободок, что позволяет точно определить толщину стенки кисты, ее структуру, выраженность на всем протяжении, что дает дополнительную информацию при планировании операций.
Выявление кистозного поражения ПЖ в большинстве случаев определяет и показания к оперативному лечению. Регрессия кист происходит в основном в первые 6-7 нед после их образования. Сохранившиеся дольше 7 нед псевдокисты проявляют тенденцию к осложнениям, и в отношении их должна быть принята активная тактика лечения.
Диапазон оперативных вмешательств, выполняемых по поводу панкреатических псевдокист, весьма широк: энуклеация кисты, различные по объему резекции ПЖ с кистой (радикальные операции), наложение внутренних анастомозов между стенкой кисты и различными отделами желудочно-кишечного тракта, наружное дренирование кист [1, 2, 4, 5, 7, 12].
Наружное дренирование - один из основных и нередко единственно возможный способ хирургического лечения псевдокист ПЖ, показание к которому встречается у 25-30 % больных. В последние годы отдается предпочтение чрескожному наружному дренированию псевдокист ПЖ под контролем УЗИ или КТ (рис. 6, 7). Успешное дренирование в сочетании со склерозирующей терапией 96%-ным спиртом возможно лишь при отсутствии связи кисты с панкреатическим протоком.
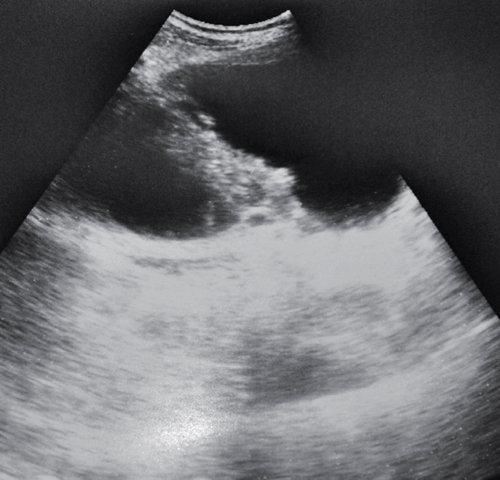
а) ПЖ диффузно неоднородная, смешанной эхогенности, головка ПЖ до 40-45 мм. У задней поверхности головки ПЖ распространяющееся на область ворот печени образование ячеистой структуры в виде песочных часов размером 59x69 мм, с утолщенными стенками 3 мм.
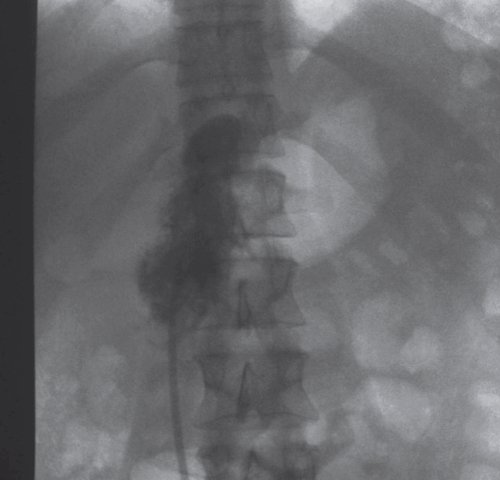
б) Фистулография после проведенного дренирования жидкостного образования в проекции ПЖ под контролем УЗИ. По дренажу введено контрастное вещество. На уровне позвоночной тени Th12-L2 контрастировано овальной формы образование, размером 80x30 мм, с нечеткими контурами, связи с протоком не выявлено.
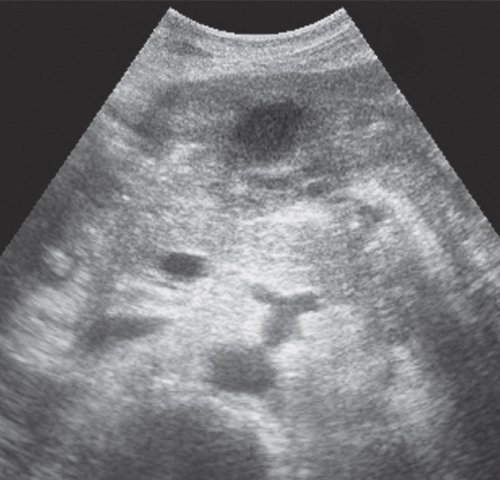
в) В сальниковой сумке визуализируется жидкостное образование размером 24x24 мм, с гиперэхогенным содержимым (остаточная полость после удаления дренажа).
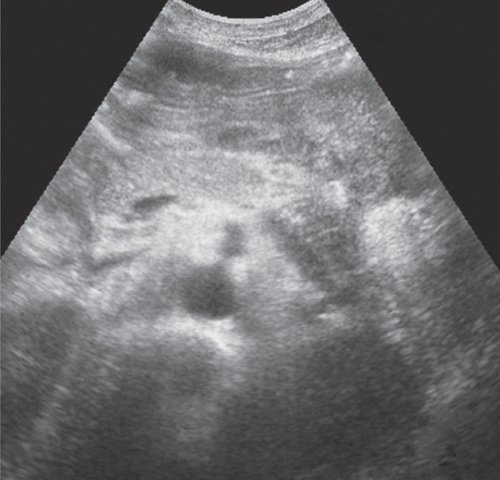
г) ПЖ после проведения дренирования псевдокисты под контролем УЗИ через 2 мес. Жидкостных образований в проекции сальниковой сумки не выявлено.
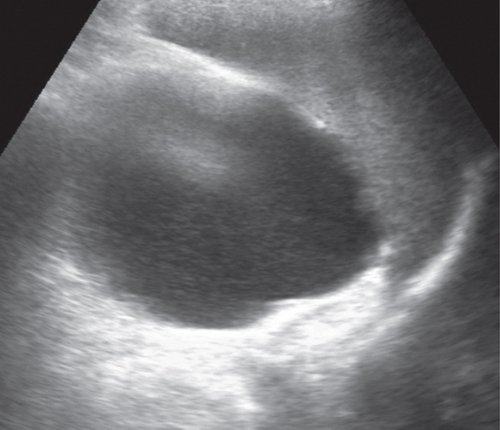
а) Размеры ПЖ не изменены, эхоструктура диффузно неоднородная. В проекции ворот селезенки (хвоста ПЖ) визуализируется жидкостное образование размером 104x92 мм с капсулой и мелкодисперсной взвесью внутри.
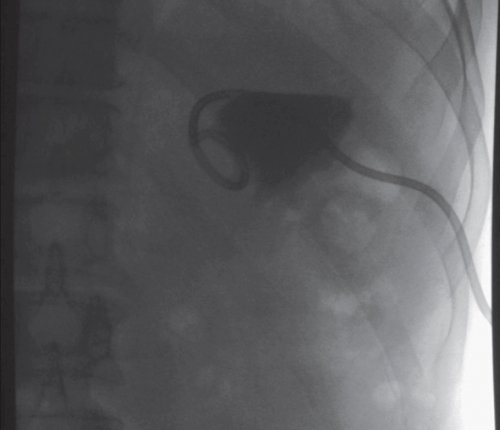
б) Фистулография после проведенного дренирования образования под контролем УЗИ. Контрастный раствор введен через дренажную трубку. Слева в поддиафрагмальном пространстве определяется треугольной формы тень, интенсивного характера, с четкими контурами, размером 50x30 мм, связи с протоком нет.
Таким образом, выбирая оптимальный срок и объем операции при псевдокистах ПЖ, хирург должен найти правильный баланс между стремлением предотвратить развитие осложнений кист, а также вызвавшим кистообразование деструктивным панкреатитом и желанием выполнить радикальное оперативное вмешательство в наиболее благоприятных условиях.
Клиническое наблюдение 1
Больной Л., поступил в клинику с диагнозом: "Острый панкреатит, тяжелое течение. Стерильный панкреонекроз. Парапанкреатический инфильтрат, псевдокисты ПЖ".
Несколько дней назад появились сильные опоясывающие боли. Подобный приступ был месяц назад. Пациент госпитализирован с диагнозом: "острый панкреатит, стерильный панкреонекроз, парапанкреатический инфильтрат". После проведенной терапии инфильтрат разрешился.
При смотре состояние удовлетворительное. Живот мягкий, болезненный при пальпации.
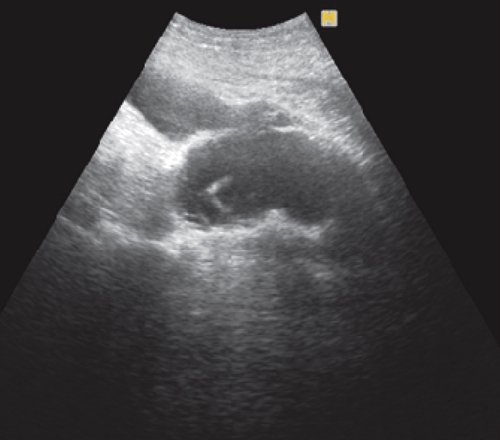
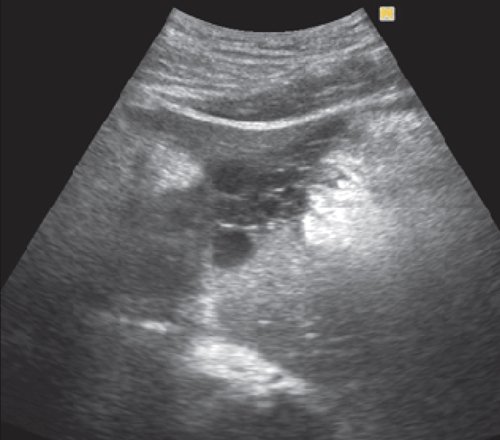
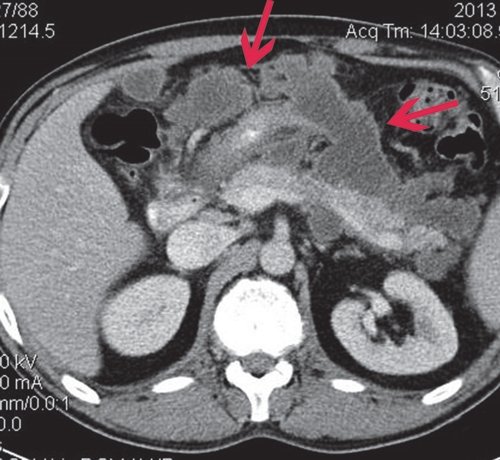
УЗИ брюшной полости: печень нормального размера, контуры ровные, четкие, структура диффузно неоднородная, средней эхогенности. Признаков портальной и билиарной гипертензии нет. Воротная вена - 12 мм. Общий желчный проток - 6 мм. Желчный пузырь нормального размера, стенка - 2 мм, конкрементов не выявлено. ПЖ увеличена в размере, контуры неровные, структура диффузно неоднородная, пониженной эхогенности, проток - 1 мм. В проекции сальниковой сумки визуализируется образование по типу инфильтрата, на фоне него визуализируется жидкостное образование больших размеров, распространяющееся подпеченочно и по левому флангу, неправильной формы, с перегородками внутри. Селезенка нормального размера, обычной структуры. Заключение: "Ультразвуковые признаки острого панкреатита. Инфильтрат в сальниковой сумке. Жидкостное образование в проекции тела - хвоста ПЖ (псевдокиста)" (рис. 8).
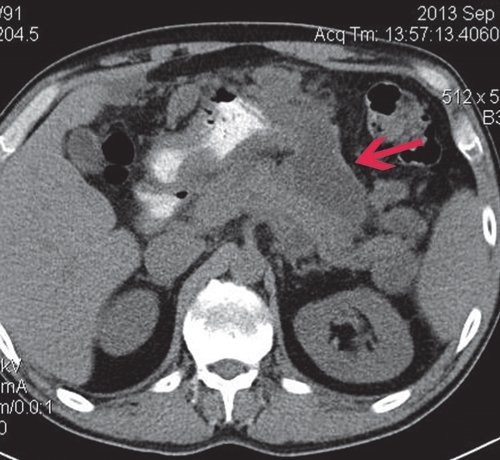
КТ: печень не увеличена, форма иположение не изменены, контуры ее ровные, четкие. Структура паренхимы диффузно неоднородная, плотность не изменена. Внутри- и внепеченочные желчные протоки не расширены. КТ-признаков очаговых и объемных образований в ней не выявлено. В желчном пузыре конкрементов не выявлено. ПЖ диффузно неоднородна по эхоструктуре, контуры четкие, плотность заметно не изменена. На уровне ее тела, по верхнему контуру многокамерное жидкостное образование, сливающееся с массивным парапанкреатическим инфильтратом (достоверно дифференцировать их нельзя, возможно - является частью инфильтрата). Вирсунгов проток - без признаков обструкции. Парапанкреатическая клетчатка диффузно инфильтрирована, с преобладанием жидкостного компонента, с распространением по малой кривизне желудка, подпеченочно, в ворота селезенки, в проекцию корня брыжейки и поперечной и тонкой кишки, по левому боковому флангу до уровня входа в малый таз. Общий размер инфильтрата приблизительно 12x15x25 см (рис. 9).
Пациенту первым этапом лечения проведено чрескожное дренирование жидкостного образования в сальниковой сумке.
При повторном УЗИ: состояние после дренирования жидкостного образования в сальниковой сумке. На момент осмотра сохраняется инфильтрат в проекции сальниковой сумки, а также структуры по типу спавшихся полостей. Свободной жидкости в брюшной полости нет.
При КТ после дренирования: отмечается установка дренажа в парапанкреатическое пространство. Размеры инфильтрата по левому флангу живота существенно не изменились (рис. 10).
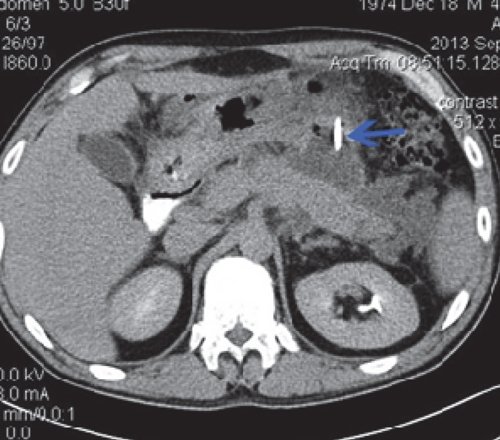
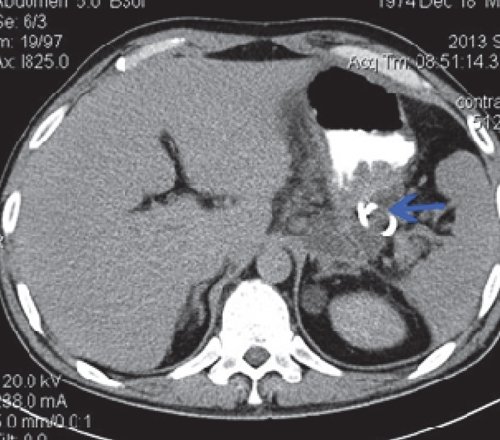
Однако, несмотря на проведенное дренирование, состояние больного не улучшалось. Учитывая нарастающую клиническую картину, поставлен диагноз: "Острый панкреатит, тяжелое течение. Инфицированный панкреонекроз. Парапанкреатический инфильтрат, забрюшинная флегмона слева, абсцесс сальниковой сумки, сепсис".
Больному проведено оперативное лечение: парапанкреатическая некрсеквестрэктомия, наложение вакуумного дренажа.
При контрольной КТ брюшной полости: состояние после оперативного вмешательства и удаления дренажей. В сравнении с предыдущим исследованием основной объем инфильтрата удален, в проекции его виден газ, с небольшой примесью плотной жидкости. Сохраняются небольшие инфильтраты в парапанкреатическом пространстве в проекции хвоста - тела. ПЖ - состояние прежнее, сохраняется неоднородность, без убедительных участков секвестрации. В малом тазу и слева поддиафрагмально небольшое количество свободной жидкости (рис. 11).
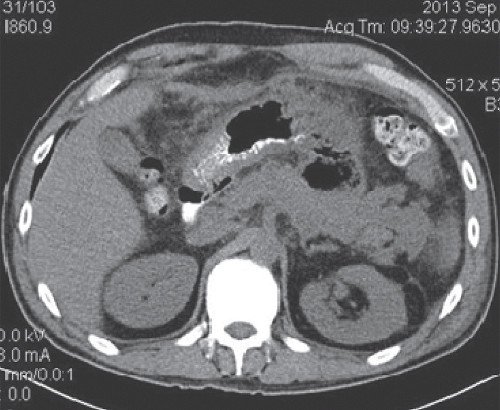
В малом тазу и слева поддиафрагмально небольшое количество свободной жидкости.
В последующем отмечена положительная динамика. Инфильтраты в брюшной полости не определяются, видны два отграниченных скопления жидкости в проекции хвоста ПЖ, размером 2x2,5 и 2,5x3,0 см. Дренажи установлены в парапанкреатическом пространстве. Свободной жидкости в брюшной полости не выявлено (рис. 12, 13).
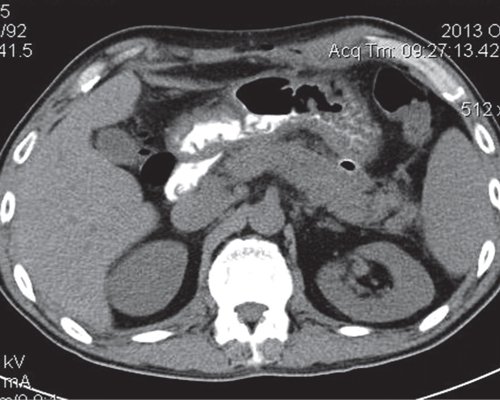
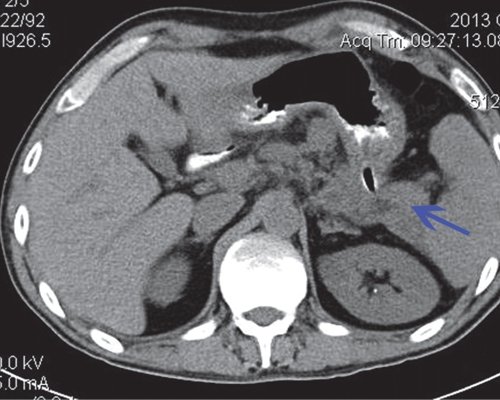
а) Нативная фаза.
б) После в/в контрастирования.
Клиническое наблюдение 2
Больная Ш., поступила в клинику с диагнозом: "желчнокаменная болезнь". В анамнезе: хронический калькулезный холецистит, острый билиарный панкреатит (тяжелое течение), инфицированный панкреонекроз, парапанкреатический инфильтрат псевдокистасальниковой сумки, поздний послеродовый период (естественные роды, без осложнений).
При поступлении - жалобы на боли в эпигастрии, с иррадиацией в спину, вздутие живота, тошнота.
При УЗИ: в брюшной полости большое количество свободной жидкости. Селезенка не увеличена. ПЖ увеличена до 35x25x23 мм, диффузно неоднородная, смешанной эхогенности, проток железы не визуализируется. В сальниковой сумке в проекции головка - тело - хвост визуализируется жидкостное образование неправильной формы размером 141x36x113 мм, объемом около 280 мл, распространяющееся на забрюшинную клетчатку до уровня верхнего полюса левой почки. Печень не увеличена, однородной эхоструктуры, средней эхогенности. Внутрипеченочные протоки не расширены. Воротная вена - 11 мм, общий желчный проток - 8 мм. Желчный пузырь 86x30 мм, стенка 2 мм, в просвете большое количество мелких конкрементов. Заключение: "Конкременты желчного пузыря. Псевдокиста в проекции сальниковой сумки" (рис. 14).
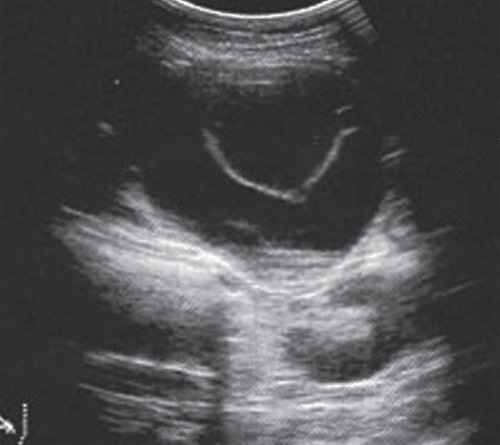
В сальниковой сумке жидкостное образование неправильной формы размером 141x36x113 мм, распространяющееся на область хвоста железы и на забрюшинную клетчатку до уровня верхнего полюса левой почки.
При проведении КТ брюшной полости установлено: в брюшной полости свободная жидкость (преимущественно по правому и левому флангам, поддиафрагмально слева). Печень не увеличена, форма и положение не изменены. Контуры ровные, четкие, структура паренхимы достаточно однородная, плотность не изменена. Внутри- и внепеченочные протоки не расширены. КТ-признаков очаговых и объемных образований не выявлено. В желчном пузыре мелкие конкременты. ПЖ выраженно диффузно неоднородной структуры, увеличена в размерах, контуры достаточно четкие. Вирсунгов проток - без признаков обструкции. В проекции сальниковой сумки визуализируется жидкостное образование пониженной эхоплотности, при введении контраста не накапливает контраст. В сальниковой сумке образование по типу инфильтрата. Заключение: "КТ-картина острого панкреатита. Инфильтрат сальниковой сумки. Псевдокиста ПЖ" (рис. 15, 16).
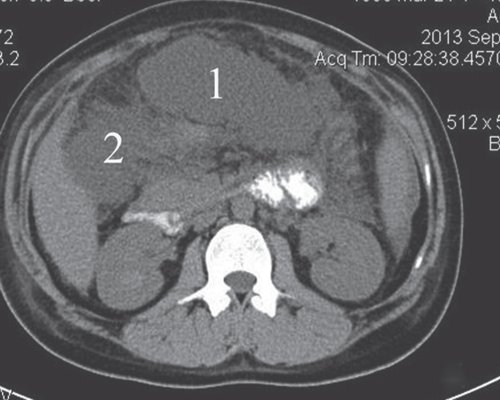
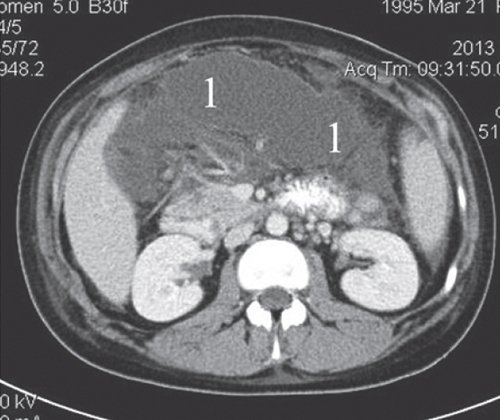
a) Нативная фаза. Жидкостное образование в сальниковой сумке (1), инфильтрат (2).
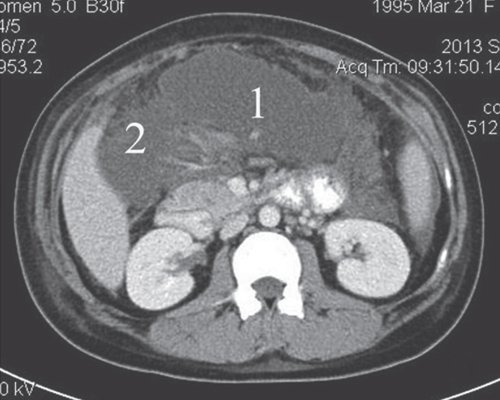
б) После контрастирования визуализируется плотная капсула жидкостного образования.
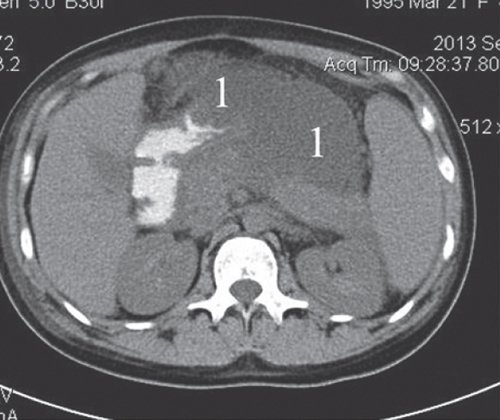
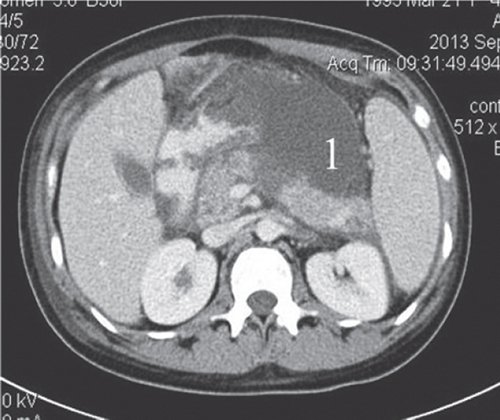
Пациентке проведено чрескожное дренирование сальниковой сумки. При повторной КТ органов брюшной полости: состояние после чрескожного дренирования сальниковой сумки. В брюшной полости сохраняется свободная жидкость. В парапанкреатической клетчатке сохраняется достаточно отграниченное скопление жидкости (вероятно несколько интимно расположенных и сообщающихся отграниченных скоплений) размером 14,2x11,1x4,3 см, прежней локализации, в структуре множественные пузырьки - скопления воздуха (рис. 17, 18).
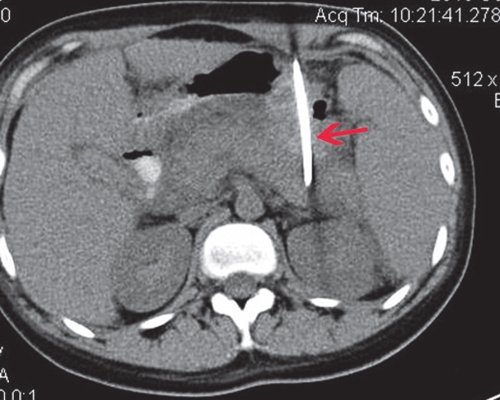
а) Нативная фаза.
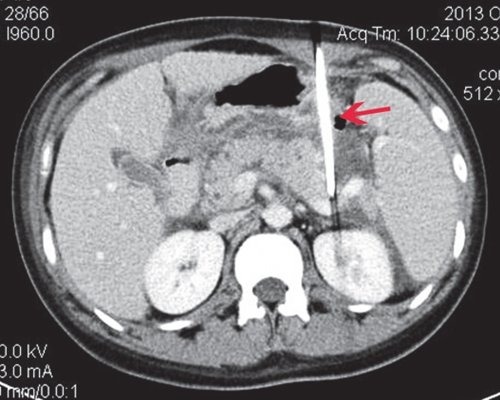
б) Фаза в/в контрастирования.
а) Нативная фаза.
б) После в/в контрастирования.
Пациентке проведено оперативное лечение. Лапаротомия. Холецистэктомия, дренаж холедоха по Холстеду, санация, марсупиализация, дренирование сальниковой сумки.
При повторном УЗИ: свободной жидкости в брюшной и плевральных полостях не выявлено. ПЖ нормального размера, диффузно неоднородной структуры, средней эхогенности, проток не расширен. По передней поверхности железы лоцируется инфильтрат в виде полоски размером 12x13 мм, без достоверных признаков жидкости. В ложе желчного пузыря инфильтрат размером 25x16 мм, без включения жидкости.
Заключение
Таким образом, УЗИ и КТ позволяют не только диагностировать псевдокисты ПЖ, но и проводить динамическое наблюдение за ними.
Литература
- Воронов А.Н. Диагностика и лечение инфицированного панкреонекроза // Украинский журнал "Хирургия". 2011. № 3 (12). С. 119-224.
- Гостишев В.К., Афанасьев А.А., Устименко А.В. Диагностика и лечение осложненных постнекротических кист поджелудочной железы // Хирургия. 2006. № 6. С. 4-7.
- Дмитриев О.Ю. Современные методы лучевой диагностики рака поджелудочной железы // Каз. мед. журнал. 2004. № 4. С. 180-184.
- Кондратюк О.П. Псевдокисты поджелудочной железы как осложнение острого панкреатита // Клиническая хирургия. 2007. № 2-3. С. 95-97.
- Шор Н.А., Андреева И.В. Алгоритм диагностики и лечения острого панкреатита // Харьковская хирургическая школа. 2008. № 3 (30). С. 4-11.
- Андреева И.В., Ефимов М.С. Роль ультразвукового исследования в оценке степени зрелости псевдокист поджелудочной железы // Украинский медицинский альманах. 2010. Т. 13. № 5. С. 14-17.
- Белокуров С.Ю., Могутов М.С., Потапов М.П., Якубова Р.Р. Постнекротические кисты поджелудочной железы и их осложнения / Под редакцией Белокурова Ю.Н. Ярославль: ТПУ. 203-224 с.
- Луценко В.Д., Седов А.П., Парфенов И.П. Эндоскопическое дренирование постнекротических кист поджелудочной железы // Хирургия. 2003. № 9. С. 11-13.
- Старков Ю.Г., Солодина Е.Н., Шишин К.В., Плотникова А.С. Эндоскопическая ультрасонография в диагностике хирургических заболеваний поджелудочной железы // Хирургия. 2008. № 1. С. 47-52.
- Carroll J.K., Herrick B., Gipson T. Acute pancreatitis: diagnosis, prognosis and treatment // American Family Physician. 2007. V. 75. N 10. P. 1513-1520.
- Catalano C., Laghi A., et al. Pancreatic carcinoma: the role of high-resolution multislice spiral CT in the diagnosis and assessment of resectability // Eur. Radiol. 2003. V. 13. P. 149-156.
- Tonsi A.F., Bacchion M., Crippa S. Acute pancreatitis at the beginning of the 21st century: the state of the art // Word J Gastroenterol. 2009. V. 15. N 24. P. 2945-2959.

УЗ сканер Samsung Z20
Аппарат премиум-класса для тех, кто ценит точность, скорость и удобство. Новый стандарт в области женского здоровья.
Публикации по теме
- Возможности ультразвуковой диагностики абсцесса печени (клиническое наблюдение) - Бурков С.Г.
- Некоторые аспекты диагностики фокальной нодулярной гиперплазии печени (фибронодулярной гиперплазии) - Курзанцева О.М.
- Применение ультразвукового исследования и компьютерной томографии в диагностике псевдокист поджелудочной железы при остром панкреатите - Курзанцева О.М.
- Применение ультразвукового исследования и компьютерной томографии в диагностике опухоли Клацкина - Курзанцева О.М.
- Некоторые аспекты диагностики и дифференциальной диагностики механической желтухи - Курзанцева О.М.


