Нейросонография в диагностике церебральный поражений у детей с врожденной вирусной инфекцией
Рубрика: Эхография в педиатрии

Журнал "SonoAce Ultrasound"
Содержит актуальную клиническую информацию по ультрасонографии и ориентирован на врачей ультразвуковой диагностики, выходит с 1996 года.
Введение
В последние годы повреждение мозга на ранних стадиях онтогенеза привлекает все больше внимание широкого круга специалистов. Оно является ведущей причиной перинатальной смертности и составляет 60-70% неврологической патологии детского возраста [3]. По литературным данным, аномалии развития головного мозга составляют около 25% всех врожденных пороков развития у новорожденных детей [2]. В многочисленных публикациях обсуждается вопрос об участии вирусных инфекций в формировании врожденных пороков развития головного мозга, менингита, менингоэнцефалита и других структурных поражений ЦНС [1,2]. Установлена этиологическая связь врожденной герпетической инфекции с внутричерепными кровоизлияниями [5]. Эхоэнцефалография позволяет оценить степень поражения головного мозга при врожденной вирусной инфекции. Однако вопросы визуализации структурных изменений головного мозга при внутриутробных вирусных инфекциях в литературе освещены недостаточно.
Цель настоящего исследования - выявление особенностей структурных изменений головного мозга у новорожденных при различных внутриутробных вирусных инфекциях.
Материалы и методы
Под динамическим наблюдением находились 50 детей с врожденной вирусной инфекцией, госпитализированных в отделения патологии, реанимации и интенсивной терапии городской клинической больницы N4 Ижевска. Этиологический диагноз был установлен на основании клинических, иммунологических (иммуноферментный анализ) исследований, реакции непрямой и прямой иммунофлюоресценции. При вирусологическом исследовании иммунофлюоресцентным методом определен смешанный характер врожденной вирусной инфекции в 100% случаев (вирусно-вирусные ассоциации состояли из двух и более антигенов). Антигены энтеровирусов (Коксаки А и В, энтеро 68-71, полиомиелит) обнаружены в 100% случаев, цитомегалии - в 86%, краснухи - в 52,1%, герпеса простого - в 40%.
Эхографическое обследование новорожденных проводили при помощи современных ультразвуковых приборов. Для нейросонографии использовали конвексный датчик 5МГц. Сканирование осуществляли в стандартных плоскостях: коронарной, сагиттальной, парасаггитальной и аксиальной. Анализ эхограммы включал в себя оценку состояния паренхимы головного мозга, желудочковой системы, цистерн и субарахноидального пространства, рисунка извилин и борозд, пульсации мозговых сосудов и наличие очаговых патологических образований. Эхографическое исследование проводили наблюдаемым детям на первой неделе жизни и в динамике.
Всего выполнено 100 эхографических исследований головного мозга, при которых патологические изменения диагностированы у 36 (72%) детей. Внутричерепные кровоизлияния обнаружены у 27 (84,37%) детей : перивентрикулярные кровоизлияния - у 19, внутрижелудочковые - у 8.
В 2 случаях перивентрикулярное кровоизлияние сочеталось с внутрижелудочковым. Перивентрикулярная лейкомаляция выявлена у 3 (6,3%) больных. Врожденные пороки развития ЦНС при ультразвуковом исследовании диагностированы у 7 (21,9%) новорожденных: врожденная гидроцефалия - у 5, частичная агенезия мозолистого тела - у 1, голопрозэнцефалия (семилобарная форма) - у 1.
На эхограмме ребенка с частичной агенезией мозолистого тела визуализировались узкие, расположенные далеко друг от друга, передние рога боковых желудочков с нечетко контурированными стенками и вогнутым наружным краем. III желудочек был расширен до 5 мм. Полость прозрачной перегородки и межпоясная борозда не визуализировались. Наблюдалось также веерообразное, радиальное расположение борозд (рис. 1).
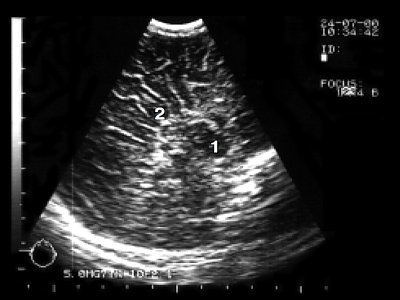
Рис. 1. Частичная агенезия мозолистого тела:
1 - III желудочек, 2 - веерообразное расположение извилин.
У 9 детей диагностированы ПВK I степени; субэпендимальная гематома визуализировалась в виде гиперэхогенной структуры овальной формы в проекции хвостатого ядра и каудоталамической вырезки, размерами от 2 до 7 мм в диаметре. Перивентрикулярные кровоизлияния II степени выявлены у 5 детей и были представлены гиперэхогенными участками (тромбами) более 1 см в диаметре. Перивентрикулярные кровоизлияния Ш степени (рис. 2) обнаружены нами у 4 детей, они были двусторонними, с наличием тромбов внутри боковых желудочков.
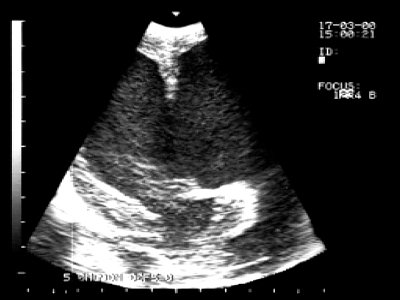
Рис. 2. Перивентрикулярное кровоизлияние III степени. Постгеморрагическая внутренняя гидроцефалия вследствие расширения всех отделов желудочковой системы.
Перивентрикулярные кровоизлияния IV степени выявлено на нейросонографии только у одного из наблюдаемых детей. На эхограмме визуализировалось гиперэхогенное образование с четкими контурами, расположенное над телом бокового желудочка (паренхиматозное кровоизлияние), в динамике отмечалась неоднородная эхоструктура даннного образования с формированием в дальнейшем порэнцефалической псевдокисты. При повторных ультразвуковых исследованиях у 14 (38,9%) детей субэпендимальная гематома уменьшилась в размерах, отмечалась ее неоднородность, у 2 детей субэпендимальная гематома разрешилась. У 3 детей на месте субэпендимальной гематомы образовалась анэхогенная структура округлой формы с четкими ровными контурами (псевдокиста).
У 7 новорожденных выявлены одна или несколько (2-4) изолированных кистозных структур диаметром от 2 до 10 мм, локализующихся в теле и в верхушке сосудистых сплетений боковых желудочков. Эти патологические изменения были определены в одном боковом желудочке у 5 детей, в обоих боковых желудочках - у 2. Исходные данные вентрикулометрии соответствовали нормальным значениям у 5 (13,9%) пациентов. В 2 случаях обнаружено расширение межполушарной щели и субарахноидальных пространств по конвекситальной поверхности мозга, а также умеренное симметричное увеличение ширины лобных рогов и высоты тел боковых желудочков (до 7 мм). В конце периода наблюдения у 4 (11,1%) больных кисты сосудистых сплетений имели прежние размеры, а данные вентрикулометрии соответствовали возрастной норме. При динамическом наблюдении у 2 детей было отмечено прогрессирующее расширение боковых желудочков (с 7 до 15 мм). Дальнейшее расширение межполушарной щели и субарахноидальных пространств по конвекситальной поверхности мозга от 5 до 8 мм было выявлено в 4 случаях. У 1 пациента кисты сосудистых сплетений при повторной эхоэнцефалографии не обнаружены.
У всех наблюдаемых нами детей с перивентрикулярными кровоизлияниями также обнаружены субэпендимально расположенные кистозные структуры, локализующиеся на уровне каудоталамической вырезки, диаметром от 3 до 8 мм. У большинства новорожденных (88,2%) субэпендимально расположенные кисты являлись единой полостью с однородным или неоднородным содержимым и в 4 случаях - состояли из множества жидкостных включений, окруженных эхопозитивным ободком ("соты"). У 10 детей субэпендимальные кисты располагались в одном полушарии, у 7 детей - в обоих полушариях. Помимо указанных выше субэпендимальных кист, у 3 больных обнаружены перегородочные структуры в передних рогах боковых желудочков и неравномерное распределение ликвора. Во всех перечисленных случаях исходные данные вентрикулометрии соответствовали нормальным значениям. Однако при динамической эхоэнцефалографии у 7 (19,4%) детей отмечалось умеренное (до 9 мм), симметричное увеличение ширины лобных рогов и высоты тел боковых желудочков; асимметричная умеренная дилатация боковых желудочков - у 2 пациентов. При дальнейшем наблюдении субэпендимальные кисты уменьшились в размерах у большинства детей (70,6 %) и резорбировались - в 5 случаях. Внутрижелудочковые кровоизлияния диагностированы в 8 (22,2%) случаях : у 6 недоношенных и у 2 доношенных детей. Преобладали односторонние ВЖК I степени (65%), двусторонние были определены в 35% случаев. Постгеморрагическая дилатация боковых желудочков обнаружена у всех детей. Вентрикуломегалия тяжелой степени постгеморрагического генеза выявлена только у 1 ребенка и сопровождалась увеличением глубины тел более 20 мм и расширением всех отделов боковых желудочков (рис. 3).
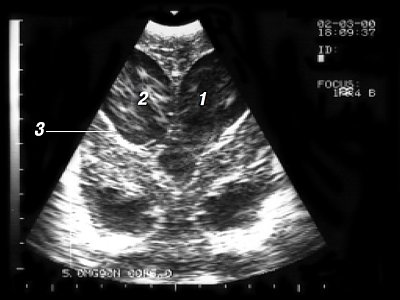
Рис. 3. Вентрикуломегалия тяжелой степени, вентрикулит:
1 - гиперэхогенная взвесь в полостях расширенных боковых желудочков, 2 - фибриновые тяжи в расширенных боковых желудочках, 3 - уплотнение стенки боковых желудочков (эпендиматит).
У 5 (10%) детей диагностированы вирусные менингиты и менингоэнцефалиты, осложнившиеся в дальнейшем развитием постинфекционной вентрикуломегалии и расширением субарахноидального пространства. При динамическом наблюдении у 1 ребенка на нейросонографии и компьютерной томографии была выявлена внутренняя гидроцефалия с атрофией мозга. Вентрикулит диагностирован у 1 ребенка с менингоэнцефалитом, на эхограмме отмечалось утолщение стенок боковых желудочков, наличие в расширенных боковых желудочках гиперэхогенной взвеси и расширение сосудистых сплетений. При повторном сканировании после санации ликвора наблюдалось уменьшение вентрикуломегалии и исчезновение гиперэхогенных включений.
Перивентрикулярная лейкомаляция обнаружена у 3 новорожденных и сопровождалась зоной повышенной эхогенности, окружающей оба желудочка вокруг тел и затылочных рогов. При динамическом наблюдении у 1 ребенка - кистозная дегенерация мозга в области повышенной эхогенности с образованием множественных перивентрикулярных псевдокист размерами от 2 до 5 мм в диаметре (рис. 4 а,б). У всех детей с перивентрикулярной лейкомаляцией в дальнейшем имела место умеренная симметричная вентрикуломегалия и расширение субарахноидального пространства.
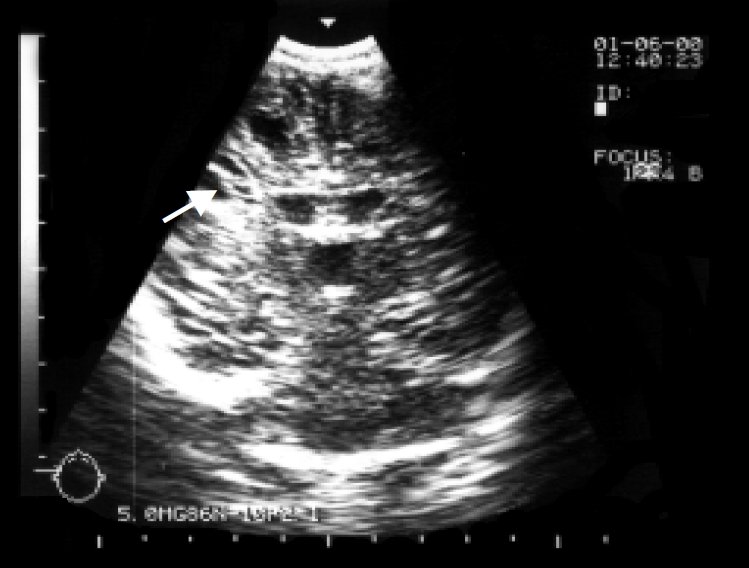
а) Стадия образования псевдокист (стрелки) в коронарной плоскости.
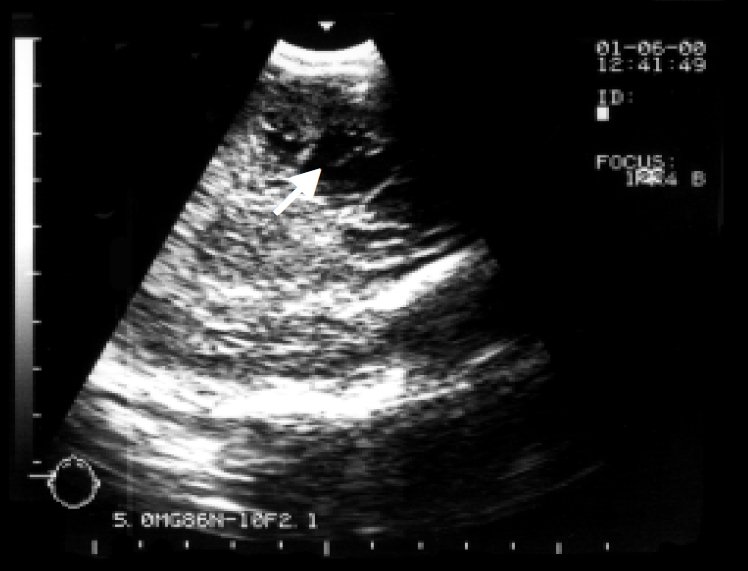
б) Стадия образования псевдокист (стрелки) в сагиттальной плоскости.
У 25 (69,4 %) новорожденных детей были выявлены эхопризнаки незрелости мозга: слабая выраженность извилин, визуализация полости Верге и полости прозрачной перегородки в виде срединно расположенных анэхогенных структур, повышенная эхогенность сильвиевой борозды и визуализация ее в виде "треугольника".
Следует отметить, что нами не была установлена отчетливая связь между числом, локализацией, динамикой субэпендимальных кист и данными комплексного вирусологического и иммунологического обследования, а также клиническими проявлениями как в раннем неонатальном периоде, так и в конце периода наблюдения. Диагностированные эхографические изменения у наблюдаемых детей не являлись специфичными и были полиморфны. Структурные изменения головного мозга, такие как внутричерепные кровоизлияния и перивентрикулярная лейкомаляция встречались при всех вышеперечисленных вирусных моноинфекциях. Врожденные пороки развития, менингит и менингоэнцефалит диагностированы у детей со смешанной вирусной инфекцией (энтеровирусной в ассоциации с краснушной, герпетической и цитомегаловирусной инфекцией). Полиморфность и неспецифичность структурных изменений головного мозга могут быть объяснены смешанным характером вирусной инфекции.
Литература
- Ватолин К.В. Ультразвуковая диагностика заболеваний головного мозга у детей. - М.: Видар. - 1995. - 129 с.
- Геппе Н.А., Нестеренко О.С., Нагибина Н.С. и др. Пороки развития ЦНС у новорожденных с внутриутробной инфекцией // Педиатрия. - 1999. - N5. - С. 42-44.
- Доманин Е.И., Волосников Д.К., Масленникова Н.В. и др. Частота пороков головного мозга у новорожденных // Росс. вестник перинатологии и педиатрии. - 2000. - т.45, N2. - С. 28-31.
- Зубарева Е.А., Неижко Л.Ю. Клиническая нейросонография новорожденных детей и детей раннего возраста // Клиническое руководство. Под ред. В.В. Митькова, М.В. Медведева. - М.: Видар. - 1997. - Т.3. - С.9-72.
- Озерова О.Е., Кудашов Н.И., Орловская И.В. и др. УЗ-особенности структурных изменений головного мозга новорожденных с внутриутробной герпес-цитомегаловирусной инфекцией // SonoAce International. - 2000. - вып. 6. - С.44-49.
- Reuck J., Charrha A., Richardson E. Pathogenesis and evolution of periventricular leukomalacia in infancy // Arch. Neurol. - 1972, Vol. 27. - N9. - P. 229-236.
- Zorzi C., Angonese I. Subependimal pseudocysts in the neonate // Eur. J. Pediatr. - 1989. - Vol.148. - P.462-464.

Журнал "SonoAce Ultrasound"
Содержит актуальную клиническую информацию по ультрасонографии и ориентирован на врачей ультразвуковой диагностики, выходит с 1996 года.
Публикации по теме
- Лучевая диагностика поражений печени, желчного пузыря и поджелудочной железы при муковисцидозе у детей - Делягин В.М.
- Ультразвуковая оценка отдаленных результатов лечения гетеродельфуса - Павленко О.В.
- Нейросонография в диагностике церебральный поражений у детей с врожденной вирусной инфекцией - Смирнова Т.А.
- Головная боль и церебральная гемодинамика у детей - Дворяковский И.В.
- Роль УЗИ в диагностике состояния органов мошонки - Делягин В.М.


