Неразвивающаяся внематочная беременность. Случай из практики
Рубрика: Эхография в акушерстве
УЗ сканер Samsung Z20
Аппарат премиум-класса для тех, кто ценит точность, скорость и удобство. Новый стандарт в области женского здоровья.
Введение
Несмотря на успехи, достигнутые в ранней диагностике и лечении внематочной беременности, это заболевание по-прежнему представляет собой важную проблему в гинекологической практике.
Современные исследования подтверждают широкое распространение указанной патологии, а также выраженную тенденцию к увеличению во многих странах мира количества диагностируемых случаев. В исследованиях российских ученых приводятся данные, свидетельствующие о том, что частота внематочной беременности остается стабильно высокой в структуре неотложных состояний в гинекологии и составляет от 1 до 12% по отношению ко всем пациенткам, госпитализированным в гинекологические стационары. Основной причиной внутреннего кровотечения у женщин репродуктивного возраста также выступает эктопическая беременность. После перенесенной внематочной беременности у 60-80% больных развивается бесплодие, у 20-30% пациенток - повторная внематочная беременность, у многих - спаечный процесс в малом тазу [1]. Вызывает озабоченность достаточно высокий уровень летальных исходов при наступлении внематочной беременности - более чем 7,4% случаев. Неразвивающаяся беременность является одним из патогенетических вариантов репродуктивных потерь, при котором плодное яйцо погибает, но его спонтанного изгнания из полости матки не происходит [2, 3]. Кроме того, длительная задержка погибшего эмбриона (плода) в матке на фоне угнетения ее сократительной деятельности сопровождается высоким риском развития инфекционных и гемостазиологических осложнений. Выполняемые объемы оперативных вмешательств при прервавшейся внематочной беременности свидетельствуют о низком удельном весе органосохраняющих операций, что отрицательно влияет на фертильность молодых женщин. На основании изложенного выше, особую актуальность приобретает использование новейших достижений инструментальных методов исследования, оптимизация и разработка новых подходов и направлений диагностики. Современная концепция оказания помощи пациентам с внематочной беременностью предполагает обеспечение доступной, эффективной и, по возможности, неинвазивной ранней диагностики, исключающей вероятность развития осложнений, а также выполнение в условиях стационара эндоскопических органосохраняющих операций, направленных на сохранение репродуктивной функции и улучшение качества жизни женщин.
Несмотря на то что трубная внематочная беременность занимает первое место по локализации плодного яйца среди всех вариантов внематочной беременности, составляя 98,5%, встречаемость эктопической беременности в истмическом отделе маточной трубы не превышает 13% [4]. Неразвивающаяся трубная беременность является самым редким вариантом клинического течения внематочной беременности. Диагностика неразвивающейся трубной беременности сложна. При отсутствии должного внимания может быть ошибочно поставлен диагноз, так как основные диагностические критерии трубной беременности, имеющие наибольшую специфичность и чувствительность, отсутствуют. Высокий уровень ошибок ранней диагностики также обусловлен недооценкой анамнестических данных, краткостью общения с пациенткой, недостаточным использованием дополнительных информативных методов исследования.
Одним из наиболее чувствительных и эффективных диагностических методов при подозрении на внематочную беременность, на наш взгляд, является УЗИ органов малого таза. Использование допплерографии и режимов трехмерной реконструкции, позволяет значительно улучшить качество дифференциальной диагностики. В качестве иллюстрации приводим описание собственного случая неразвивающейся трубной беременности с локализацией в истмическом отделе маточной трубы и проведенного диагностического поиска.
Клиническое наблюдение
Пациентка М., 34 лет, обратилась для прохождения дополнительного УЗИ с целью подтверждения диагноза неразвивающейся беременности малого срока. Жалоб не предъявляла. В результате сбора анамнестических данных установлено следующее. Последние месячные прошли в срок, обычные по обильности и продолжительности. Через 14 дней появились двухдневные обильные кровянистые выделения, по поводу которых обратилась к гинекологу. Согласно рекомендации врача сделала тест на беременность - слабоположительный. Проведено УЗИ и с диагнозом: маточная беременность, угрожающий выкидыш, пациентка была направлена в стационар. После проведения терапии по сохранению беременности в течение 7 дней, при повторном исследовании поставлен диагноз неразвивающейся беременности и предложено выскабливание матки. Так как женщина была крайне заинтересована в сохранении беременности, то решила подтвердить данный диагноз, пройдя дополнительное УЗИ.
Акушерско-гинекологический анамнез: менструации с 12 лет, по 4-5 дней через 30-31 день, регулярные, обильные, безболезненные. Роды одни, срочные, осложненные послеродовым эндометритом и внематочная беременность (локализацию не помнит). Гинекологические заболевания отрицает.
При обращении состояние удовлетворительное. Кожа и видимые слизистые нормальной окраски. Дыхание везикулярное, тоны сердца ясные ритмичные. Живот мягкий, безболезненный при пальпации во всех областях.
УЗИ проведено на аппарате экспертного класса с использованием абдоминального и полостного датчиков.
При УЗИ тело матки определяется в anteversio-flexio. Контуры четкие, неровные. Размер 56x36x46 мм. Полость матки линейная, не деформирована. Эндометрий толщиной 9 мм, однородный, с гиперэхогенным ободком. Плодное яйцо в полости матки не визуализируется (рис. 1). Миометрий однородный. В области левого маточного угла визуализируется образование размером 47x43x62 мм (рис. 2), стенкой которого является ткань миометрия. В центре образования определяется анэхогенное включение округлой формы с неровным четким контуром средним диаметром 18 мм, по периферии которого лоцируется гиперэхогенный валик толщиной до 16 мм.
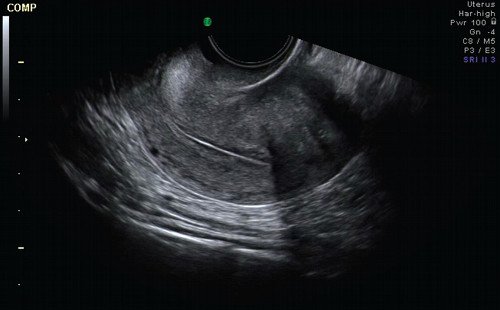
Рис. 1. Сагиттальное сечение матки.
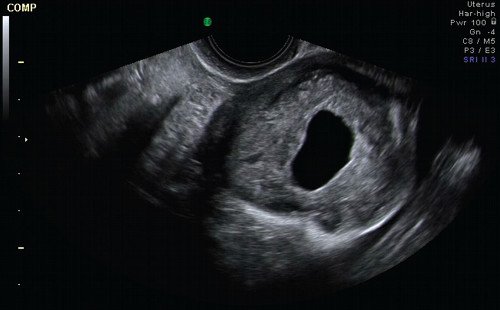
Рис. 2. Поперечное сечение матки на уровне образования.
Правый яичник определяется в типичном месте, не увеличен (31x19x23 мм), фолликулярный аппарат нормального строения. Левый яичник визуализируется в типичном месте, не увеличен (30x18x20 мм), фолликулярный аппарат нормального строения. Подвижность яичника ограничена.
Свободная жидкость в позадиматочном пространстве не определяется.
При тщательном осмотре области придатков объемных образований не выявлено.
Результаты УЗИ, с учетом анамнестических данных, обусловили необходимость проведения дифференциального диагноза между неразвивающейся внематочной беременностью и дегенерацией миоматозного узла.
С целью дифференциальной диагностики была применена допплерография и проведено объемное мультипланарное исследование матки и образования с применением режимов трехмерной реконструкции.
При допплерографии в режиме цветового допплеровского картирования (ЦДК) (рис. 3) определялся скудный кровоток по периферии гиперэхогенного валика и единичный сосуд в толще самой гиперэхогенной полосы, индекс резистентности (ИР) - 0,36, что характерно для неразвивающейся трубной беременности [5]. Миоматозный узел таких размеров с дегенерацией при цветовом картировании характеризуется выраженным внутриопухолевым кровотоком с аваскуляризацией кистозной полости и повышением ИР до 0,7 [4, 5]. При мультиплоскостной объемной реконструкции в коронарной плоскости определена локализация образования в истмическом отделе левой маточной трубы (рис. 4). С помощью режима MultiSliсeView удалось установить связь левого угла полости матки с полостью образования (рис. 5), что также свидетельствовало о внематочной трубной беременности. При мультиплосткостной трехмерной реконструкции с применением ЦДК визуализировался единичный сосуд, подходящий к плодному яйцу и обедненный кровоток по периферии образования (рис. 6).
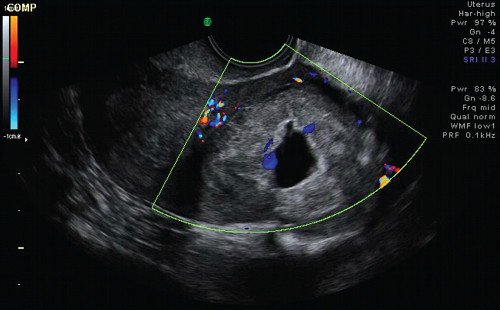
Рис. 3. Образование в левом маточном углу в режиме ЦДК.
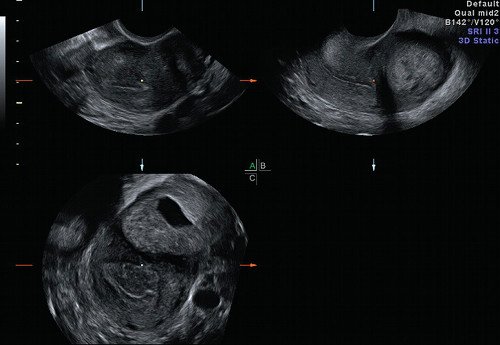
Рис. 4. Мультипланарный режим трехмерной реконструкции. Локализация образования в левом маточном углу в коронарной плоскости.
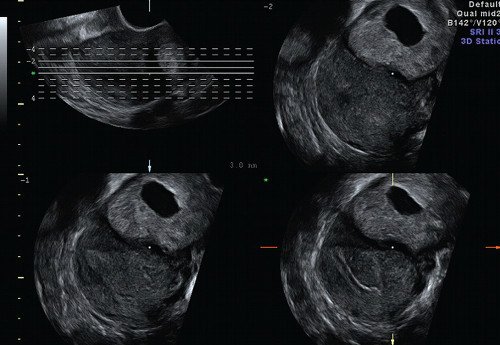
Рис. 5. Режим Multi-Slice View. Визуализируется связь полости матки с полостью образования.
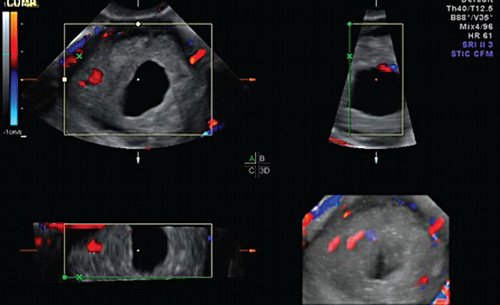
Рис. 6. Режим мультипланарной реконструкции с применением допплерографии. Обедненный кровоток по периферии образования и единичный сосуд, подходящий к плодному яйцу.
Полученные данные позволили сформулировать следующий диагноз: ненарушенная неразвивающаяся беременность в истмическом отделе левой маточной трубы.
Бригадой скорой помощи пациентка была доставлена в профильный стационар, где клинически установлен диагноз миомы матки с дегенерацией узла, а при повторном УЗИ в В-режиме было сделано заключение о наличии объемного образования в левом маточном углу.
На следующий день была произведена операция. При ревизии органов малого таза и брюшной полости определялся спаечный процесс между маткой, придатками, большим сальником. Спайки по возможности разъединены тупым и острым путем. Матка увеличена до 7-8 нед беременности за счет образования, исходящего из истмической части левой маточной трубы с переходом на левый маточный угол, размером 60x50x80 мм, темно-оливкового цвета (рис. 7). Левый яичник в спайках. Правый яичник и правая маточная трубы без видимых изменений. Произведено иссечение образования с захватом левого маточного угла.
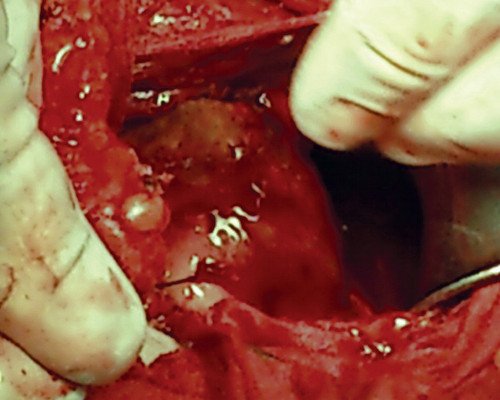
Рис. 7. Макропрепарат образования в операционной ране.
Послеоперационный период протекал без особенностей. Пациентка на 7-е сутки была выписана домой в удовлетворительном состоянии.
При морфологическом исследовании операционного материала была установлена эктопическая беременность: сверток крови с дистрофически измененными ворсинами хориона и ворсинами-"тенями"; а также фрагменты стенки матки (эндометрий и перифокальные участки миометрия с круглоклеточной воспалительной инфильтрацией).
Заключение
В представленном наблюдении у пациентки имелось практически бессимптомное течение внематочной беременности. Стертая клиническая картина и достаточно редкая локализация плодного яйца в сочетании с неразвивающейся беременностью привели к ряду диагностических ошибок. Вначале эктопическая беременность была расценена как маточная неразвивающаяся беременность, а затем как образование левого маточного угла, миоматозный узел с дегенерацией. Использование допплерографии и трехмерной эхографии в процессе обследования позволило поставить правильный диагноз.
Несмотря на большой опыт и знания, накопленные клиницистами и специалистами ультразвуковой диагностики в выявлении многократной внематочной беременности, в практике каждого врача акушерско-гинекологической службы данная патология остается тем заболеванием, которое требует к себе должного внимания. Применение современных технологий позволяет прийти к правильному диагнозу и оказать женщине своевременную помощь.
Таким образом, УЗИ может являться первым и важным этапом обследования пациенток с подозрением на внематочную беременность ввиду его неинвазивности, доступности, эффективности и экономичности, с точки зрения материальных затрат, а также способствовать сокращению времени между госпитализацией и оперативным вмешательством. Вместе с тем не следует игнорировать клиническую симптоматику, полагаясь только на данные УЗИ.
Литература
- Александров М.С., Шинкарева Л.Ф. Внематочная беременность. М.: "Медгиз", 1961. С. 36.
- Владимирова Н.Ю., Чижова Г.В. Дифференцированный подход к реабилитационной терапии синдрома потери плода вирусной этиологии // Материалы VI Российского форума "Мать и дитя", Москва, 12-15 октября 2004 г. С. 45-46.
- Колуканов И.Е., Чайка Н.А. Гарднереллез: науч. обзор. СПб., 1994. 44 с.
- Озерская И.А. Эхография в гинекологии. М.: Медика, 2005. С. 285.
- Озерская И.А., Есаян Н.К. Возможности ультразвуковой диагностики в определении типа прервавшейся трубной беременности // Ультразвуковая и фунциональная диагностика. 2007. N 6. С. 51-60.

УЗ сканер Samsung Z20
Аппарат премиум-класса для тех, кто ценит точность, скорость и удобство. Новый стандарт в области женского здоровья.
Публикации по теме
- Пренатальная диагностика крупной хорионангиомы плаценты - Шелаева Е.В.
- Возможности ультразвуковой диагностики и ведения беременности в рубце на матке - Чечнева М.А.
- Неразвивающаяся внематочная беременность. Случай из практики - Лукьянова Е.А.
- Оценка носовой кости в I триместре беременности: как, где, когда и зачем мы делаем - Андреева Е.Н.
- Фетальные аритмии: антенальная ультразвуковая дифференциальная диагностика, прогнозирование постнатальных результатов и перинатальная практика - Сафонова И.Н.


