Нейробластома плода. Возможности пренатальной диагностики и прогноз
Рубрика: Эхография в акушерстве

УЗ сканер Samsung HS40
Лидер продаж в высоком классе. Монитор 21,5" высокой четкости, расширенный кардио пакет (Strain+, Stress Echo), экспертные возможности для 3D УЗИ в акушерско-гинекологической практике (STIC, Crystal Vue, 5D Follicle), датчики высокой плотности.
Введение
Нейробластома плода - опухоль, возникающая из недифференцированной невральной ткани надпочечников в забрюшинном пространстве или из симпатических ганглиев в брюшной полости, грудной клетке, малом тазу, в области головы и шеи. Более 90% нейробластом у плодов возникают в надпочечниках [1]. Это одна из наиболее частых экстракраниальных опухолей детского возраста, встречающаяся с частотой от 1:10 000 до 1:30 000 живорожденных [2, 3]. Нейробластомы составляют 50% всех опухолей первого года жизни [4]. При этом злокачественные опухоли надпочечников у детей занимают третье место по частоте после лейкемии и опухолей центральной нервной системы, составляя 8-10% всех злокачественных заболеваний у детей, являясь причиной 15% смертей от рака в педиатрической популяции. Этиология нейробластом неясна, большинство случаев возникает спорадически.
Обычно поражение изолированное, с вовлечением одного надпочечника, двустороннее поражение встречается редко [5]. Иногда антенатально появляются метастазы в печень, кожу, костный мозг и редко в ворсинки плаценты [6]. В этом случае плацента выглядит объемной, но метастатические очаги могут не определяться макроскопически, а диагностируются лишь при гистологическом исследовании. Сосуды ворсинок плаценты содержат скопления клеток нейробластомы, но инвазия стромы наблюдается исключительно редко [7]. Описаны случаи метастазирования в пуповину с последующей гибелью плода [8]. Нейробластомы преимущественно состоят из нейробластов. Макроскопически очаги опухоли хорошо очерчены, но могут инфильтрировать окружающие ткани, капсула отсутствует.
Известно сочетание нейробластом с различными состояниями, в частности с болезнью Гиршпрунга, фетальным алкогольным синдромом, синдромом ДиДжорджа, болезнью Вон Реклинхаузена, синдромом Беквита - Видеманна.
В литературе описан ранний случай диагностики нейробластомы в 19 нед беременности, однако обычно пренатальный диагноз устанавливается при ультразвуковом исследовании в промежутке от 26 до 39 нед гестации [8].
Первое сообщение о пренатальной диагностике нейробластомы датировано 1983 г. [9]. Ультразвуковая картина зависит от размеров, локализации и секреторной активности опухоли. Нейробластомы часто не диагностируются пренатально из-за их малых размеров. При ультразвуковом исследовании нейробластома визуализируется как образование, расположенное забрюшинно, между почкой и диафрагмой, смещающее почку книзу и латерально. Структура ее смешанная, с солидными и кистозными компонентами [10, 11]. В очагах больших размеров могут определяться дегенеративные признаки: кистозные изменения, кровоизлияния, кальцификаты [11, 12]. Иногда имеют место гидронефроз и многоводие, а также водянка плода.
Смещение нижней полой вены визуализирующимся образованием кпереди следует расценивать как признак забрюшинного происхождения этого образования [13]. Кроме того, при больших размерах опухоль надпочечника может смещать окружающие органы.
Цветовое допплеровское картирование помогает идентифицировать питающий опухоль сосуд, отходящий непосредственно от аорты, однако такой единственный сосуд может и не визуализироваться [13].
Как правило, антенатальная диагностика метастазов возможна исключительно редко, так как специфических поражений плаценты при ультразвуковом исследовании не отмечается, описано лишь неспецифическое ее утолщение [14]. В диагностике метастазов может быть информативной МРТ плода.
Геморрагические опухоли надпочечников могут осложняться анемией плода, неиммунной водянкой плода или массивной инвазией печени [10]. Предложены различные объяснения этиологии развития водянки плода: избыточная продукция катехоламинов, приводящая к гипертензии и сердечной недостаточности у плода; вовлечение в патологический процесс печени, вызывающее нарушение венозного возврата и развитие гипопротеинемии [14]; инвазия эритропоэтической ткани клетками опухоли, приводящая к развитию тяжелой анемии или даже гиперсекреции альдостерона корой надпочечников. Кроме того, описано возникновение водянки плода вторично к появлению метастазов в плаценту. Отек плаценты вследствие механического эффекта большого образования может развиваться в некоторых случаях нейробластомы без метастазирования в плаценту [6].
Кроме того, опухоли надпочечников больших размеров могут приводить к дистоции во время родов [8].
Следует помнить и о материнских осложнениях. Очень редко гиперпродукция катехоламинов опухолью надпочечников плода может вызывать избыточное потоотделение, развитие гипертензии и преэклампсии у матери, материнского миррор-синдрома при поражении плаценты [12, 14, 15]. Кроме того, развитие таких материнских осложнений, как правило, связано с высоким уровнем неонатальной смертности, достигающим 70% [1].
Сонографическое установление стадии опухолевого процесса у плода затруднено, но есть сообщения, что при отсутствии симптомов преэклампсии у матери риск широко диссеминированного процесса невысок [8].
Прогноз при нейробластоме зависит от времени диагностики, локализации первичного очага и стадии заболевания. Прогноз лучше у детей до 1 года жизни при низких стадиях опухоли (выживает около 90%) [16]. При нейробластоме, диагностированной пренатально, прогноз, как правило, благоприятный, выживает 90-96% детей [1]. Однако при поражении плаценты прогноз неблагоприятный, часто происходит антенатальная гибель плода или смерть ребенка вскоре после рождения [12, 14].
Обнаружение кальцификатов в опухоли при ультразвуковом исследовании сочетается с лучшим прогнозом, вероятно, вследствие того, что кальцификаты являются свидетельством произошедшего некроза опухоли [12].
Нейробластома in situ может не проявлять себя клинически и даже подвергаться спонтанной регрессии [17, 18].
Течение заболевания у пациентов с нейробластомой, диагностированной пренатально, обычно благоприятное, особенно при изолированном поражении надпочечников [8]. Методом лечения (с хорошими результатами) является хирургическое удаление опухоли непосредственно после рождения [19], химиотерапия показана только в случаях существенного прогрессирования заболевания [20]. Пациенты с "благоприятными" признаками заболевания (небольшие размеры опухоли, ее кистозная структура, отсутствие прогрессирования) должны тщательно наблюдаться и подвергаться хирургическому лечению только при отсутствии регресса образования [11].
Материалы и методы
В качестве иллюстрации приводим одно из наших клинических наблюдений.
Клиническое наблюдение
Пациентка Т., 40 лет, обратилась для проведения планового скринингового ультразвукового исследования в 32 нед. В ходе предыдущих исследований в 13 и 19 нед патологии не было выявлено.
Супруги здоровы, профессиональных вредностей не имеют. Наследственность не отягощена. Настоящая беременность пятая. В анамнезе двое нормальных родов, два медаборта. На учете в женской консультации пациентка состояла с 6 нед. Беременность протекала без существенных осложнений. Лишь в срок 6-7 нед была диагностирована угроза невынашивания.
Ультразвуковое обследование проводилось на УЗ-сканере SonoAce-X8 (Medison).
Результаты
При ультразвуковом исследовании обнаружен один живой плод мужского пола. Гестационный срок составил 31 нед 4 дня. Фетометрические показатели соответствовали данному сроку, за исключением окружности живота, превышающей 95-й процентиль за счет гепатомегалии. Нарушений фето-плацентарного кровотока не было выявлено. Патологических изменений плаценты и околоплодных вод не отмечено.
Под диафрагмой справа визуализировалось гиперэхогенное опухолевидное образование несколько неоднородной солидной структуры, с четкими ровными контурами, размером 50x38x35 мм. К нижнему полюсу данного образования прилежала правая почка, имеющая нормальные размеры, форму и структуру. Нижняя полая вена была смещена кпереди и влево. Обращала на себя внимание выраженная гепатомегалия, причем структура печени не была однородной. Она содержала множественные гиперэхогенные включения размерами до 17 мм, окруженные тонким гипоэхогенным периферическим ободком. Цветовое допплеровское картирование(ЦДК) демонстрировало интенсивную периферическую васкуляризацию опухоли (рис. 1-3).
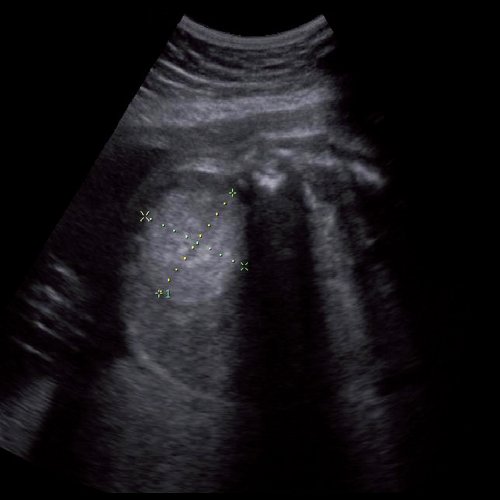
Рис. 1. Нейробластома правого надпочечника плода. Беременность 31 нед 4 дня.
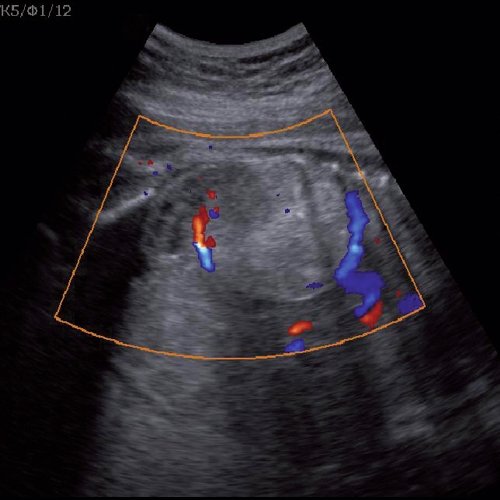
Рис. 2. Кровоток в нейробластоме плода. Цветовое допплеровское картирование. Отчетливо виден питающий сосуд, огибающий образование по его периферии. К нижнему полюсу образования прилежит интактная почка плода.
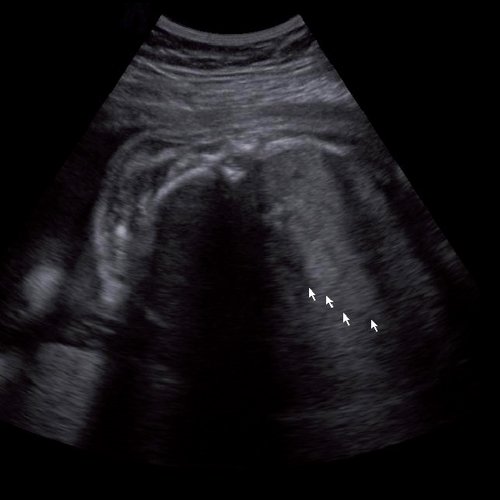
Рис. 3. Метастазы в печени плода. Поперечное сечение брюшной полости плода. Гепатомегалия. В структуре печени плода определяются округлые включения несколько повышенной эхогенности (стрелки), с гипоэхогенным ободком - метастазы.
Был поставлен диагноз: беременность 31 нед 4 дня. Опухоль правого надпочечника плода с метастазами в печень. Рекомендовано динамическое ультразвуковое наблюдение за темпами роста новообразования и возникновением возможных осложнений.
В срок 32 нед 4 дня была диагностирована антенатальная гибель плода. Родился мертвый ребенок, мужского пола весом 2480 г, длиной 45 см.
Обсуждение
В представленном наблюдении картина нейробластомы надпочечника была не совсем классической. То, что это супраренальное образование - очевидно, так как оно прилежало к почке, имеющей нормальную форму, размеры и структуру. Опухоль имела капсулу, однородную гиперэхогенную структуру, что не характерно для нейробластомы надпочечника. Поэтому дифференциальную диагностику проводили с кровоизлиянием в надпочечники, опухолью Вильмса, экстралобарным легочным секвестром, ретроперитонеальной тератомой.
Кровоизлияние в надпочечники, как правило, выглядит эхогенным или неоднородной структуры образованием, иногда может быть полностью анэхогенным и характеризуется изменением ультразвуковой картины при динамическом исследовании, постепенно превращаясь в анэхогенное кистозное образование, в котором с течением времени отмечается утолщение его стенки [13] и образуются кальцификаты. Энергетический допплер демонстрирует полную аваскулярность такого образования. В нашем случае образование имело повышенную эхогенность, несколько неоднородную структуру. При ЦДК в опухоли регистрировался преимущественно периферический кровоток.
Опухоль Вильмса поражает почку (чаще правую), которая в представленном случае была интактна.
Экстралобарная легочная секвестрация является преимущественно левосторонним супраренальным образованием с четким наружным контуром, как правило, гиперэхогенной однородной структурой неправильной формы. Выявляется эта патология уже во II триместре беременности, при ЦДК определяется питающий сосуд.
Тератомы (в том числе и забрюшинной локализации) всегда представлены образованиями неоднородной солиднокистозной структуры вследствие их гистологического строения.
Таким образом, обнаруженное нами образование было отнесено к опухоли надпочечника даже при отсутствии классической картины нейробластомы. Обращали на себя внимание большой размер опухоли и отсутствие выраженных осложнений в виде многоводия, застойной сердечной недостаточности, нарушения фето-плацентарного кровотока. При этом относительно ранняя манифестация (выявление данного комплекса изменений уже в 31 нед), не совсем типичная ультразвуковая морфология опухоли, наличие выраженной гепатомегалии и множественных метастазов позволяли сделать вывод о злокачественном течении заболевания, что, видимо, и обусловило антенатальную гибель плода. В итоге диагноз был подтвержден патоморфологическим исследованием. У недоношенного плода мужского пола живот увеличен в объеме. Справа в забрюшинном пространстве определяется округлое образование (опухоль) размером 50?35?30 мм, эластичной консистенции. Спереди и снизу к опухоли прилежит почка, плотно с ней спаянная. Опухоль исходит из правого надпочечника, который находится на ее верхнем полюсе в виде "шапочки". На разрезе опухоль однородная, желтовато-серая. Левые надпочечники и почка обычного вида. Печень значительно увеличена, занимает около 1/2 объема брюшной полости, доли четко не дифференцируются. Поверхность печени коричневато-красная. На разрезах определяются множественные плотные эластичные узлы диаметром до 15 мм бледно-желтого цвета (рис. 4, 5).
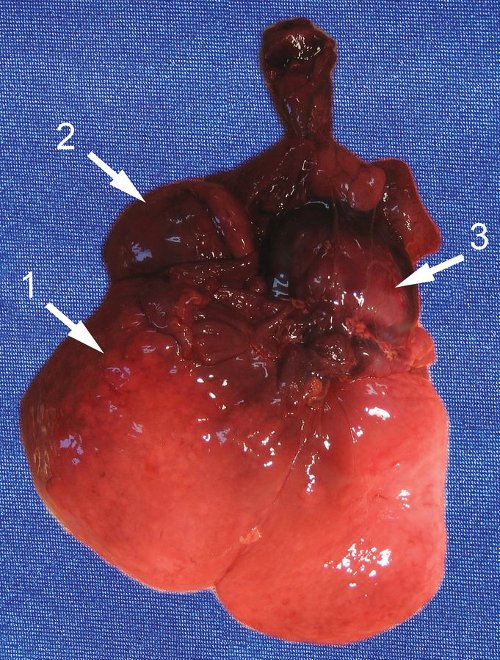
Рис. 4. Органокомплекс, вид спереди.
1 - печень;
2 - опухоль с правым надпочечником;
3 - сердце.
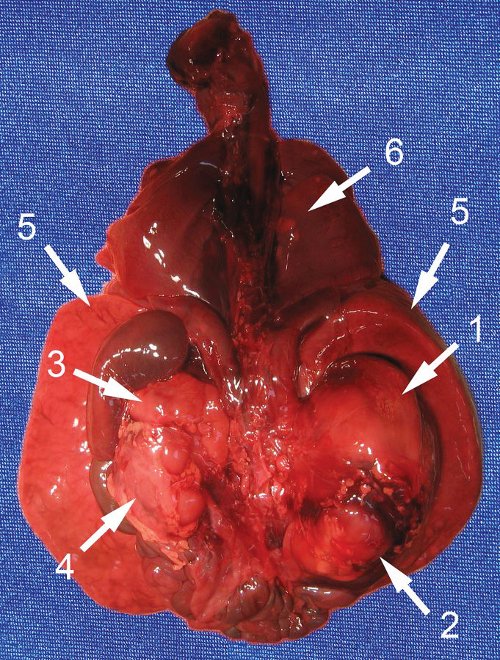
Рис. 5. Органокомплекс, вид сзади.
1 - опухоль с правым надпочечником;
2 - правая почка;
3 - левый надпочечник;
4 - левая почка;
5 - печень;
6 - метастазы в легкие.
На висцеральной плевре определяются множественные очажки желтого цвета диаметром до 4 мм, толщиной менее 1 мм. Ткань легких безвоздушная, дряблая, без видимых очаговых изменений.
При микроскопическом исследовании опухоль состоит из мелких мономорфных клеток с круглыми гиперхромными ядрами и узким ободком цитоплазмы. В ядрах хорошо определяются ядрышки, фигуры митоза малочисленны. Клетки преимущественно формируют солидные поля роста. Между клетками определяется нейропиль. Какие-либо характерные структуры в опухоли не прослеживаются, возможно, из-за аутолитических изменений (рис. 6).
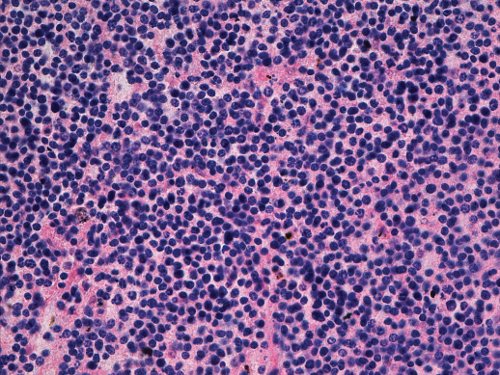
Рис. 6. Микропрепарат нейробластомы надпочечника плода. Мелкие мономорфные клетки с круглыми гиперхромными ядрами и узким ободком цитоплазмы. Окраска гематоксилином и эозином, x200.
Во всех участках печени определяется рост опухоли, аналогичной по строению опухоли, исходящей из надпочечника.
Ткань печени почти не определяется - выражен аутолиз.
В ткани легких также выражены аутолитические изменения. Определяются несколько мелких очажков роста опухоли как в ткани легкого, так и в плевре.
На основании макроскопического и микроскопического исследования поставлен патологоанатомический диагноз: нейробластома правого надпочечника с метастазами в печень и легкие.
Выводы
Диагностика любой опухоли возможна, так как несложно обнаружить объемное образование. Однако большинство нейробластом диагностируются только в III триместре беременности, что свидетельствует о важности данного скринингового срока. Большинство нейробластом, обнаруженных пренатально, относятся к 1 стадии заболевания и при отсутствии осложнений и раннем проведении оперативного лечения новорожденных имеют благоприятный прогноз. В нашем случае быстрое прогрессирование нейробластомы и метастазирование обусловили неблагоприятный исход. Представленный случай демонстрирует, что нейробластому надпочечника можно отнести к группе врожденной патологии с неоднозначным прогнозом. В случае обнаружения нейробластомы плода обязательно следует проводить динамический ультразвуковой контроль. Однако при обнаружении нейробластомы большого размера, с наличием метастазов, даже при отсутствии других видимых осложнений, следует рекомендовать досрочное родоразрешение, причем в таком случае более бережным явилось бы проведение кесарева сечения.
Литература
- Woodward P.J., Sohaey R., Kennedy A., Koeller K.K. A comprehensive review of fetal tumours with pathologic correlation // RadioGraphics. 2005. V. 25. P. 215-242.
- Moore S., Satge D., Sasco A., Zimmermann A., Plaschkes J. The epidemiology of neonatal tumours. Report of an international working group // Pediatr. Surg. Int. 2003. N 19. P. 509-519.
- Sandrasegaran K., Lall C., Aisen A. Fetal magnetic resonance imaging // Curr. Opin. Obstet. Gynecol. 2006. N 18. P. 605-612.
- Castel V., Grau E., Noguera R., Martinez F. Molecular biology of neuroblastoma // Clin. Transl. Oncol. 2007. V. 9. N 8. P. 478-483.
- Papathanasiou N., Gaze M., Sullivan K. et al. 18F-FDG PET/CT and 123I-Metaiodobenzylguanidine Imaging in High-Risk Neuroblastoma: Diagnostic Comparison and Survival Analysis // J. Nucl. Med. 2011. V. 52. N 4. P. 519-25.
- Fox H., Sebire N. Pathology of the Placenta (3rd edn). Saunders: London, 2007. 576 p.
- Perkins D., Kopp C., Haust M. Placental infiltration in congenital neuroblastoma: a case study with ultrastructure // Histopathology. 1980. V. 4. P. 383-389.
- Jennings R., LaQuaglia M., Leong K. et al. Fetal neuroblastoma: prenatal diagnosis and natural history // J. Pediatr. Surg. 1993. V. 28. N 9. P. 1168-74.
- Fenart D., Deville A., Donzeau M., Bruneton J. Neuroblastomer.etrop.eritoneal diagnostiqu.e in utero. A propos d`un cas.// J. Radiol. 1983. N 64. P. 359-361.
- Heling K., Chaoui R., Hartung J. et al. Prenatal diagnosis of congenital neuroblastoma. Analysis of 4 cases and review of the literature // Fetal Diagn. Ther. 1999. N 14. P. 47-52.
- Soo-Hyun Lee, Jeong Yeon Cho, Mi Jin Song et al. Prenatal Ultrasound Findings of Fetal Neoplasms // Korean J. Radiol. 2002. V. 3. N 1. P. 64-73.
- Sebire N.J., Jauniaux E. Fetal and placental malignancies: prenatal diagnosis and management // Ultrasound Obstet. Gynecol 2009. V. 33. P. 235-244.
- Tihonenko I., Jeanty Ph. Fetal tumors. DVD, 2010.
- Allen A., Dress A., Moore W. Mirror syndrome resulting from metastatic congenital neuroblastoma // Int. J. Gynecol .Pathol. 2007. N 26. P. 310-312.
- Acharya S., Jayabose S., Kogan S. et al. Prenatally diagnosed neuroblastoma // Cancer 1997. N 80. P. 304-310.
- Grosfeld J., Rescorla F., West K., Goldman J. Neuroblastoma in the first year of life: clinical and biologic factors influencing outcome // Semin. Pediatr. Surg. 1993. N 2. P. 37-43.
- Granata C., Fagnani A., Gambini C. et al. Features and outcome of neuroblastoma detected before birth // J. Pediatr. Surg. 2000. N 35. P. 88-91.
- Sofka C., Semelka R., Kelekis N. et al. Magnetic resonance imaging of neuroblastoma using current techniques // Magn. Reson. Imaging. 1999. V. 17. N 2. P. 193-198.
- Kamil D., Tepelmann J., Berg C. et al. Spectrum and outcome of prenatally diagnosed fetal tumors // Ultrasound Obstet. Gynecol. 2008. N 31. P. 296-302.
- Ho P., Estroff J., Kozakewich H. et al. Prenatal detection of neuroblastoma: a ten-year experience from the Dana-Farber Cancer Institute and Children's Hospital // Pediatrics. 1993. V. 92. N 3. P. 358-64.

УЗ сканер Samsung HS40
Лидер продаж в высоком классе. Монитор 21,5" высокой четкости, расширенный кардио пакет (Strain+, Stress Echo), экспертные возможности для 3D УЗИ в акушерско-гинекологической практике (STIC, Crystal Vue, 5D Follicle), датчики высокой плотности.
Публикации по теме
- Новый ультразвуковой признак в оценке срединных структур головного мозга плода в 11-14 недель беременности в норме - Андреева Е.Н.
- Ультразвуковые и допплерографические критерии диагностики вариантов фето-фетальной трансфузии и селективной задержки роста одного из монозиготных близнецов - Сафонова И.Н.
- Нейробластома плода. Возможности пренатальной диагностики и прогноз - Тихоненко И.В.
- Осмотр сердца плода в ходе рутинного ультразвукового исследования во II триместре беременности: анализ наиболее распространенных ошибок - E.C. Некрасова
- Случай ранней диагностики шеечной беременности с использованием 3D эхографии - Дмитриев С.Г.


