Особенности медико-генетического консультирования в случае диагностики микроделеционного синдрома у плода с аномальной установкой обеих стоп
Рубрика: Эхография в акушерстве
УЗ сканер Samsung Z20
Аппарат премиум-класса для тех, кто ценит точность, скорость и удобство. Новый стандарт в области женского здоровья.
Пренатальная диагностика - раздел современной медицины, находящийся на стыке социально лабораторных технологий переводят возможности пренатальной диагностики на качественно новый уровень. Суть медико-генетического пренатального консультирования заключается в определении прогноза для жизни и здоровья плода с наследственной и врожденной патологией, в объяснении вероятности неблагоприятного исхода беременности и помощи семье в принятии решения о деторождении при неблагоприятном прогнозе не только для жизни, но и для здоровья будущего ребенка [1].
Микроделеционные синдромы (МДС) - особый вид хромосомных заболеваний, при котором происходит потеря участка хромосомного материала, что не удается зафиксировать рутинными стандартными методами цитогенетической диагностики [2]. Микроделеция может быть следствием разрыва хромосомы или результатом неравного кроссинговера. Формально микроделеции относят к хромосомным аномалиям, поскольку они меняют количество генов, а не их структуру, но с практической точки зрения они наследуются как аутосомно-доминантные моногенные заболевания. Большинство микроделеций возникает в половых клетках здоровых родителей (до 70% всех МДС), и тогда риск повторного возникновения данной аномалии в семье минимален. Если же один из родителей болен (в 30% всех встречающихся МДС), то риск повторного рождения больного ребенка для этого родителя составляет 50%. В литературе сообщалось о возможном наследовании микроделеций от внешне здоровых родителей, однако в подавляющем большинстве случаев, если у родителя есть микроделеция, то она в той или иной степени проявляется клинически [3].
Можно отметить, что клиническая картина большинства МДС имеет классические черты частых хромосомных заболеваний, включая умственную отсталость различной степени, комплекс дизморфических изменений лица и некоторых пороков развития [4]. Некоторые из известных МДС у плодов проявляются как ультразвуковые маркеры частых хромосомных болезней (врожденные нарушения строения органов, изменения/особенности фенотипа, лицевые дизморфии) и поэтому могут быть заподозрены в ходе проведения пренатального ультразвукового исследования в разные сроки беременности.
Возможности лабораторной диагностики МДС при исследовании плодного материала вошли в рутинную практику врачей, занимающихся пренатальной диагностикой на современном уровне. Этот вид хромосомных аномалий возможно выявить при помощи специальных зондов на конкретный участок хромосомы при помощи флуоресцентного неизотопного варианта гибридизации (FISH). Однако ограничения этого метода заключаются в том, что выбор зонда должен быть строго таргетным, прицельным: на конкретный участок конкретной хромосомы, что весьма ограничивает клиническое применение метода, так как очень многие МДС по клиническим характеристикам схожи и могут выглядеть фенотипически идентично. В практике наиболее часто применяется хромосомный микроматричный анализ (ХММА) - это тест для определения структурных изменений ДНК, при которых происходит изменение количества генетического материала в виде его нехватки (делеции) или избытка (дупликации), используя специальные геномные микрочипы [5].
Клиническое наблюдение
Беременная 30 лет обратилась в медико-генетическое отделение Московского областного НИИ акушерства и гинекологии в связи с выявлением в окружном кабинете пренатальной диагностики по месту жительства врожденной аномалии развития обеих стоп у плода. Беременность первая, брак первый, не родственный. Супруги профессиональных вредностей не имеют. По результатам скрининга I триместра риск хромосомных аномалий низкий. Эхография проводилась на сканере WS80A (Samsung Medison, Ю. Корея). На момент осмотра гестационный срок беременности 21 нед. При эхографии размеры плода соответствовали гестационному сроку. Были выявлены множественные особенности строения плода: аномальная установка обеих стоп с сохраненной их двигательной активностью, увеличение шейной складки до 8 мм, расширение большой цистерны головного мозга до 10 мм (рис. 1, 2). Проведено медико-генетическое консультирование, предварительный прогноз для жизни плода определен как условно благоприятный, однако по комплексу выявленных множественных особенностей развития плода рекомендовано проведение инвазивной пренатальной диагностики. После согласия пациентки был проведен амниоцентез. Семья приняла решение о расширенном обследовании плодного материала с проведением хромосомного микроматричного тестирования. По результатам обследования была обнаружена микроделеция длинного плеча (q) 10-й хромосомы с позиции 81684402 до позиции 88847443, захватывающая регионы с 10q22.3 по 10q23.2. В заключении описаны множественны гены, расположенные в районе дисбаланса: SFTPD, PLAC9, ANXA11, MAT1A, DYDC1, NRG3, CDHR1, LRIT1, RGR, MIR346, WAPL, OPN4, LDB3, BMPR1A, MMRN2, SNCG, GLUD1. Данная микроделеция в литературе описана как патогенная. Область 10q22.3-q23.2 характеризуется сложным набором низкокопийных повторов (LCRs), которые могут приводить к различным геномным изменениям. Делеции хромосомы 10q22.3-q23.2, включая ген BMPR1A, были связаны с лицевыми дизморфиями, задержкой развития и множественными врожденными аномалиями [6, 7].
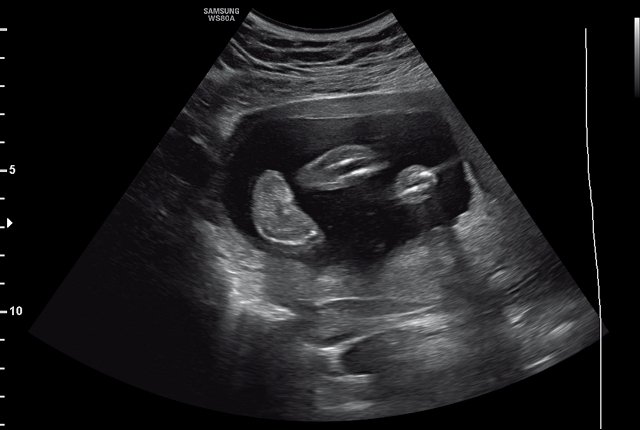
Рис. 1. Аномальная установка стопы у плода (беременность 21 нед).
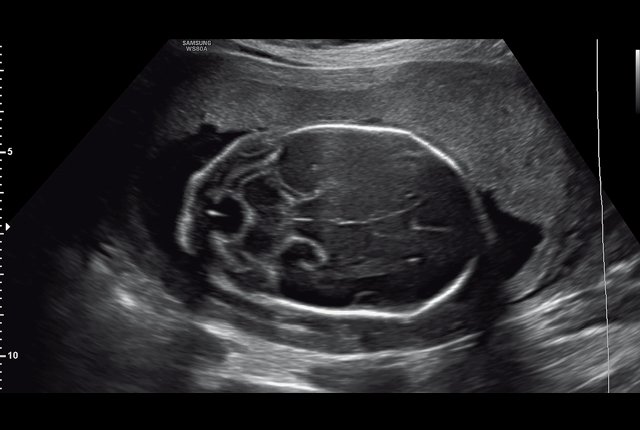
Рис. 2. Увеличение шейной складки, расширение большой цистерны головного мозга (беременность 21 нед).
После получения результатов обследования плодного материала проведено повторное медико-генетическое консультирование с тщательным сбором анамнеза и с внимательным осмотром беременной. Обнаружены "мягкие" лицевые дизморфии: гипотелоризм, незначительная асимметрия лица, низко расположенные диспластичные ушные раковины, клинодактилия мизинцев (рис. 3, 4). При углубленном сборе анамнеза выявлено, что у пациентки в детстве отмечалась задержка речевого развития до 6 лет, а в 12 лет она перенесла ортопедическую операцию на обеих стопах в связи с аномальной их установкой (двусторонняя внутренняя косолапость). Однако стоит отметить, что на данный момент женщина имеет 2 высших образования, особенностей в поведенческих и коммуникативных реакциях не выявлено. В связи с выясненными данными анамнеза и осмотра беременной для определения происхождения микроделеции у плода и формулировки окончательного прогноза для жизни и здоровья будущего ребенка решено обследовать родителей. При проведении ХММА у беременной была обнаружена микроделеция длинного плеча (q) 10-й хромосомы с позиции 81646459 до позиции 89146603, захватывающая регионы с 10q22.3 по 10q23.2. Гены, расположенные в районе дисбаланса, такие же, как и у плода. Учитывая все полученные клинические и лабораторные данные, включающие сбор анамнеза и лабораторное подтверждение наследования МДС от матери, семья приняла решение пролонгировать данную беременность, однако в сроке 26 нед произошла антенатальная гибель плода.
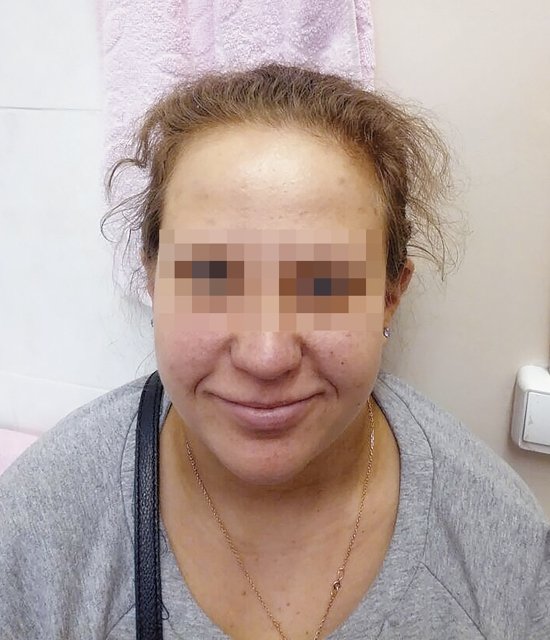
Рис. 3. Фенотип беременной с микроделеционным синдромом (анфас).
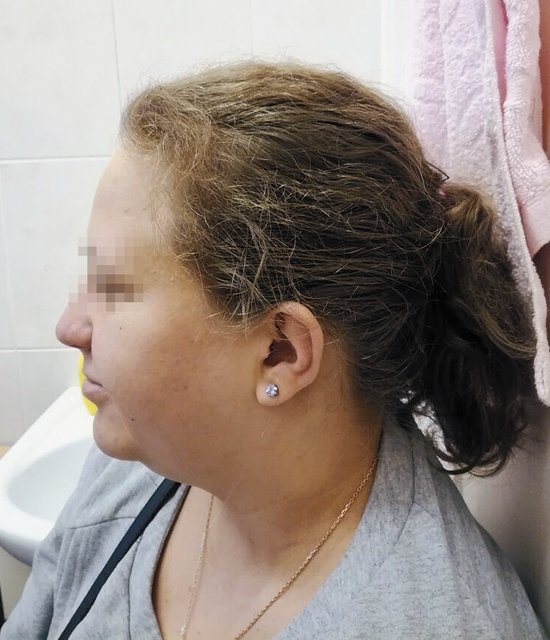
Рис. 4. Фенотип беременной с микроделеционным синдромом (профиль).
Заключение
В настоящее время, когда новые лабораторные методы исследования плодного материала все чаще входят в ежедневную практику врача пренатальной диагностики, нужно очень тщательно интерпретировать полученные данные. И если раньше пренатальная диагностика была реальной только для некоторых тяжелых инвалидизирующих заболеваний, то в современной диагностике доступны сотни наследственных и врожденных болезней с абсолютно разными прогнозами. Это порождает новые, ранее неизвестные сложности для медико-генетического консультирования как в отношении спектра болезней, подлежащих диагностике, так и при выработке врачебной тактики после диагностики с формулировкой адекватного прогноза для жизни и здоровья будущего ребенка. И если при ХММА установлены неоднозначные данные, необходимы обязательное дополнительное исследование супругов, тщательный сбор семейного анамнеза, осмотр с определением фенотипических особенностей родителей. Все эти мероприятия необходимы для решения вопроса о природе происхождения заболевания и корректировки возможных прогнозов для жизни и здоровья будущего ребенка.
Литература
- Баранов В.С., Кузнецова Т.В., Кащеева Т.К., Иващенко Т.Э. Пренатальная диагностика наследственных болезней. Состояние и перспективы. СПб., 2017: 14-100. 2. Lee C., Iafrate A.J., Brothman A.R. Copy number variations and clinical cytogenetic diagnosis of constitutional disorders // Nat Genet. 2007; 39 (Suppl. 7): 48-54.
- Кеннет Л. Джонс. Наследственные синдромы по Д. Смиту. М.: Практика, 2011. 997 с.
- Manning M., Hudgins L. Professional Practice and Guidelines Committee "Array-based technology and recommendations for utilization in medical genetics practice for detection of chromosomal abnormalities" // Genet Med. 2010; 12: 742-745.
- Miller D.T., Adam M.P., Aradhya S. et al. Consen sus statement: chromosomal microarray is a first-tier clinical diagnostic test for individuals with de velopmental disabilities or congenital ano ma lies // Am J Hum Genet. 2010; 86: 749-764.
- https://decipher.sanger.ac.uk
- https://www.omim.org/

УЗ сканер Samsung Z20
Аппарат премиум-класса для тех, кто ценит точность, скорость и удобство. Новый стандарт в области женского здоровья.
Публикации по теме
- Эхогистеросальпингография с применением контрастного препарата «Соновью» - Федоткина Е.П.
- Возможности ультразвуковой пренатальной диагностики танатофорной дисплазии - Эсетов М.А.
- Особенности медико-генетического консультирования в случае диагностики микроделеционного синдрома у плода с аномальной установкой обеих стоп - Цаюк Ю.В.
- Мезенхимальная дисплазия плаценты. Возможности пренатальной диагностики (клинические наблюдения) - Чечнева М.А.
- Синдром фронтоназальной дисплазии. Возможности пренатальной диагностики и особенности медико-генетического консультирования - Андреева Е.Н.



