Эхинококкоз печени: возможности инструментальных методов диагностики, сложности в дифференциальной диагностике, клинический случай
Рубрика: Общие исследования в ультразвуковой диагностике

УЗ сканер Samsung HS40
Лидер продаж в высоком классе. Монитор 21,5" высокой четкости, расширенный кардио пакет (Strain+, Stress Echo), экспертные возможности для 3D УЗИ в акушерско-гинекологической практике (STIC, Crystal Vue, 5D Follicle), датчики высокой плотности.
Эхинококкоз (Е. granulosus) известен человеку с древнейших времен. Самые древние находки датируются 6-м тысячелетием до н.э. Гиппократ описывал эхинококковые кисты как «содержащие воду опухоли». Данные о кистах печени есть в трудах таких авторов, как Авл Корнелий Цельс (около 25 г. до н.э. – 50 г. н.э.), Аретей из Каппадокии (80 или 81–130 или 138 г.), Гален из Пергамона (129 или 131 г. – 200 или 217 г.). Впервые животную природу паразита в конце VII века выявил французский натуралист Франческо Реди. В 1867 г. немецкий ученый Йенс Август Бач (1761–1802) назвал возбудителя эхинококкоза Taenia gra nu losa и предположил, что кисты, обнаруживаемые в организме человека, и ленточные черви, паразитирующие в кишечнике собак, являются стадиями развития одного и того же гельминта. Карл Асмус Рудольфи (1771–1832) в 1801 г. ввел термин Echinococcus granulosus, а заболевание, вызываемое этим паразитом, предложил называть эхинококкозом (Echinococcosis). Описание эхинококковой кисты у человека впервые было дано Иоганном Готфридом Бремзером (1767–1827). Весомый вклад в изучение эхинококкоза внес Эдвард Островский (1826–1859), описавший биологический цикл паразита.
Эхинококкоз – заболевание, распространенное повсеместно. Эндемичными регионами по этому заболеванию являются Центральная Азия, Северный Кавказ, также заболевание выявляется часто в Северной Африке, Европе, Австралии и Новой Зеландии.
В общей структуре заболеваемости эхинококкозом печеночная локализация паразитарных кист занимает первое место, до 85%, что связано с особенностями кровотока в воротной вене. Однако, по данным авторов, у 28,2% пациентов имеет место сочетанное поражение печени и других органов: в 10,2% случаев в сочетании с поражением легких, в 2,6% случаев – с селезенкой, органами малого таза, средостением. Эхинококкозом страдают люди всех возрастов, при этом 75% заболевших составляют лица 20–60 лет, то есть трудоспособного возраста, что определяет социальную значимость проблемы. Недооценка патологического процесса приводит к возникновению у 12–17% больных гнойных осложнений и рецидивов заболевания [5,6,11].
Для эхинококка характерен жизненный цикл со сменой хозяев (рис. 1).
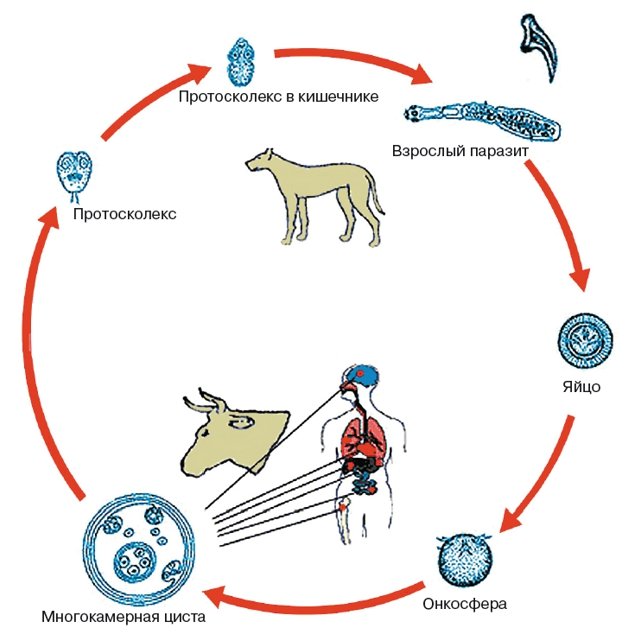
Рис. 1. Жизненный цикл эхинококка.
Промежуточными хозяевами являются крупный и мелкий рогатый скот и человек, в органах и тканях которого паразитирует личиночная стадия гельминта. Заражение человека происходит в основном алиментарным путем, хотя возможно заражение через слизистую оболочку дыхательных путей и раневую поверхность. Попав в печень, онкосфера превращается в личиночную стадию – метоцестоду, которая подвергается значительным изменениям, результатом которых становится образование мелких, диаметром 2–3 мм, пузырьков, из которых могут сформироваться кисты. Сформировавшаяся киста имеет форму, близкую к сферической. Стенка кисты образована двумя слоями – внутренней герминативной оболочкой и наружной хитиновой. Снаружи эхинококковая киста окружена фиброзной капсулой, образование которой является защитной реакцией организма против метаболитов паразита.
Клиническая картина эхинококкоза характеризуется отсутствием специфической симптоматики. Неосложненная эхинококковая киста способна годами развиваться в организме человека без клинических проявлений. В связи с этим огромное количество кист являются случайной находкой при диспансеризации и обследовании по поводу других заболеваний.
Клинические проявления эхинококкоза зависят от пораженного органа, размеров кисты, а также от наличия или отсутствия осложнений. В клинической картине преобладают такие симптомы, как тяжесть, тупые ноющие боли в правом подреберье и эпигастральной области, диспепсические явления. При физикальном исследовании определяются признаки опухолевидного образования в правом подреберье. Возможны явления токсико-аллергического синдрома, характеризующегося общей слабостью, утомляемостью, повышением температуры до субфебрильных значений, кожными аллергическими реакциями, развитием желтухи.
При поддиафрагмальной локализации эхинококковых кист больных беспокоят одышка при физической нагрузке, сухой кашель, недомогание, умеренные боли в нижнем отделе правой половины грудной клетки.
Диагностика
В диагностике эхинококкоза выделяют общеклинические, иммуносерологические и инструментальные методы исследования. В общем анализе крови могут наблюдаться такие изменения, как эозинофилия, ускорение СОЭ, лейкоцитоз. Также применяются серологические методы диагностики: реакция непрямой гемагглютинации (РНГА), латекс-агглютинации (РЛА) и иммуноферментного анализа (ИФА, РИФА).
Наиболее информативными методами диагностики эхинококкоза являются инструментальные методы визуализации – ультразвуковое исследование (УЗИ), компьютерная томография (КТ) и магнитно-резонансная томография (МРТ). Появление и развитие этих методов ознаменовало новый этап в диагностике и хирургическом лечении эхинококкоза.
Ультразвуковое исследование
УЗИ нашло широкое применение в диагностике эхинококкоза брюшной полости, это связано с объективными преимуществами данного метода перед другими: неинвазивность, быстрота, высокая информативность, невысокая стоимость, доклиническое выявление заболевания, а также возможность лечебных вмешательств под контролем ультразвука. УЗИ позволяет получить данные о форме кисты, ее размере, количестве кист, характере содержимого, плотности стенки и степени ее кальцинации, определить функциональное состояние органа, его гемодинамику и выбрать наиболее рациональную лечебную тактику, особенно при планировании малоинвазивных вмешательств, а также прогнозировать интраоперационные осложнения [2,4,7,9,10].
Эхинококковые кисты имеют ряд ультразвуковых признаков, позволяющих заподозрить данное заболевание. Эхинококковая киста представляет собой чаще одиночное, почти округлое образование жидкостной плотности с гиперэхогенным ободком (хитиновая оболочка). Эффект дорсального усиления и боковой тени отмечается только на ранних стадиях развития кисты. Часто наблюдается кальциноз стенок. На внутренней поверхности оболочки выявляются гиперэхогенные включения – «гидатидный песок». Могут выявляться дочерние кисты в виде перегородок. Однако истинных перегородок в полости эхинококковых кист не бывает. Их наличие свидетельствует о непаразитарном характере кисты. В дифференциальной диагностике большое значение имеет наличие двойного контура – слоя лимфы между хитиновой оболочкой и фиброзной капсулой. Наличие этого признака свидетельствует, безусловно, об эхинококковой природе кисты. Также в полости кисты может определяться гиперэхогенная лентовидная структура – отслоившаяся хитиновая оболочка (рис. 2).
а) В правой доле печени визуализируется жидкостное образование общим размером 102 х 70 мм, неправильной формы, с плотной капсулой, кальцинатами, гиперэхогенной взвесью внутри.
б) Внутри образования визуализируются лентовидные структуры – отслоившаяся хитиновая оболочка.
В разное время предложены различные ультразвуковые классификации типов эхинококковых кист. В статье мы приведем лишь некоторые из них, которые, по нашему мнению, удобно использовать в клинической практике.
Ультразвуковые классификации эхинококкоза
Первая классификация
С.А. Иванов и Б.Н. Котив предложили ультразвуковую классификацию эхинококкоза печени, основанную на сонографическом анализе, морфологии и структуре гидатид, подтвержденных операционными и гистологическими данными [4]. Согласно данной классификации, выделено 7 типов эхинококковых кист.
1. Моновезикулярная киста. Эхогенативное однородное по структуре полостное образование с четким контуром, плотной тонкой стенкой, эффектами дорсального усиления и боковой тени. Встречались единичные и множественные кисты. Морфологически тип I соответствует прогрессивно развивающейся эхинококковой кисте с живым паразитом.
Этот тип чаще всего приходится дифференцировать с непаразитарной кистой. Здесь важное значение имеют серологические реакции. Важным было изучение анамнеза: проживание в эндемичном районе, предшествующие операции, профессиональный характер заражения.
2. Моновезикулярная двухконтурная киста.
А – эхонегативное либо гипоэхогенное образование с двойным контуром, внешний из которых имеет нечеткие границы. Обычно однородное по структуре, оно соответствует гидатиде с нарушенным балансом интракистозного давления в результате микроразрыва кутикулярной оболочки или диффузных дегенеративных процессов в ней. Внутренний контур образован отслаивающейся кутикулярной оболочкой.
Б – двойной контур появляется при выраженной зоне некроза по периферии фиброзной капсулы. В этом случае хорошо видна задняя стенка кисты с эффектом дорсального усиления. Следует отметить, что двойной контур образования является патогномоничным эхографическим признаком эхинококковой кисты печени.
3. Мультивезикулярная киста. Неоднородное по структуре образование с множественными перегородками, внутренними или внешними округлыми гипоэхогенными включениями значительно меньших размеров. Контуры обычно нечеткие, неровные, отмечается уплотнение окружающей паренхимы печени. Эффект дорсального усиления зависит от количества жидкостного компонента.
А – живые дочерние кисты с эндогенным ростом: все жидкостные образования плотно прилегают друг к другу и заключены в общую толстостенную фиброзную капсулу округлой или овальной формы.
Б – живые дочерние кисты с экзогенным ростом (сателлиты) – мелкие кисты располагаются вне фиброзной капсулы, что подтверждается полипроекционным сканированием. Образования имеют полициклическую форму.
В – живые дочерние кисты с детритом – эхонегативные округлые образования, заключенные в единую капсулу, разделяются гетерогенными крупнозернистыми массами, являющимися продуктом распада материнской оболочки и загустевшей жидкости.
4. Ложная опухоль. Гиперэхогенное неоднородное образование с нечетким контуром, внутренними слоистыми структурами, которые хорошо видны на фоне неизмененной печени. Эффект дорсального усиления отсутствует. Эхоплотность таких образований незначительно превышает эхоплотность паренхимы печени, контуры практически не определяются. В центре образования отмечается гипоэхогенный комплекс с четкими контурами, он имеет звездчатую форму, характерен для жидкости и соответствует погибшей эхинококковой кисте с асептическим некрозом содержимого. Как правило, такие кисты небольших размеров, без клинической симптоматики.
Такие кисты чаще всего приходится дифференцировать с опухолью печени. Уточнить диагноз помогает компьютерная томография.
5. Киста с кальцинозом стенки. Образование с плотными утолщенными стенками и неоднородным содержимым. Определяется только передняя стенка кисты в виде полумесяца, от которого конусообразно распространяется акустическая тень. Внутреннюю структуру образования можно установить при полипроекционном сканировании. Окружающая паренхима печени уплотнена. Морфологически такое образование соответствовало эхинококковой кисте с погибшими элементами, выраженным воспалением и очаговым кальцинозом стенки.
6. Тотальный кальциноз гидатиды. Высокой эхоплотности, округлой формы образование с четким контуром, дающее интенсивную акустическую тень. Внутреннюю структуру установить невозможно. Определяется на фоне нормальной паренхимы печени, иногда несколько уплотненной по периферии кисты. Морфологически соответствует погибшему эхинококку с оссифицированной стенкой. Содержимое однородное, творожистого характера без жидкостного компонента.
7. Осложненные кисты. Диффузно-неоднородные по структуре округлые или овальной формы образования с преобладанием жидкостного компонента, иногда с эффектом дорсального усиления, характеризуют нагноившиеся эхинококковые кисты. Контуры их размытые, границы нечеткие. Клиническая и ультразвуковая картины соответствуют абсцессам печени.
Вторая классификация
Абдол-Рахман Хаиль Сайд и В.В. Митьков предлагают выделять 5 эхографических типов эхинококковой кисты [1].
Первый тип характеризуется наличием анэхогенного образования округлой формы с ровными четкими контурами. Кисты данного типа могут быть как одиночными, так и множественными. Внутренняя поверхность стенки кист гладкая, внутрипросветные структуры отсутствуют. У кист первого типа всегда удается наблюдать большую яркость дальней стенки кисты по сравнению с боковыми отделами (эффекты усиления задней стенки); повышение эхогенности тканей позади кисты по сравнению с тканями, находящимися по соседству на той же глубине (эффект дистального псевдоусиления эха); боковые тени. Толщина стенки кисты в целом равномерная, но могут иметься локальные утолщения. Именно этот признак позволяет дифференцировать эхинококковую кисту первого типа от простых кист печени. Описываемая ультразвуковая картина характерна для первого типа эхинококковой кисты независимо от их размера и/или локализации. Сопоставление ультразвуковой картины и морфологического строения кисты позволяет утверждать, что при первом эхографическом типе киста наполнена чистой, прозрачной жидкостью; это свидетельствует о начальной стадии развития заболевания.
Второй тип характеризуется наличием эхонегативного образования, хорошо отграниченного от окружающих тканей печени. Стенка кисты данного типа, в отличие от первого, утолщается из-за появления выпукло-вогнутого участка или участков с локальным или тотальным удвоением контура, но без пристеночных разрастаний. Характерным признаком для данного типа является также наличие нескольких гиперэхогенных тонких линейных структур в полости кисты (отслоенные плавающие мембраны). Установлено, что процесс расслоения мембран происходит под влиянием изменения внутрикистозного гидростатического давления. Данный патоморфологический процесс характерен только для эхинококковой кисты и, следовательно, наличие мембран является одним из специфических ультразвуковых признаков, имеющих важное значение для дифференциальной диагностики эхинококковых кист с другими кистозными поражениями печени.
Третий тип определяется в виде неоднородного образования округлой или овальной формы с четкими контурами. Для данного типа характерно появление внутри материнской дочерних кист. По расположению последних выделяют два подтипа.
Подтип А характеризуется наличием большой кисты, внутри которой располагается несколько дочерних кист различных размеров, отделенных друг от друга. Стенка кисты не деформирована, но она имеет большую толщину по сравнению с предыдущими типами. Несмотря на то что материнская киста может содержать много дочерних кист и мелкие очаги обызвествления, за кистой наблюдается эффект дистального псевдоусиления, а за располагающимися внутри большой кисты участками обызвествления определяются акустические тени.
При подтипе Б выявляется большая киста с множественными перегородками, которые обычно напоминают пчелиные соты. Стенка материнской кисты, как правило, тотально утолщена. Минимальный размер кист данного типа составлял 9 см в диаметре. Описанная выше ультразвуковая картина является специфичной для эхиноккоковой кисты.
Четвертый тип был представлен округлым образованием правильной формы с неровными контурами и неоднородной эхоструктурой. Последнее было обусловлено наличием гипоэхогенных, гиперэхогенных зон и участков смешанной эхогенности. На этой стадии развития патологического процесса можно визуализировать мелкие очаги обызвествления, расположенные как в стенке, так и внутри кисты. Подобная ультразвуковая картина часто описывается в литературе как подозрительная на абсцесс или опухоль печени, что требует иногда проведения аспирационной биопсии под ультразвуковым контролем для уточнения диагноза. Интересно, что иногда при данном типе можно наблюдать наличие дистального псевдоусиления ультразвука или дистальное ослабление ультразвука.
Пятый тип определяется в виде округлого или овального образования с очень высокой эхогенностью стенки. При маленьких размерах кист удавалось визуализировать все образование, при больших – его ближнюю к датчику стенку. В случае визуализации задняя стенка определялась отдельными участками (фрагментация). Боковые стенки чаще всего не визуализировались. В полости кисты часто отмечалось наличие эхогенной взвеси, а на дне можно было выявить так называемый гидатидный песок. При данном типе кист определяется дистальное ослабление ультразвука из-за высокой степени кальцификации стенки кисты. Пятый тип является конечной стадией развития патологического процесса.
Представленные классификации Абдол-Рахман Хаиль Сайда и В.В. Митькова, а также С.А. Иванова, Б.Н Котива сопадают между собой, отдельно выделяются осложненные эхинококковые кисты.
Третья классификация
Некоторые авторы (Устинов Г.Г., Солощенко М.Ф., Прохорова Е.Г.) предлагают выделять три группы эхинококкоза, выделяя их сонографические картины [8].
В первой группе эхинококковые кисты при УЗИ имеют вид однокамерных единичных или множественных эхонегативных (жидкостных) образований с четкими контурами, правильной овальной или округлой формы, лишенных внутренних структур. Они похожи на кисты непаразитарного происхождения, но отличаются от них наличием хорошо визуализируемой эхогенной капсулы различной толщины.
Во второй группе эхинококковые кисты при исследовании были видны как четко контурируемые, округлой формы эхонегативные или гетероэхогенные образования с достаточно толстыми стенками. Основным отличием их от первого типа было наличие в капсуле по окружности гиперэхогенных образований, оставляющих за собой акустическую тень.
Третья группа – эхинококковые кисты, осложненные нагноением. Последние при УЗИ представляли собой округлой формы образования с плотной капсулой, гетерогенной внутренней структурой, обусловленной множественными точечными эхосигналами от плавающих хлопьев гноя и погибших сколексов. Нередко воспалительный процесс в кисте приводит к отслоению на отдельных участках хитиновой оболочки. При УЗИ это представлено удвоением стенки с эхонегативным центром в виде полумесяца. По окружности кисты выявлялись равномерный эхонегативный слой в виде ободка толщиной 2–3 мм, воспалительная реакция окружающей кисту паренхимы печени.
Однако наиболее рабочей, на наш взгляд, является ультразвуковая классификация эхинококкоза печени, которую в 2003 г. предложила ВОЗ [13,14].
Сонографические характеристики стадий развития эхинококковой кисты (ВОЗ, 2003)
CL (cystic lesion) – кистозное образование (рис. 3).
- Однокамерное кистозное образование, обычно сферичной или овоидной формы, с равномерным однородным анэхогенным содержимым, ограничено гиперэхогенным ободком (стенки кисты не видно).
- Стенка кисты не визуализируется (отсутствует четко ограниченная гиперэхогенная капсула).
- Размер варьирует, но обычно небольшой – от 5 до 10 см.
а) В правой доле печени визуализируется однокамерное кистозное образование неправильной формы с однородным анэхогенным содержимым.
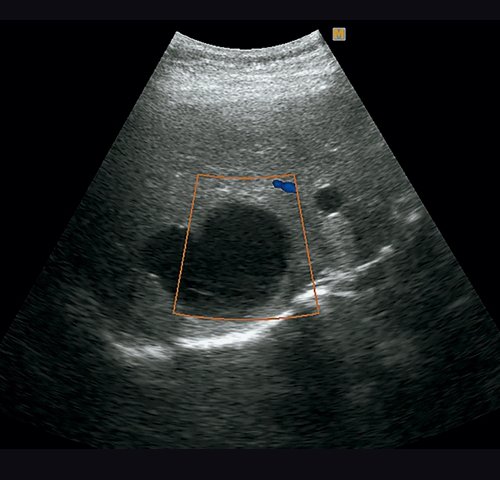
б) В режиме ЦДК образование аваскулярное.
CE1 (cystic ecchinococcosis) (рис. 4).
- Статус: (active) активный, паразит живой.
- Однокамерное кистозное образование сферичной или овоидной формы с однородным анэхогенным содержимым.
- Размеры более 10 см.
- Могут определяться единичные гиперэхогенные включения.
- Содержимое кисты может быть эхогенным из-за перемещения в жидкости капсулы дочерних кист, называемое «гидатидным песком» или «снежинками».
- Стенка кисты четко визуализируется (характерна двуслойная капсула кисты).
- Патогномоничные признаки эхинококковой кисты – четко визуализирующаяся стенка кисты.
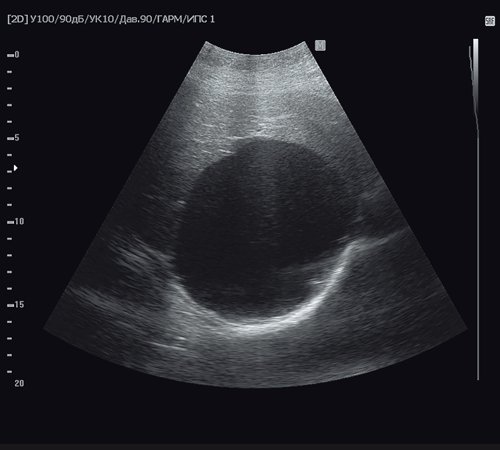
Рис. 4. Ультразвуковая картина эхинококковой кисты - стадия CE1. Однокамерное кистозное образование сферической формы с единичными гиперэхогенными включениями («гидатидный песок»).
CE2 (cystic ecchinococcosis) (рис. 5, 6).
- Статус: (active) активный, паразит живой.
- Мультивезикулярные, мультисептальные кисты сферичной или овоидной формы, в которых дочерние кисты могут частично или полностью заполнять однокамерную материнскую кисту.
- Перегородки в кисте выглядят как «спицы колеса».
- Дочерние кисты образуют «розетку» или сотовую структуру.
- Возможна визуализация перегородок в кисте.
- Размер больше 10 см.
- Стенка кисты четко определяется.
- Обычно киста прогрессивно растет, может образовывать новые дочерние кисты.
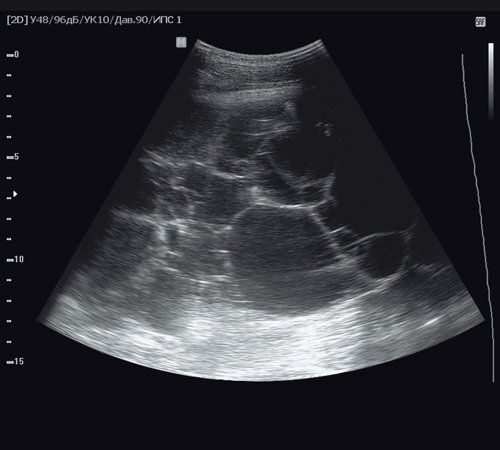
Рис. 5. Ультразвуковая картина эхинококковой кисты печени - стадия CE2. Мультисептальная киста сферической формы, дочерние кисты образуют «сотовую» структуру.
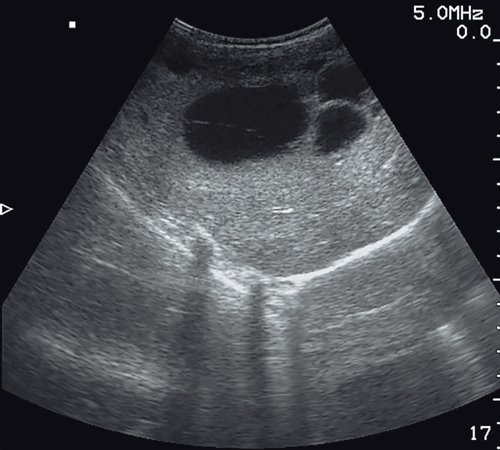
Рис. 6. Ультразвуковая картина эхинококковой кисты печени - стадия CE2. Мультисептальная киста, дочерние кисты частично заполняют однокамерную материнскую кисту.
CE3 (cystic ecchinococcosis) (рис. 7).
- Статус: (transitional) переходные, промежуточные, паразит в переходной, промежуточной фазе. Наряду с погибшей материнской и дочерними кистами в жидкости и на оболочках могут находиться жизнеспособные протосколексы.
- Однокамерная киста, может содержать дочерние кисты.
- Анэхогенное содержимое одновременно с отслоившейся неправильно сложившейся внутренней оболочкой кисты, видна как плавающие фрагментированные или целые оболочки.
- Визуализируется оболочка в виде знака «водяной лилии» – ультразвуковая картина отслоившейся волнистой формы мембраны, плавающей в кистозной жидкости.
- Однокамерная киста, которая может содержать дочерние кисты, имеет анэхогенное изображение, в то время как эхогенные участки свидетельствуют о разрушенной мембране/дегенерации дочерних кист. Эти кисты на ультразвуковой картине представляют собой «комплексную массу».
- Форма кисты может быть неправильной из-за снижения внутрикистозного давления.
- Размер более 10 см.
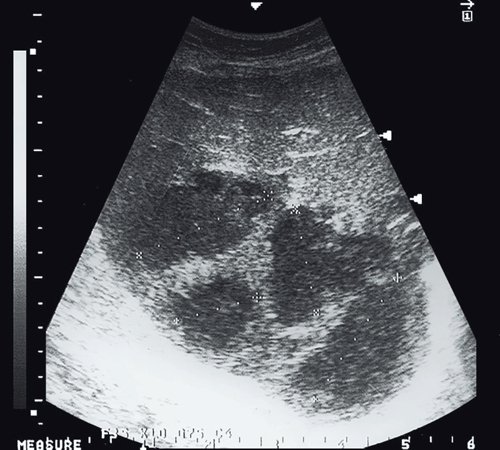
Рис. 7. Ультразвуковая картина эхинококковой кисты - стадия CE3. Жидкостное образование неправильной формы, с неоднородным содержимым, визуализируется отслоившаяся оболочка в виде знака «водяной лилии».
CE4 (cystic ecchinococcosis) (рис. 8).
- Статус: (inactive) неактивный, паразит погибший, жизнеспособных протосколексов обычно не содержит.
- Гетерогенное гипоэхогенное или дисгомогенное дегенеративное содержимое.
- Дочерние кисты отсутствуют.
- Может выглядеть как «клубок шерсти», что свидетельствует о разрушении оболочек.
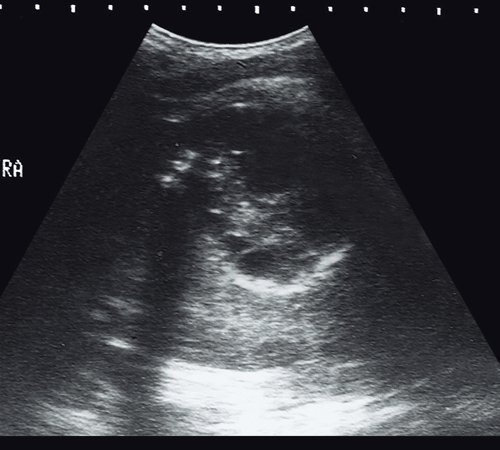
Рис. 8. Ультразвуковая картина эхинококковой кисты - стадия CE4. Визуализируется гетерогенное гипоэхогенное образование по типу «клубка шерсти».
CE5 (cystic ecchinococcosis) (рис. 9).
- Для кист характерна толстая, кальцинированная капсула в форме арки, за которой образуется коническая эхотень. Степень кальцификации капсулы варьирует от частичной до полной.
- Статус: паразит погибший. Жизнеспособных сколексов обычно не содержит. Киста в большинстве случаев не развивается, жизнеспособных протосколексов обычно не содержит.
- Диагноз неопределенный. Для точного диагноза ультразвуковых патогномоничных признаков недостаточно.
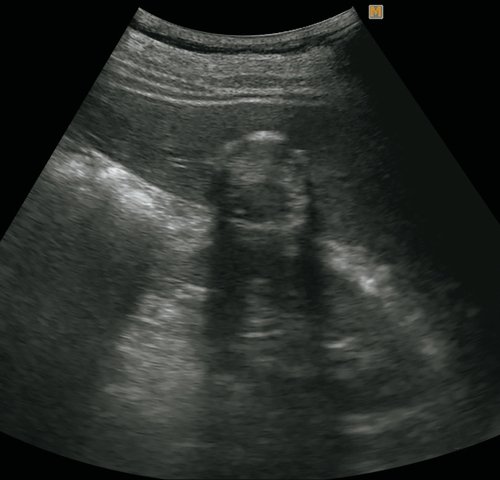
а) В-режим. В правой доле печени визуализируется неоднородное с гиперэхогенным содержимым образование с плотной кальцинированной капсулой.
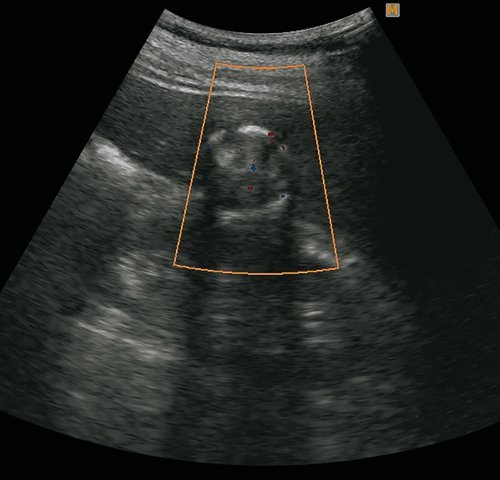
б) В режиме ЦДК образование аваскулярное.
Ю.Л. Шевченко и Ф.Г. Назыров в труде «Хирургия эхинококкоза» (2016 г.), обобщив все имеющиеся классификации, предложили классифицировать эхинококковые кисты по следующим признакам:
- Этиопатогенетический признак: первичный, рецидивный.
- По характеру поражения печени и других органов: изолированный, множественный, сочетанный.
- По размеру эхинококковой кисты: мелкие (до 5 см), средние (от 5 до 10 см), крупные (более 10 см).
- По числу кист: солитарный, множественный.
- По жизнеспособности кисты: живой паразит, киста с признаками «старения», погибшая киста (фиброз кисты, псевдоопухоль, обызвествление).
- Осложнения эхинококкоза: прорыв кисты в брюшную полость; прорыв эхинококка в плевральную полость, легкое; прорыв кисты в желчные протоки; нагноение эхинококковой кисты [12].
Несмотря на все преимущества ультразвукового метода диагностики, информативность его зависит от стадии развития паразита (живой или мертвый). Немаловажное значение имеют и индивидуальные особенности организма (чрезмерно развитая подкожно-жировая клетчатка, дефекты кожи в области исследования). По данным различных авторов, средняя информативность метода варьирует от 90 до 97% [12].
Компьютерная томография эхинококковой кисты
Точность дифференциальной и топической диагностики, панорамность изображения, возможность судить о размерах кист, их взаимоотношении с сосудистыми структурами, стадии развития паразита являются несомненными преимуществами этого метода, позволяющими грамотно спланировать хирургическую тактику. КТ позволяет выявлять кисты диаметром менее 1 см и дифференцировать погибшие и малые эхинококковые кисты от опухолей. По данным литературы, информативность КТ в диагностике эхинококкоза составляет более 95%. Сравнивая ультразвуковые методы диагностики с лучевыми, можно сделать вывод, что УЗИ превосходит лучевые методы в оценке стенок кисты, выявлении гидатидного песка, дочерних кист и отношения кисты к диафрагме. Преимуществом же лучевых методов является обнаружение газа в кисте, кальциноза стенок и определение анатомического расположения кисты [2,4,7,9,10].
КТ-критерии эхинококковой кисты
Денситометрические показатели эхинококковых кист составляют 1025 ед.Н. Это позволяет отличить эхинококковые кисты от непаразитарных и поликистоза печени даже при отсутствии других дифференциально-диагностических признаков. Плотность содержимого эхинококковой кисты значительно повышается (25 ед.Н и более) после гибели паразита. В 70% наблюдений при эхинококкозе выявляется капсула кисты, толщина которой составляет 2–3 мм. В трети случаев удается выявить частичный или тотальный кальциноз капсулы, что является специфическим признаком паразитарного характера поражения. В 23% наблюдений при эхинококкозе отмечается наличие дочерних кист и множественное поражение органов брюшной полости (селезенки, почек, надпочечников).
МРТ-критерии эхинококковой кисты
На Т2-взвешенном изображении (ВИ) кисту выявляли как участок с повышенной интенсивностью МР-сигнала, неправильно округлой формы, с четкими ровными контурами. Гидатидная жидкость имела равномерный гиперинтенсивный сигнал с умеренной его гипоинтенсивностью в базальных отделах при наличии большого количества «гидатидного песка» в кисте. Перегородки в просвете кисты, стенки дочерних и внучатых кист имели гипо-интенсивный сигнал. Хитиновая оболочка кисты давала гипоинтенсивный сигнал. При этом различие гипоинтенсивности фиброзной капсулы и хитиновой оболочки паразита создавало на томограммах двухслойное изображение стенки кисты, что было характерно только для паразитарной кисты и позволяло дифференцировать ее от всех других кистозных поражений. На Т2ВИ и Т2ВИ с подавлением сигнала от жира стенка кисты выявлялась как очень низкоинтенсивный ободок, окружающий кисту. Толщина стенки кисты колебалась между 1 и 5 мм (средняя толщина 2,2 ± 0,7 мм). Линейные участки сниженной интенсивности сигнала в просвете были характерны для погибшей кисты и представляли собой отслоившуюся хитиновую оболочку. На Т1ВИ в аксиальной плоскости киста визуализировалась как участок со сниженной интенсивностью МР-сигнала, неправильно округлой формы, с четкими ровными контурами. При этом стенку кисты обычно было трудно оценить из-за схожего низкоинтенсивного сигнала, такого же, как и от жидкости в полости кисты. Подавление сигнала от жировой ткани позволяло дифференцировать жировые и геморрагические включения в кистах, что было особенно важным в диагностике осложненных кист печени. Кальцинаты в стенках кисты выявляли как области с отсутствием МР-сигнала, т.е. как темные участки в стенках с низкой или очень низкой интенсивностью сигнала [2,4,7,9,10].
Взаиморасположение крупных сосудов, желчных протоков и эхинококковых кист печени имеет важное значение для определения метода и объема хирургического вмешательства, особенно при рецидивном эхинококкозе, когда выражен спаечный процесс и нарушены нормальные анатомо-топографические взаимоотношения органов.
Правильная интерпретация изображений с помощью МРТ была возможна во всех случаях, когда кисты имели диаметр более 30 мм. Эти кисты всегда имели типичные признаки, соответствующие эхинококковому поражению. Типичные признаки: фиброзная и хитиновая оболочки кисты с гипоинтенсивным промежутком между ними, кальцинаты в стенке фиброзной капсулы, наличие дочерних кист в просвете материнской, плавающая хитиновая оболочка в просвете кисты (симптом «лилии») и интенсивность сигнала от жидкости гидатидной кисты.
Однако при кистах меньше 30 мм в диаметре не всегда выявляли типичные признаки, характерные для эхинококковых кист, и поэтому дифференциальная диагностика с другими кистозными поражениями печени была чрезвычайно затруднена. Существенную помощь у этих больных оказывали результаты иммунологических тестов, что соответствует литературным данным.
Таким образом, МРТ является методом неинвазивной диагностики, позволяющим эффективно обследовать больных эхинококкозом печени, проводить дифференциальную диагностику заболевания. Она дает возможность выявить морфологические характеристики развития паразита, оказывающие определяющее значение в выборе метода оперативного лечения. Ее можно рекомендовать как второй (после УЗИ или КТ), уточняющий метод, который может применяться в диагностически сложных случаях, а также для уточнения локализации.
Практически все авторы приходят к единому мнению, что в диагностике эхинококкоза печени необходим комплексный диагностический подход, а именно сочетание УЗИ с серологическими реакциями (РЛА, РНГА, ИФР и др.), что повышает выявляемость эхинококкоза до 92–96%, а выполнение на завершающем этапе КТ позволяет довести этот показатель до 98–100%. Именно такой сочетанный подход позволяет исключить необходимость применения инвазивных методов исследования (ангиографии, лапароскопии и т.д.).
Осложнения эхинококковой кисты
Такие факторы, как недостаточно высокая осведомленность населения (особенно сельского) о путях передачи этой болезни, пренебрежение мерами предупреждения заболевания, неполная охваченность этого контингента людей профилактическими медицинскими осмотрами, обусловливают учащение случаев тяжелых, осложненных форм поражения печени эхинококкозом.
Осложнения: 1) инфицирование (нагноение) содержимого эхинококковой кисты, диагностируется у 20,6–40,6%; 2) прорыв в желчные протоки (цистобилиарный свищ), встречается от 4 до 63%; 3) механическая желтуха, встречается в 11,4% случаев; 4) прорыв в грудную полость, дигностируется у 3,8% пациентов; 5) перфорация в брюшную полость встречается у 2,9–14% пациентов; 6) у 2,9% пациентов осложнением эхинококкоза явилось развитие портальной гипертензии; 7) обызвествление эхинококковой кисты, встречается в 1,9% случаев [2,4,7,9–11].
Лечение эхинококкоза
Хирургическое лечение больных с эхинококкозом печени выполняется с учетом характера поражения, стадии развития паразита, особенностей расположения образования в органе, наличия осложнений и включает в себя: закрытую одномоментную эхинококкотомию при неосложненном или нагноившемся эхинококкозе; открытую одномоментную эхинококкотомию; вылущивание паразита вместе с фиброзной капсулой или перицистэктомию, или эхинококкэктомию; резекцию печени. Сюда же входят лапароскопические методы лечения и манипуляции под контролем ультразвука [2,3,5,6].
Согласно классификации, предложенной авторами [4], лечение зависит от типа эхинококковой кисты.
I и IIА типы эхинококковых кист соответствовали неосложненному течению заболевания, большинство кист были бессимптомными. Здесь предпочтение отдается закрытым способам лечения с ликвидацией остаточной полости путем капитонажа и оментопластики. Возможно проведение перицистэктомии и резекции печени с кистами.
При IIБ типе кист проводили наружное дренирование, которое привело к нагноению остаточной полости в послеоперационном периоде, по-видимому, при наличии выраженной зоны некроза вокруг фиброзной капсулы риск развития гнойных осложнений увеличивается.
При IIIA, IIIВ и IV типах кист возможно выполнение наружного дренирования остаточной полости, применяются закрытые способы. Возможно также выполнение резекции печени, и комбинированные способы лечения использовали при множественных кистах.
При IIIБ типе (кистах с экзогенным ростом) требуются более радикальные вмешательства, в ходе которых максимально иссекают фиброзную капсулу. Недостаточно радикальные операции (капитонаж) при кистах с экзогенным ростом часто приводят к рецидиву заболевания.
Лечение при кистах V типа сложное, поскольку остаточная полость во время наружного дренирования длительное время не закрывается, осложняется нагноением и наружными желчными свищами. Полностью удалить фиброзную капсулу не всегда представляется возможным. В таких ситуациях целесообразно максимальное ее иссечение и применение закрытых способов лечения.
VI тип кист встречается относительно редко. При отсутствии клинических проявлений такие кисты не подлежат оперативному лечению. Если кисты располагаются вблизи магистральных сосудов и желчных протоков и со временем могут вызвать их сдавление в результате фиброза, выполняют перицистэктомию или резекцию печени.
При нагноении кист (VII тип) лечение заключается во вскрытии и наружном дренировании полости гнойника силиконовыми дренажами проточно-промывным способом.
Лечение эхинококкоза пункцией под ультразвуковым контролем
Малоинвазивные технологии в лечении гидатидозного эхинококкоза противопоказаны при: кальцинозе стенок эхинококковой кисты; эхинококковой кисте с множественными дочерними кистами; погибшей материнской кисте; кистах, прорвавшихся в желчные пути, брюшную или плевральную полость.
Послеоперационнная характеристика остаточной полости после эхинококкэктомии
Эффективность выбранной лечебной тактики при лечении больных после эхинококкэктомии печени, при которой частично или полностью сохраняется фиброзная капсула, невозможна без динамического ультразвукового контроля.
Авторы предлагают выделять 4 типа послеоперационной эхотомической картины, определяющих тактику лечения, в том числе показания к пункционному лечению под контролем ультразвука.
I тип – остаточная полость. Ультразвуковая картина типична для кисты: контуры четкие, чаще неровные, содержимое гипоэхогенное и в зависимости от наличия гноя и адекватного дренирования может быть различной эхоплотности. Как правило, остаточные полости формируются после открытой эхинококкэктомии при внутрипеченочной локализации кисты, а также при раннем удалении дренажей (при открытой или полузакрытой эхинококкэктомии) и в некоторых случаях при закрытой эхинококкэктомии.
II тип – очаговая неоднородность структуры. Ультразвуковая картина характеризуется ограниченным участком в паренхиме печени нормальной эхогенности с гипо- и гиперэхогенными небольшими очагами чаще линейной формы. Такая картина при УЗИ встречается после эхинококкэктомии с ликвидацией остаточной полости инвагинацией в различных модификациях, реже после ушивания полости изнутри.
III тип (смешанный) – остаточная полость (полости) на фоне очаговой неоднородности эхоструктуры. Гипоэхогенный очаг может иметь различные размеры, а при динамическом обследовании в зависимости от объема скопившейся жидкости размеры могут меняться. Ультразвуковая картина этого типа свидетельствует о неполной ликвидации остаточной полости во время операции, а также о неадекватном дренировании (в особенности при увеличении размеров гипоэхогенных участков) либо возможном формировании гнойника после закрытой эхинококкэктомии.
IV – очаговый фиброз. Гиперэхогенное, четко отграниченное образование чаще округло-овальной формы – результат завершения воспалительно-дистрофических процессов в области ликвидации остаточной полости (фиброзирование лоскута сальника, инвагинация фиброзной капсулы с перикистозной тканью) [11].
Дифференциальная диагностика эхинококкоза
Необходимо дифференцировать с простой кистой печени (рис. 10, таблица), поликистозом (рис. 11) и абсцессом печени (рис. 12, 13).
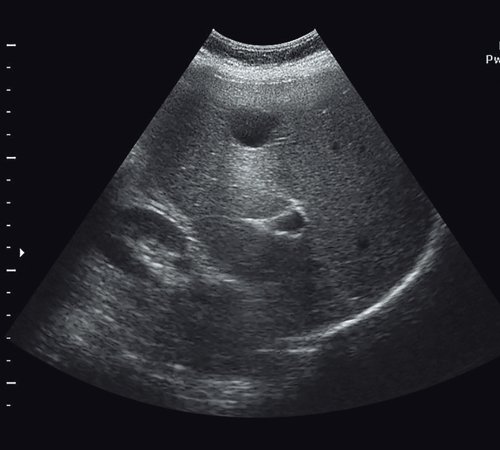
Рис. 10. Ультразвуковая картина простой кисты печени. В правой доле печени визуализируется жидкостное образование больших размеров с тонкой стенкой, дает эффект усиления, содержимое однородное, без перегородок внутри.
| Признак | Киста | |
|---|---|---|
| непаразитарная | эхинококковая | |
| Количество | Чаще множественные | Чаще одиночные |
| Форма | Чаще неправильная | Чаще округлая или полициклическая |
| Стенка | Тонкая, с четкой границей | Повышенной эхоплотности |
| Эффект дорсального усиления и боковой тени | Отмечается у большинства больных | Отмечается на ранних стадиях развития кист |
| Содержимое | Однородное в большинстве случаев | Неоднородное за счет «эхинококкового песка» и оболочек |
| Кальциноз стенки | Нет | Иногда отмечается |
| Двухконтурность | Нет | Иногда отмечается |
| Дочерние кисты | Нет | Иногда отмечается |
| Многокамерность | Обусловлена тонкими перегородками | При дочерних кистах или толстых перегородках фиброзной капсулы |
| Структура паренхимы печени | Не изменена | Уплотнена, иногда с полоской некроза |
УЗИ поликистоза печени (рис. 11). Ультразвуковая картина поликистоза печени характеризуется множественными ан- и гипоэхогенными образованиями различного диаметра, занимающими практически весь объем доли или, чаще, всей печени. Стенки кист утолщены и соприкасаются друг с другом. Нормальная ткань практически не видна. Большое значение имеют наследственный фактор, а также наличие кист в других органах, например в почках.
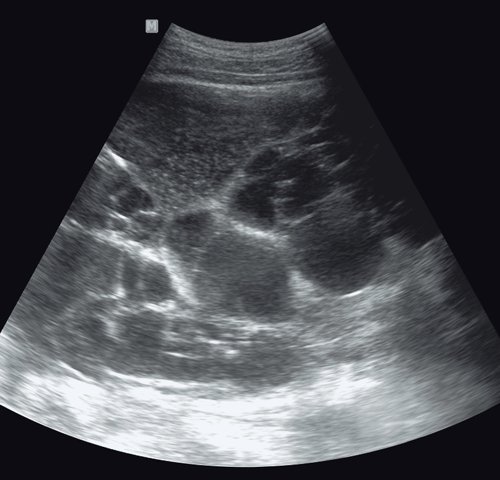
а) В обеих долях печени визуализируются множественные жидкостные образования различного диаметра, с тонкой стенкой и множественными тонкими перегородками. Нормальная ткань печени практически не определяется.
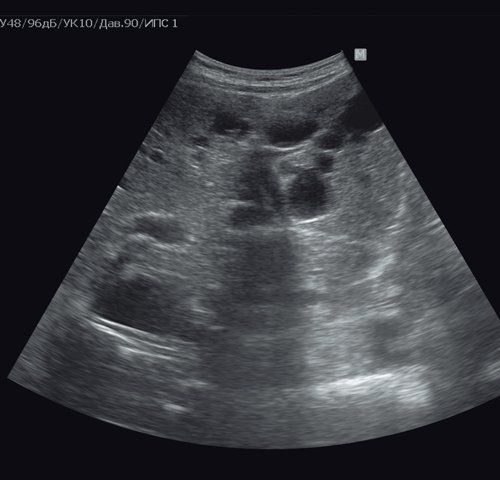
б) В обеих долях печени визуализируются мелкие множественные жидкостные образования различного диаметра.
Дифференциальная диагностика эхинококкоза с абсцессом печени (рис. 12, 13). Дифференциальная диагностика абсцесса печени и нагноившейся эхинококковой кисты печени очень сложна. Важными отличительными признаками эхинококкоза являются: наличие четких границ в месте перехода полостного образования в ткань печени с сохраненной структурой, плотной фиброзной оболочки, а в некоторых случаях неоднородная структура содержимого полости (дочерние пузыри).
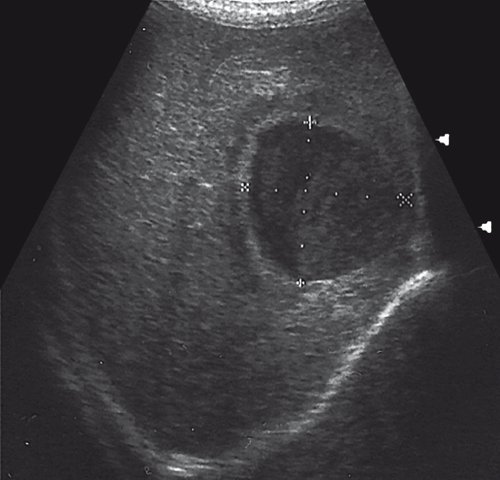
а) В печени определяется жидкостное образование с плотной капсулой, неоднородным содержимым в виде гиперэхогенной взвеси.
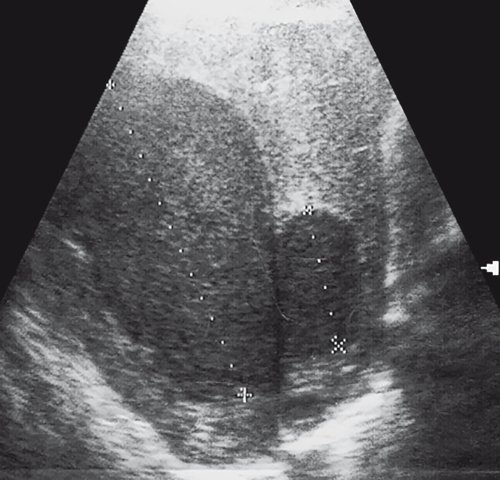
б) В заднедиафрагмальных отделах печени визуализируются жидкостные образования с плотной капсулой и гиперэхогенной взвесью.
УЗИ абсцесса. Наличие в органе анэхогенного образования с четкой толстой гиперэхогенной капсулой, дающей симптом дистального усиления и латерального ослабления, иногда с гнойно-некротическими сгустками в виде эхопозитивных включений, которые сочетались с характерными клиническими проявлениями. При цветовом допплеровском картировании (ЦДК) образование аваскулярное.
КТ абсцесса печени (рис. 13). Плотность очага ниже плотности здоровой ткани; неоднородная структура с возрастанием плотности от центра к периферии; нечеткие, неровные и размытые контуры очага, резко гиподенсный характер образования (падение плотности в центре очага до 0–2 ед.H), усиление плотности стенок образования при внутривенном контрастировании (периферический тип накопления контраста). Признак двойной мишени является характерным проявлением контрастного усиления в виде центральной зоны жидкостной плотности, кнаружи от которой определяется зона кольцевидного контрастного усиления, окруженная внешне концентрической кольцевидной зоной сниженной перфузии. Гиперденсная кольцевидная зона представляет собой псевдокапсулу абсцесса и иногда может накапливать контраст к отсроченным сканам. Периферическая гиподенсная зона представляет собой отек паренхимы печени, которая накапливает контраст только к отсроченной фазе.
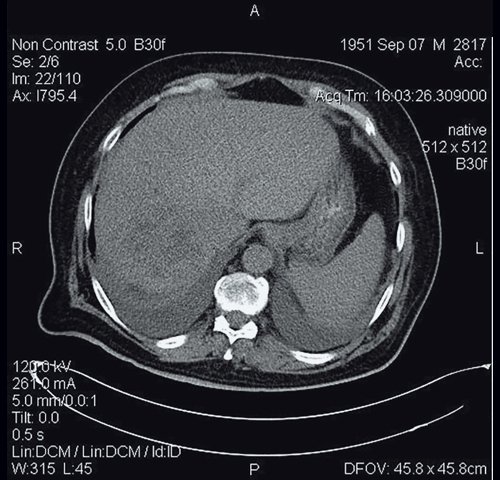
а) Нативная фаза. В VII/VIII сегментах печени, тесно прилегая к диафрагме, определяется образование в диаметре до 8 см, неправильной округлой формы, гиподенсной плотности (ближе к жидкостной), неоднородное по эхоструктуре (многокамерное, с наличием септ, с единичными пузырьками газа, без кальцинатов).
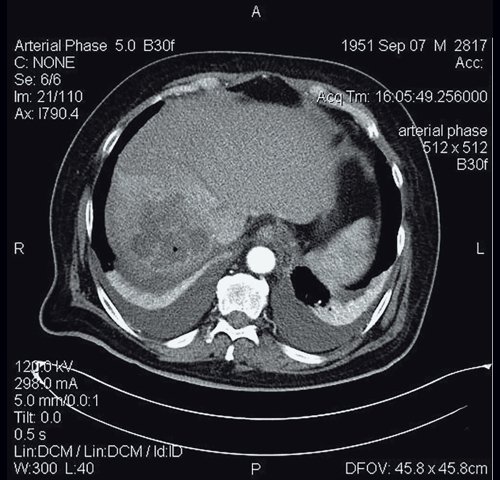
б) Артериальная фаза.
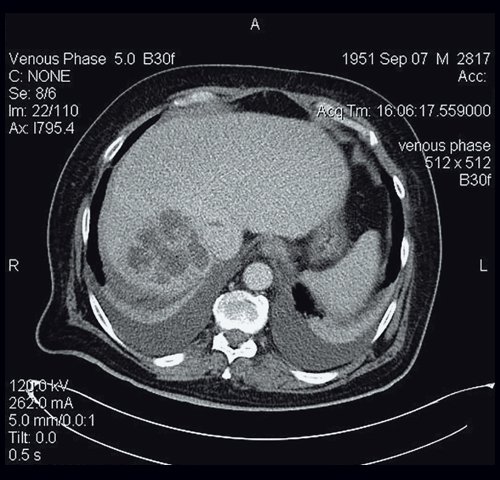
в) Венозная фаза. При контрастировании определяется периферический тип накопления (кольцевидное контрастное усиление по периферии) по типу капсулы.
Клинический пример
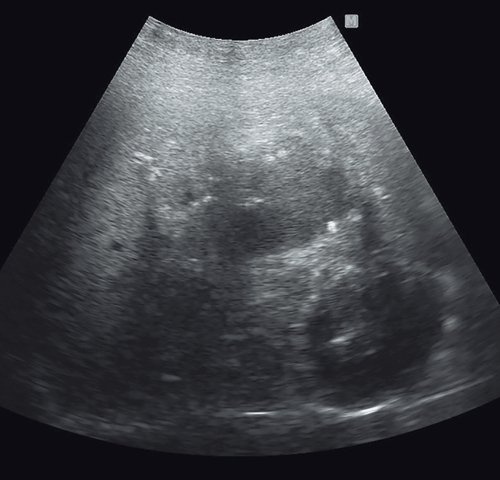
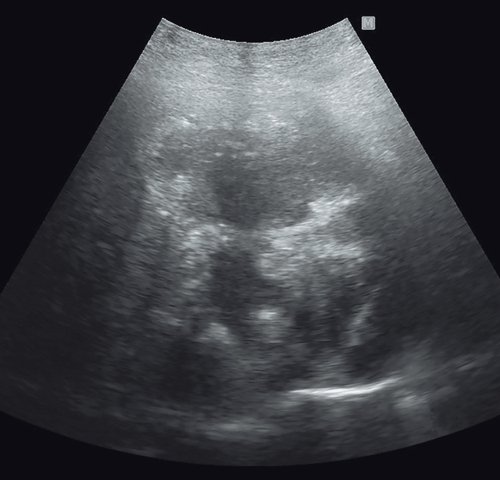
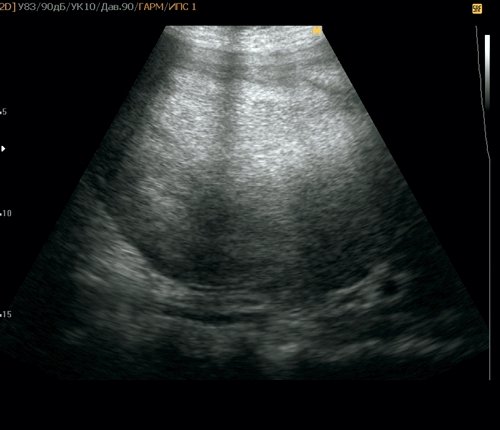
Пациентка П. Считает себя больной с 19.05.2018, когда на фоне полного благополучия начали беспокоить боль в области правого подреберья, повышение температуры тела до 39 °С с ознобами, отсутствие аппетита, общая слабость. Пациентка обратилась в больницу. При выполнении УЗИ и КТ в печени в правой доле обнаружено гиподенсное образование с нечеткими контурами размерами 13 х 15 х 19 см.
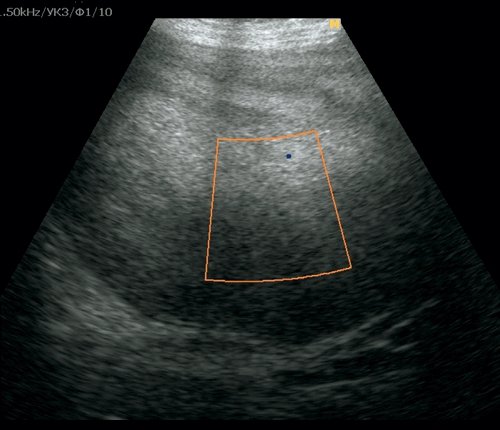
Анализ крови: антитела к Echinococcus granulosus (IgG+) –положительный 1 : 12 800. УЗИ: практически внепеченочно, примыкая к нижней поверхности печени, визуализируется жидкостное образование размерами 150 х 190 мм с плотной кальцинированной капсулой, неоднородным содержимым по типу густой взвеси. При ЦДК образование аваскулярное. Заключение: абсцесс печени? Нагноившаяся эхинококковая киста печени? (рис. 14).
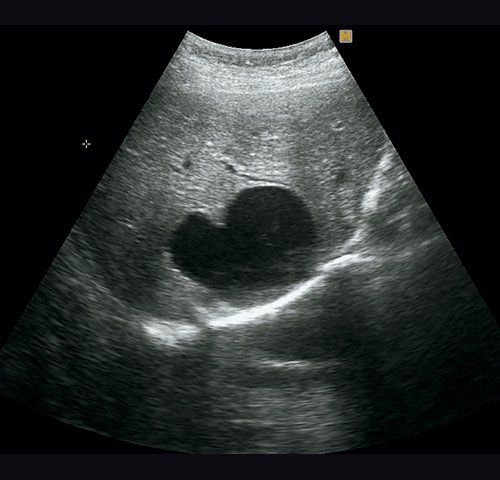
Компьютерная томография
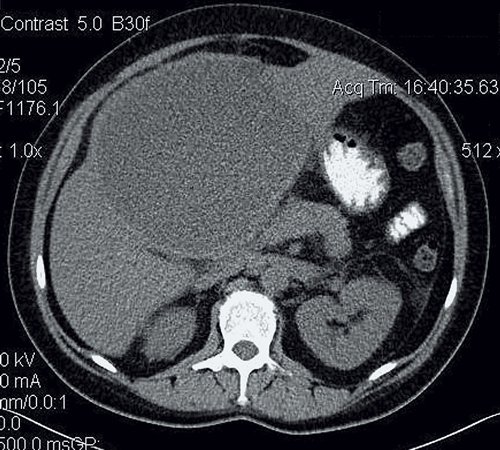
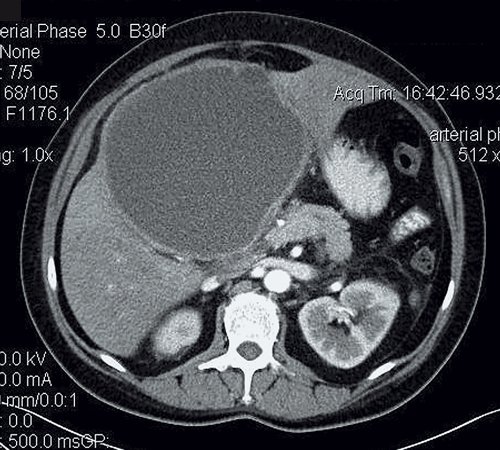
Печень не увеличена, форма и положение не изменены. Контуры ее ровные, четкие. Структура паренхимы однородная, плотность не изменена. Внутри- и внепеченочные протоки не расширены. Неправильной формы образование больших размеров, выходящее на контур печени, гиподенсное, с наличием мелких кальцинатов в капсуле. Данное образование деформирует желчный пузырь и холедох. Заключение: КТ-картина в пользу паразитарного поражения печени (нагноившаяся эхинококковая киста) (рис. 15).
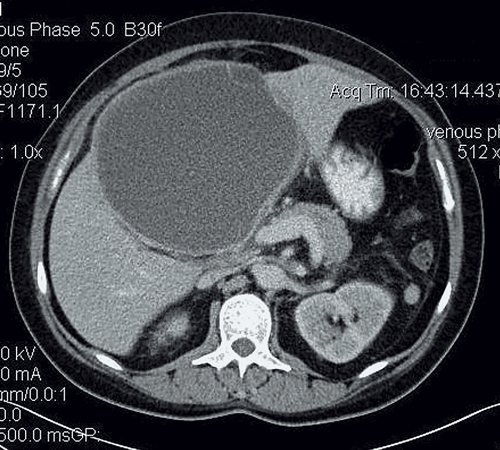
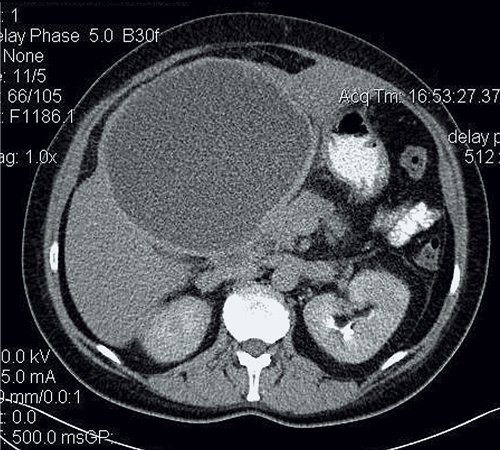
Пациентке проведено дренирование эхинококковой кисты под контролем ультразвука, получено 2000 мл зеленого гноя. Полость промыта водным раствором хлоргексидина. В последующие дни по дренажам до 60 мл инфицированного отделяемого, полость промывается водным раствором хлоргексидина и гипертоническим раствором хлорида натрия в течение 2 нед.
При контрольном УЗИ полость в печени полностью спавшаяся. УЗИ через год – патологических изменений не выявлено.
Заключение
Таким образом, профилактические осмотры с проведением УЗИ имеют важное значение для диагностики бессимптомных эхинококковых кист на ранних стадиях.
УЗИ является скрининговым методом диагностики, а также позволяет проводить лечебные манипуляции под контролем ультразвука.
Имеются сложности в дифференциальной диагностике абсцесса печени и нагноившейся эхинококковой кисты печени, и здесь важное значение имеет сочетанное применение УЗИ и КТ наряду с лабораторными методами диагностики эхинококкоза печени.
Литература
- Абдол-Рахман Хаиль Сайд, Митьков В.В. Ультразвуковая диагностика эхинококкоза печени // Ультразвуковая диагностика. 1999; 4: 5–10.
- Ветшев П.С., Мусаев Г.Х., Фатьянова А.С. Эхинококкоз: основы диагностики и роль мини-инвазивных технологий (обзор литературы) // Анналы хирургической гепатологии. 2015; 20 (3): 47–53.
- Вишневский В.А. и др. Радикальное лечение эхинококкоза печени. Современное состояние проблемы // Бюллетень сибирской медицины. 2007; 3: 22–26.
- Иванов С.А., Котив Б.Н. Ультразвуковое исследование в хирургии эхинококкоза печени // Вестник хирургии им. Грекова. 2001; 3: 73–77.
- Курбанов У.А., Давлатов А.А., Джанобилова С.М., Джононов Д.Д. Оптимизация хирургического лечения эхинококкоза печени // Вестник Авиценны. 2014; 2 (59): 13–17.
- Калиева Д.К. Современные методы хирургического лечения эхинококкоза печени: Учебное пособие. Караганда, 2018.
- Махмадов Ф.И. Лучевая диагностика осложненного эхинококкоза печени // Медицинская визуализация. 2011; 1: 14–22.
- Устинов Г.Г., Солощенко М.Ф., Прохорова Е.Г. Ультразвуковая диагностика объемных образований печени. // Сборник тезисов Международной конференции по ультразвуковой диагностике, приуроченный к 10-летию кафедры ультразвуковой диагностики Российской медицинской академии последипломного образования МЗ РФ. 17–19 апреля. 2002. Москва // Ультразвуковая и функциональная диагностика. 2002: 2: 215.
- Харнас С.С. Ультразвуковая семиотика и классификация эхинококкоза печени // Медицинская визуализация. 2006; 4: 46–51.
- Харченко В.П. Лучевая диагностика эхинококкоза различных локализаций. Радиология–2006: Материалы научно-практической конференции. М., 2006. 255 с.
- Шарипов Р.Х. Чрескожная чреспеченочная эхинококкэктомия: опасности, осложнения и пути их профилактики: Дис. ... канд. мед. наук. М., 2020.
- Шевченко Ю.Л., Назыров Ф.Г. Хирургия эхинококкоза: монография. М.: Династия, 2016. 288 с.
- WHO. Informal Working Group. International classification of ultrasound images in cystic echinococcosis for application in clinical and field epidemiological settings // Acta Trop. 2003; 85 (2): 253–261.
- Gharbi H.A., Hassin W., Brauner M.W. Ultrasound examination of the liver // Radiology. 1981; 139: 459–463.

УЗ сканер Samsung HS40
Лидер продаж в высоком классе. Монитор 21,5" высокой четкости, расширенный кардио пакет (Strain+, Stress Echo), экспертные возможности для 3D УЗИ в акушерско-гинекологической практике (STIC, Crystal Vue, 5D Follicle), датчики высокой плотности.
Публикации по теме
- Абдоминальный спленоз и добавочная селезенка: клиническое наблюдение - Васильченко С.А.
- УЗИ в режиме серой шкалы: диагностика и оценка эффективности лечения верхнечелюстного синусита - Васильченко С.А.
- О необходимости оценки показателей механического (MI) и температурного (TI) индексов при проведении ультразвуковых исследований - Цоколов А.В.
- Эхинококкоз печени: возможности инструментальных методов диагностики, сложности в дифференциальной диагностике, клинический случай - Курзанцева О.М.
- Наблюдение за пациентом с переломом ребра в течение длительного времени - Аминев В.С.


