Динамика изменений стенки прямой кишки у детей с хроническими запорами по данным эхо и доплерографии
Москва, Россия.
Рубрика: Эхография в педиатрии

УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Введение
Хронические запоры остаются одной из актуальных проблем в педиатрии, причем не имеющих возрастных ограничений. Основными методами исследования таких пациентов принято считать рентгеноконтрастный и эхографический. Оба метода высокоинформативны и дополняют друг друга. Ценность последнего заключается в возможности изучения размеров и структуры стенки дистального отдела толстой кишки, в частности прямой кишки, которая наиболее подвержена изменениям при хронических запорах, в результате чего ее состояние является определяющим в тактике лечения и его прогноза.
В связи с этим цель работы состоит в оценке состояния прямой кишки у детей с различной продолжительностью хронических запоров.
Материалы и методы
Ультразвуковое исследование дистальных отделов толстой кишки проведено 300 детям в возрасте от 5 дней до 16 лет. Методика исследования была неоднократно описана в предыдущих работах [1-3]. Дополнительно к ней была проведена доплерография сосудов стенки кишки в цветном и импульсном режимах.
Оценка функционального состояния прямой кишки выполнялась по следующим параметрам: реакция на введение жидкости, ширина просвета кишки, толщина и структура ее стенки. При доплеровском исследовании в цветном режиме определялось наличие или отсутствие сосудов в мышечном и подслизистом слоях, направление кровотока по ним. Обследование в импульсном режиме позволяло дифференцировать вены и артерии и определять стандартные характеристики кровотока: направление, скорость, индекс резистентности.
Необходимо подчеркнуть, что технически визуализация сосудов была весьма затруднительной из-за мелкого калибра сосуда и перистальтических сокращений в кишке.
Все дети были подразделены на группы; при этом основным критерием деления служило состояние прямой кишки.
В I группу вошли дети с нормальной толщиной и структурой стенки, но без расширения или с незначительным расширением прямой кишки. Во II - дети с утолщенным, но однородным мышечным слоем, расширенной прямой кишкой, но функционирующим ректосигмоидным сфинктером. В III группе были дети с утолщенным мышечным слоем стенки кишки, от которого регистрировались гиперэхогенные эхосигналы линейной конфигурации. У всех больных III группы прямая кишка была резко расширена. В IV группу вошли больные с расширенной прямой и сигмовидной кишкой и с истонченной стенкой прямой кишки. V группу составили 11 больных с локальным утолщением слизистой оболочки в дистальном отделе прямой кишки. У больных всех групп по данным эхографии сфинктерный аппарат был сформирован нормально.
Результаты исследований
Возраст детей 1 группы от 5 дней до 6 лет. У 70% детей (чаще до 5-6 лет) прямая и особенно сигмовидная ободочная кишки при введении жидкости расширялись крайне незначительно или не расширялись совсем, т.е. имел место гипертонус. Характерно, что у большинства из этих пациентов спазм в сигмовидной ободочной кишке локализовался в ее средней и нижней трети. Выше этого спазма имело место некоторое расширение кишки, но отсутствие гипертрофированного мышечного слоя, характерного для супрастенотического расширения, исключало болезнь Гиршпрунга. У остальных 30% детей, как правило, в возрасте от 6 до 10 лет, просвет прямой и сигмовидной кишок как до введения жидкости, так и после введения был расширен, достигая 50 и 45 мм соответственно (норма 2,1 + 0,4 и 1,5 + 0,1 мм). Такое состояние кишки позволяло говорить о ее гипотонусе, но без изменения структуры стенки.
Ни у одного ребенка из этой группы сосуды при доплеровском исследовании не визуализировались.
Возраст детей II группы (утолщенный мышечный слой прямой кишки) от 6 до 12 лет. Количество детей с гипо- и гипертонусом было практически равным: 48 и 52% соответственно. Мышечный слой кишки у этих пациентов представлялся гетерогенной, гипоэхогенной структурой, имеющей асимметричную толщину, которая достигала 9 мм (норма 1,8 + 0,3 мм). У 31% общего количества детей в мышечном слое при цветном доплеровском картировании выявлялись сосуды в виде коротких линейных сигналов, расположенных главным образом в области ректосигмоидного сфинктера. По окраске кровоток в этих сосудах был разнонаправлен. Оценка в импульсном режиме продемонстрировала, что все видимые сосуды были венами (рис. 1), доплеровская кривая имела четкий линейный характер, а средняя скорость кровотока составила 0,03-0,08 м/с. Наличие видимых вен в стенке кишки не зависело от возраста пациента, но было связано с длительностью задержки стула.
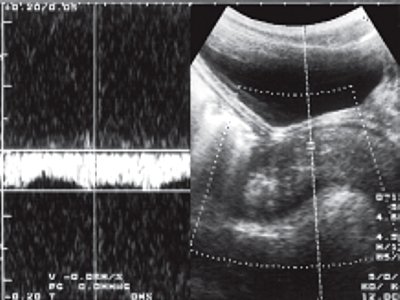
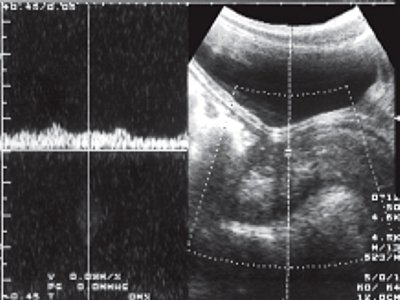
Рис. 1. Доплерограммы разнонаправленного венозного кровотока у детей II группы.
В III группу (неоднородный мышечный слой) вошли дети от 7 до 16 лет. У значительного большинства детей (93%) имел место гипотонус прямой кишки, когда ширина ее просвета достигала 80 мм. Толщина мышечного слоя кишки была идентичной таковой во II группе. Явным же отличием была визуализация сильных эхосигналов линейной конфигурации, которые в ряде случаев были объединены в кольцо. Кроме того, у большинства детей (64%) на всем протяжении в прямой кишке и в ректосигмоидном отделе отмечалось утолщение слизистой. У 41% детей при цветном доплеровском картировании определялись сосуды в разнонаправленном кровотоке, локализованные как в области ректосигмоидного сфинктера, так и видимые на довольно длительном протяжении в остальных отделах кишки (рис. 2 а). Исследование в импульсном режиме показало, что последние представляли собой артерии. Оценка кровотока по ним у больных с длительностью заболевания не менее 4 лет продемонстрировала высокий индекс резистентности ИР=1,0 (рис. 2 б), тогда как у детей, страдающих запорами более 5 лет, индекс резистентности составил 0,76 + 0,03 (рис. 2 в). Именно у этих детей венозный кровоток имел шунтирующий характер (рис. 2 г). Это выражалось в регистрации резко усиленной скорости кровотока на участке соединения вен с разнонаправленным кровотоком. Такое псевдоускорение обычно связано с турбулентным движением крови.
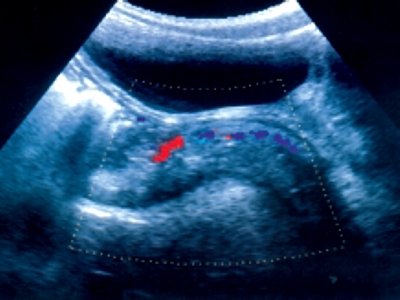
а) Разнонаправленный артериальный кровоток в режиме цветного доплеровского картирования.
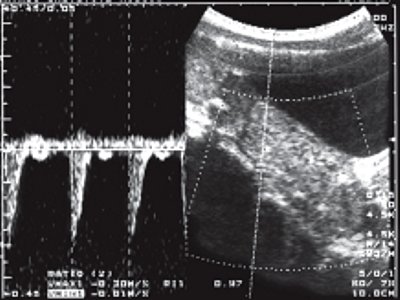
б) В импульсном режиме при ИР = 1,0.
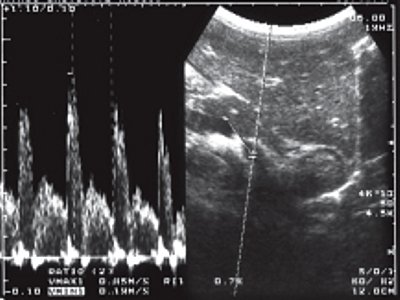
в) ИР = 0,76.
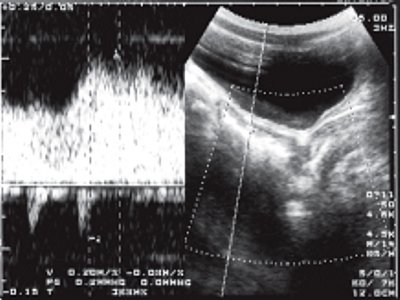
г) Венозный шунтирующий кровоток.
В IV группу вошли 15 детей от 10 до 16 лет с истонченной стенкой (менее 3,0 мм), слои которой не имели четкого разграничения. Просвет прямой и сигмовидной ободочной кишок был резко расширен. Сосуды в стенке кишки не определялись.
Обсуждение
Анализ полученных данных показывает, что нарушение опорожнения кишечника функционального характера может развиваться уже у новорожденных и грудных детей. Риск возникновения таких нарушений увеличивается, если у ребенка была родовая асфиксия. В первые месяцы жизни у них отмечается задержка стула, и консистенция кала бывает плотной, иногда типа "овечьего". Это связано с выраженным спазмом в толстой кишке, что находит свое подтверждение при рентгенологическом и УЗ исследованиях, когда можно обнаружить гипертонус в дистальном отделе толстой кишки, особенно в прямой и сигмовидной ободочной кишках. Как правило, спастическое состояние в кишечнике прослеживает у детей до 4-5 лет, значительно реже в более старшем возрасте. При УЗ исследовании в этот период заболевания выраженных изменений в стенке прямой и сигмовидной ободочной кишок не отмечается, сосуды не визуализируются.
Характерным является только расширение прямой кишки, которое наиболее отчетливо прослеживается у детей от 3 до 5 лет.
По мере прогрессирования заболевания, когда опорожнение кишечника происходит не регулярно и не полностью, параллельно с расширением дистальных отделов толстой кишки развивается викарная (рабочая) гипертрофия мышечного слоя, когда его толщина, согласно данным УЗ исследования, достигает 9 мм. Развитие гипертрофии приводит, очевидно, к развитию дополнительных сосудов и увеличению диаметра существующих. Первоначально выявляются вены, имеющие различное направление; при этом основным местом первичной локализации сосудов является зона ректосигмоидного сфинктера. Постепенно происходит уменьшение спазма в кишечнике и на смену ему приходит гипотонус, который первоначально распространяется на прямую кишку, а затем захватывает и проксимальные отделы толстой кишки.
Дальнейшее увеличение длительности болезни приводит к развитию неоднородности в мышечном слое кишки, выражающейся в появлении линейных гиперэхогенных сигналов, которые в ряде случаев представляют собой кольцо, повторяющее форму кишки на поперечном срезе. Ранее проведенное гистологическое исследование препаратов такой кишки показало, что слизистая оболочка была с подчеркнутой и несколько гипертрофированной базальной мембраной, подслизистый слой был умеренно склерозирован, инфильтрирован лимфогистиоцитарными элементами с незначительным количеством нейтрофилов. В мышечной оболочке, имеющей незначительную толщину, наблюдался интенсивно развитый интерстициальный отек и набухание миоцитов. В части набухших мышечных клеток имело место смешивание вакуолей в ядрах и даже лизис последних, что говорит о склеротических процессах в мышечном слое. Учитывая высокую плотность участков склероза, можно предположить, что именно они явились причиной возникновения дополнительных эхосигналов.
Структурные изменения в стенке кишки, согласно данным доплеровского исследования, приводят к дополнительной ее васкуляризации, что выразилось присутствием как венозного, так и артериального кровотоков.
Оценка индекса резистентности (ИР) показала, что у детей с меньшим стажем болезни его показатель был достаточно высок (1,0), что определяется низкой диастолической скоростью кровотока возможно из-за гипертонуса сосудистой стенки. Вместе с тем такой показатель индекса резистентности типичен для сосудов, отдаленных от сердца, например, артерии нижних конечностей.
У детей с длительностью заболевания более 5 лет характеристики кровотока значительно отличались от предыдущих за счет наличия достаточно высокой диастолической скорости и, как следствие, достоверно более низкого индекса резистентности (0,76+0,03). Причиной этому могло быть только снижение тонуса стенки сосуда и исключало второе предположение о причине высокого индекса резистентности у предыдущих пациентов. Разница в диастолической скорости кровотока между этими пациентами позволяла предположить наличие относительного застоя крови в стенке кишки, что косвенно было подтверждено обнаруженным разнонаправленным венозным кровотоком с шунтированием. Именно у этих детей, несмотря на комплексное лечение, не было явного клинического улучшения.
Дальнейшее изменение стенки у пациентов с длительностью заболевания более 10 лет характеризовалось ее структурной перестройкой: уменьшение толщины и отсутствие четкой дифференциации слоев. Ни у одного из этих пациентов не визуализировались сосуды, что могло быть связано с их значительным истончением и замедлением кровотока.
Заключение
Функциональные нарушения моторики толстой кишки, проявляющиеся в виде хронических запоров с нерегулярным и неполным опорожнением кишечника, представляют серьезную потенциальную опасность для нижних отделов толстой кишки и могут явиться причиной глубокой перестройки структуры ее стенки. УЗ оценка динамики изменения стенки кишки позволяет предположить следующие этапы изменений. Первоначально на фоне эпизодических запоров, когда ведущим является спазм в дистальном отделе толстой кишки, изменений в стенке прямой кишки не отмечается. По мере усиления запоров происходит постепенное расширение прямой и сигмовидной ободочной кишок с гипертрофией мышечного слоя и развитием дополнительного венозного кровотока. В дальнейшем развиваются склеротические изменения в мышечном слое, и состояние гипертонуса сменяется гипотонусом. Компенсаторно, по-видимому, происходит усиление артериального кровотока, а затем снижение тонуса стенок артерий и развитие шунтирующего венозного кровотока. Конечной стадией длительных функциональных нарушений моторики толстой кишки (хронических запоров) является атония дистальных отделов с истончением стенки кишки и нарушением кровотока в ней.
Таким образом, регистрация дополнительных венозных и артериальных сосудов в стенке прямой и сигмовидной ободочной кишок при их гипотонусе является плохим прогностическим признаком для ребенка с хроническим запором.
Литература
- Возможности эхографии в оценке состояния дистальных отделов толстой кишки у детей / И.В.Дворяковский, Л.В.Кедик, А.И.Ленюшкин, В.В. Лукин // УЗД в акуш., гинек. и педиатрии1993. N 3. С. 88-92.
- Дворяковский И.В. УЗ диагностика в практике плановой хирургии //УЗ диагностика в детской хирургии. И.В. Дворяковский, О.А. Беляева. М.: Профит, 1997. С. 48-64.
- Кедик Л.В. Клиническая оценка УЗ изменений при нарушении функции толстой кишки у детей: Дис. ...канд. мед. наук. М., 1993. С.160.

УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Публикации по теме
- Вариант ультразвуковой картины почек и печени у ребенка с туберозным склерозом - Калмыкова О.П.
- Эхография в диагностике уретероцеле рудиментарного мочеточника у ребенка - Павленко О.В.
- Динамика изменений стенки прямой кишки у детей с хроническими запорами по данным эхо и доплерографии - Дворяковский И.В.
- Возможности эхографии в диагностике аутоиммунного гепатита у детей - Дворяковская Г.М.
- Лучевая диагностика поражений печени, желчного пузыря и поджелудочной железы при муковисцидозе у детей - Делягин В.М.

