Возможности сонографии при множественной миеломе
Рубрика: Эхография брюшной полости

УЗИ аппарат RS85
Революционные изменения в экспертной диагностике. Безупречное качество изображения, молниеносная скорость работы, новое поколение технологий визуализации и количественного анализа данных УЗ-сканирования.
Введение
Множественная миелома является наиболее часто встречающейся формой парапротеинемических гемобластозов, причем в последние годы отмечается рост числа таких больных. Возникает множественная миелома в результате злокачественной пролиферации плазматических клеток, происходящей главным образом в костном мозге, но иногда и в экстрамедуллярных очагах. Всестороннее изучение множественной миеломы определяется ее распространенностью, временной и стойкой утратой трудоспособности, существенным влиянием на продолжительность жизни населения [1, 2, 3].
Необходимость ультразвукового исследования (УЗИ) при множественной миеломе обусловлена тем, что уже в начале заболевания у 13-15% больных выявляется умеренное увеличение размеров селезенки, что является прогностически неблагоприятным фактором. Между тем при длительном течении болезни спленомегалия регистрируется у 15-30% больных. Наряду с этим у 17 - 46% больных наблюдается гепатомегалия. Кроме того, в патологический процесс вовлекаются почки, желудочно-кишечный тракт, щитовидная железа, легкие и т.д. Причем поражение почек с развитием хронической почечной недостаточности - наиболее частая висцеральная патология при множественной миеломе и одна из основных причин сокращения длительности жизни пациентов [1, 4, 5]. Следует также отметить, что существуют формы множественной миеломы с преимущественным поражением паренхиматозных органов, с наличием экстрамедуллярных очагов в брюшной полости и забрюшинном пространстве. Для диагностики таких форм множественной миеломы необходимо определение истинных размеров этих органов и выявление их опухолевой инфильтрации, обнаружение миеломных масс в брюшной полости.
Цель настоящего исследования - определить возможности сонографии в диагностике множественной миеломы и генерализации патологического процесса; разработать сонографическую картину паренхиматозных органов и сосудов брюшной полости и забрюшинного пространства при этом заболевании.
Материалы и методы
УЗИ проведено у 220 больных множественной миеломой в возрасте 38-84 лет с длительностью заболевания от 4 мес до 14 лет. G-миеломой страдало 130 человек, А-миеломой - 40, миеломой Бенс-Джонса - 46, диклоновая форма диагностирована у 1 больной и несекретирующая миелома - у 3 пациентов. У 90 больных множественной миеломой диагностирована впервые, и обследование их осуществлялось до начала специфической терапии и далее в процессе лечения. Всем больным производили эхографию печени, селезенки, поджелудочной железы, почек, надпочечников, оценивали их размеры и эхоструктуру. Для более полной оценки степени вовлечения селезенки в патологический процесс и повышения информации о выраженности спленомегалии, наряду с измерением длины, ширины и толщины определяли площадь, объем, массу и селезеночный индекс. Площадь и массу селезенки исследовали по методу, разработанному ранее [4], объем рассчитывали по формуле T. Koga et al. [6, 7]. Селезеночный индекс определяли по методу H. Ishibashi et al. [8], суть которого заключается в измерении продольного и поперечного размеров селезенки с последующим нахождением их произведения. При УЗИ почек с целью выявления латентной стадии хронической почечной недостаточности проводили фармакоэхографическую пробу [9]. На 1 этапе производили сканирование почек. На 2 этапе больному внутривенно шприцем вводили 20 мг лазикса. УЗИ проводили каждые 5-10 мин. При ненарушенном пассаже мочи по верхним мочевым путям четкость изображения и размеры чашечек и лоханки после введения лазикса не меняются. При нарушенном пассаже мочи в ответ на полиурию эхографически выявляется дилатация чашечек и лоханки. По этим данным можно судить о снижении резервных возможностей верхних мочевых путей и латентном течении хронической почечной недостаточности. Одновременно исследовали забрюшинное пространство для выявления опухолевидных масс, а также органы малого таза. Контрольную группу составили 200 здоровых лиц в возрасте 18-65 лет.
Результаты и обсуждение
При обследовании физикальными методами (пальпация, тишайшая перкуссия) ни у одного больного не удалось определить увеличения размеров печени и селезенки. В то же время при УЗИ у 20 (22%) больных с впервые диагностированной множественной миеломой выявлялось увеличение правой доли печени (от 15,1 до 19 см при норме 13,2±0,23 см). Толщина левой доли печени у этих пациентов варьировала от 4 до 6 см (норма 4,2±0,15 см). На сонограммах отчетливо были представлены участки печеночной ткани различной отражательной способности (рис. 1). При прогрессировании множественной миеломы, независимо от иммунохимического варианта, гепатомегалия регистрировалась чаще. А при длительности патологического процесса более 1-1,5 года у 32% больных размеры печени превышали таковые здоровых лиц (P<0,05). Менялась эхоструктура органа. Причем следует отметить, что даже у тех больных, у которых на фоне курсов химиотерапии была достигнута ремиссия заболевания, печень зачастую была умеренно увеличена, а эхоструктура ее изменена. Наблюдались скопления из средних и единичных крупных эхосигналов, эхогенность повышалась, стенки внутрипеченочных сосудов и диафрагма уплотнялись. Печень на экране монитора выглядела неоднородной (рис. 2). Из 40 больных, страдающих множественной миеломой > 4 года, увеличение размеров печени обнаруживалось уже в 40% случаев (размеры правой доли >17 см, левой > 6 см). Существенно нарушалась гомогенность органа, понижалась ее звукопроводимость и эластичность. В паренхиме визуализировались участки низкой отражательной способности, уплотнялись стенки внутрипеченочных протоков (рис. 3, 4). Нередко вдоль контура диафрагмы выявлялась зона пониженной эхогенности, стирался печеночный рисунок.
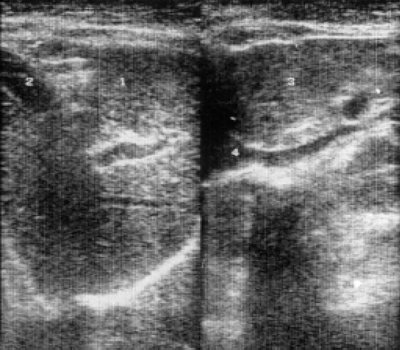
Рис. 1. Эхограмма печени больной с впервые диагностированной множественной миеломой.
1 - правая доля;
2 - желчный пузырь;
3 - левая доля;
4 - нижняя полая вена.
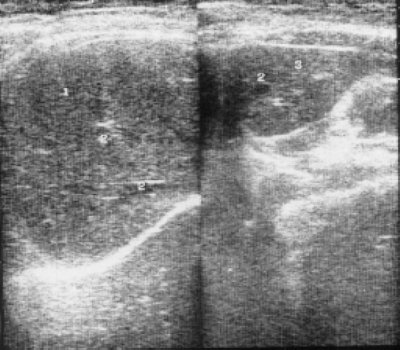
Рис. 2. Эхограмма печени больной множественной миеломой в стадии ремиссии (длительность заболевания 1,5 года).
1 - правая доля;
2 - внутрипеченочные сосуды;
3 - левая доля печени.
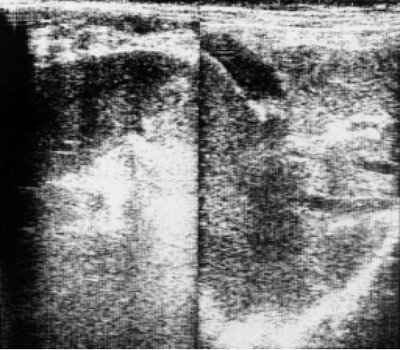
Рис. 3. Эхограмма печени больного, страдающего множественной миеломой 4 года.
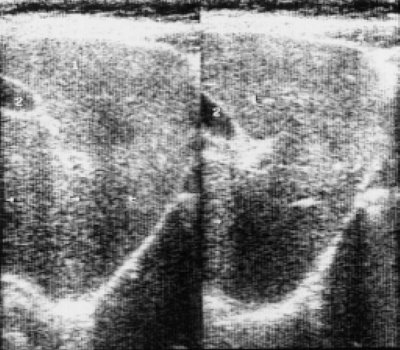
Рис. 4. Эхограмма печени больной, страдающей множественной миеломой 7 лет.
1 - правая доля печени;
2 - желчный пузырь.
Следует отметить, сопряженно этим сонографическим показателям в миелограмме больных наблюдалось увеличение количества опухолевых миеломных клеток (с 12-15% до 70-80%), что косвенно свидетельствовало об опухолевой инфильтрации печеночной паренхимы и явилось одной из основных причин гепатомегалии и изменения эхоструктуры печени. Одновременно произведенный анализ биохимических показателей указывал на повышенную активность аланинаминотрансферазы и у 1/3 больных - уровня билирубина за счет прямой фракции. У больных, достигших ремиссии заболевания, также наблюдалось увеличение активности аланинаминотрансферазы, а у некоторых и уровня билирубина. Наряду с этим регистрировалось снижение концентрации фибриногена и активности факторов протромбинового комплекса (V, VII, II). В связи с этим другой причиной выявленных при УЗИ изменений со стороны печени (у больных в стадии ремиссии это единственная причина) следует считать повреждающее воздействие цитостатических препаратов на печеночную паренхиму и развитие токсического гепатита.
Изредка при множественной миеломе наблюдается развитие полисерозитов, что характеризуется появлением жидкости в плевральной и брюшной полостях. Мы наблюдали 5 таких больных (у 2 пациентов диагностирована миелома Бенс-Джонса, у 1 - G-миелома, у 1 - Амиелома и у 1 - диклоновая миелома). У 4 пациенток, страдавших множественной миеломой в течение 3-4 лет, в брюшной полости была обнаружена свободная жидкость. Для выявления жидкости в брюшной полости УЗИ проводилось в различных срезах и позициях лежа и стоя. В горизонтальном положении больного жидкость видна в первую очередь около печени, которая на экране монитора представлялась достаточно плотной и неоднородной. Желчный пузырь выглядел деформированным, а стенка его - резко утолщенной и уплотненной (рис. 5).
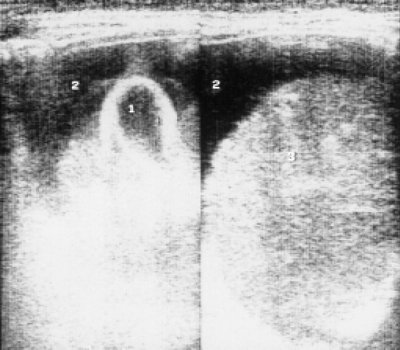
Рис. 5. Эхограмма печени и асцитической жидкости у больной множественной миеломой.
1 - желчный пузырь с резко утолщенной и уплотненной стенкой;
2 - свободная жидкость;
3 - правая доля печени.
У 1 больной с диклоновой формой множественной миеломы при сонографии в плевральной полости слева обнаружено небольшое количество жидкости, а при рентгенологическом исследовании - 2 гомогенных затемнения в области верхушки левого легкого. Под контролем сонографии у больной было удалено 200 мл жидкости. После проведения пациентке трех курсов химиотерапии достигнута полная клинико-гематологическая ремиссия. При динамическом рентгенологическом и УЗИ-исследовании поражения легочной ткани и жидкости в плевральной полости не выявлялось.
Желчный пузырь у 130 (59%) больных уменьшен в размерах и у 22 (10%) - в полости его определялись септальные перегородки. Желчный пузырь зачастую был изменен уже у больных с впервые диагностированной множественной миеломой. Толщина стенки пузыря в среднем по группе составила 5,0±0,34 мм, а при длительности заболевания более 2 лет утолщалась до 6 мм. Следует отметить, что утолщение стенки пузыря обнаруживалось главным образом при парапротеинемических вариантах множественной миеломы (см. рис. 1-5). Лишь у 12% больных толщина стенки не превышала 3 мм. В то же время у преобладающего большинства больных миеломой Бенс-Джонса толщина стенки мало отличалась от контрольных значений (3-4 мм при норме 2-3 мм). Однако у 8 больных, терявших с мочой большое количество белка (> 20 г за сутки) толщина стенки пузыря заметно превышала нормальные значения. Известно, что утолщение стенки желчного пузыря встречается при циррозе печени, асците, сердечной и почечной недостаточности, гипоальбуминемии [10, 11]. Как указывалось выше, асцит был обнаружен у 4 больных множественной миеломой, и у них отмечалось существенное утолщение стенки желчного пузыря (см. рис. 5). Мы обнаружили также корреляционную зависимость между уровнем альбумина и толщиной стенки (r=-0,570). Наряду с этим в динамике течения заболевания у больных регистрировалось расширение просвета селезеночной и воротной вен. Примечательно, что одновременно с дилатацией этих сосудов увеличивалась толщина стенки желчного пузыря (r= +0,800, Р< 0,001). Эта связь дает основание считать повышение давления в портальных сосудах дополнительной причиной утолщения стенки желчного пузыря у больных множественной миеломой, так как при этом затрудняется отток венозной крови из вен стенки пузыря, что и приводит к ее утолщению. У 40(18%) больных множественной миеломой в полости желчного пузыря выявлялись конкременты (в основном мелкие), а еще у 11(5%) - по задней стенке лоцировалась эхогенная взвесь. Диаметр общего желчного протока равен 5,0±0,12 мм.
При УЗИ селезенки у 20(22%) больных с впервые диагностированной множественной миеломой обнаружено умеренное увеличение ее размеров. Так, длина селезенки составила 10±0,51 см, ширина - 7±0,52 см (в контрольной группе 9,2±0,05 см, 5,8±0,03 см соответственно), но толщина была существенно выше и составила 5,2±0,21 см при норме 3,5±0,04 см (P<0,05). Эхоструктура селезенки визуализировалась ослабленной, звукопроводимость повышена, регистрировались единичные средние эхосигналы (рис. 6). Отмечено увеличение площади, объема, селезеночного индекса и массы селезенки. Масса селезенки оказалась равной 240±1,4 г (при норме 175,5±18,3 г), при этом обнаружена ее зависимость от степени выраженности инфильтрации костного мозга опухолевыми клетками (r=+0,466). При длительности множественной миеломы 1,5 года и более спленомегалия регистрировалась чаще. У 63,8% больных площадь селезенки составила 44,7±2,86 см² (в контрольной группе 28±0,9 см²), а у 36% была ниже и составила 24,5±0,95 см². У этих же больных различались величины объема (263±24,3 см³ и 110±7,8 см³ при норме 135±1,3 см³) и массы (397±38,2 г и 163±12,8 г соответственно). При выявлении спленомегалии информативным оказался селезеночный индекс. Если 81,2% здоровых лиц по шкале H. Ischibashi et al., согласно нашим данным [4], относятся к 0 степени (селезеночный индекс = 1 - 25 см²), то у 77,8% больных множественной миеломой селезеночный индекс составил 48,7±2,6 см², т.е. по шкале соответствовал I степени (26 - 50 см²) и лишь у 22,2% - 28,3±0,87 см² (приближался к 0 степени), т. е. мало отличался от показаний здоровых лиц. Cелезеночный индекс высоко коррелировал с толщиной селезенки (r=+0,992, Р< 0,001), площадью (r=+0,873, Р< 0,001), объемом (r=+0,876, Р< 0,001) и массой селезенки (r=+0,900, Р<0,001). Эхоструктура селезенки, независимо от ее величины, усиливалась, а звукопроводимость снижалась, но наряду с этим в паренхиме выявлялись участки различных размеров и формы, отличающиеся от остальной ткани своими эхогенными свойствами (рис. 7, 8). При длительности заболевания более 4-5 лет селезенка в большинстве своем была увеличена, контуры ее визуализировались отчетливо, акустическая плотность повышена, уплотнялись стенки внутриселезеночных сосудов.
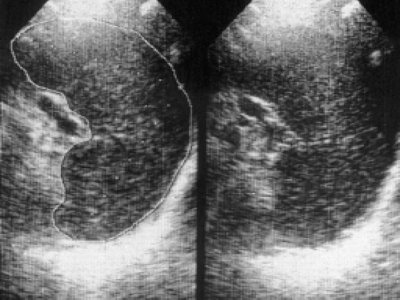
Рис. 6. Эхограмма селезенки больной с впервые диагностированной множественной миеломой (слева контур обведён).
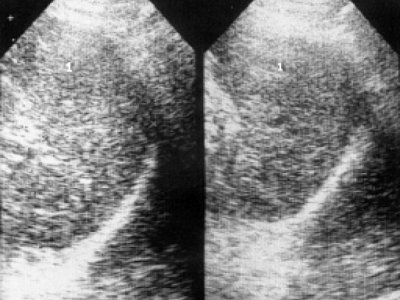
Рис. 7. Эхограмма селезенки больной, страдающей множественной миеломой 3 года (1 - селезенка).
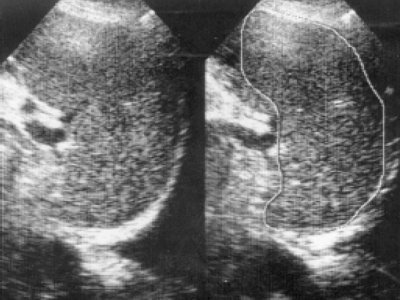
Рис. 8. Эхограмма селезенки больной, страдающей множественной миеломой 1,5 года (справа контур обведён).
Таким образом, вышеизложенные результаты сонографии печени и селезенки у больных множественной миеломой позволяют утверждать, что уже на начальных этапах опухолевого процесса у 22% больных выявляется увеличение размеров печени и селезенки. Причем степень выраженности гепатоспленомегалии и изменяемость эхогенных свойств печени и селезенки зависят от тяжести и длительности заболевания, коррелируют с количеством опухолевых клеток в миелограмме больных, что косвенно указывает на специфическое поражение органов. Дополнительным фактором, усугубляющим патологический процесс в печени и селезенке и ведущим к фиброзированию их паренхимы, является токсическое воздействие цитостатических препаратов с развитием токсического гепатита, что подтверждалось отклонением биохимических показателей.
При сонографии поджелудочной железы у больных с впервые выявленной множественной миеломой изменений не обнаружено. Однако при длительности болезни > года поджелудочная железа независимо от возраста пациентов гомогенно уплотнялась и на сонограммах выглядела высокоэхогенной. Размеры железы не менялись. Такие изменения, понашему мнению, связаны с длительной гормональной терапией больных. Все больные в течение длительного времени лечились по программам химиотерапии, которые включали в себя преднизолон в дозе 30-60 мг/м2 [12]. В течение года каждый пациент получал 4-5 курсов лечения.
С целью выявления сонографических признаков, характерных для "миеломной почки", УЗИ почек проведено у 60 больных множественной миеломой, у 20 из которых заболевание диагностировано впервые. У 24 (40%) больных, главным образом миеломой Бенс-Джонса, обнаружено увеличение размеров почек. Толщина коркового слоя достигала 2-2,4 см. Выявлялась деформация (иногда раздвоение) чашечного комплекса и контура почек (рис. 9, 10). Расширялась чашечнолоханочная система. Лишь у 4 (7%) больных, страдающих множественной миеломой (у 3 больных миелома Бенс-Джонса и у 1 - G-миелома) в течение 5-7 лет, отмечено уменьшение размеров почек. Толщина их коркового слоя колебалась от 6 до 9 мм, наблюдалась деформация чашечного комплекса, расширение чашечек (>1,5 см) и лоханки (>4 см). При длительном течении болезни уплотнялся корковый слой из-за разрастания интерстициальной ткани (рис. 11). Оценивая результаты гематологического и урологического обследований, следует отметить, что у большинства больных множественной миеломой обнаруживалась гиперпротеинемия и протеинурия различной степени выраженности. По результатам пробы Реберга скорость клубочковой фильтрации (СКФ) у 15 (25%) больных была сниженной до 80-40 мл/мин (норма 80-120 мл/мин), а у 20% - 40-25 мл/мин, при этом минутный диурез составлял 0,5-1 мл/мин (норма 1-1,5 мл/мин). Креатининемия выявлена у 15% больных, а у 33% - установлено высокое содержание мочевины. Анализ реабсорбционной способности почек показал ее нарушение у 33% больных. У 40 (66,6%) пациентов (в пробе Зимницкого) заметно снижалась концентрационная функция почек.
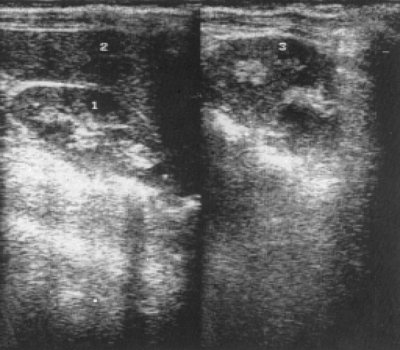
Рис. 9. Эхограмма почек больной с впервые диагностированной множественной миеломой.
1 - правая почка;
2 - печень;
3 - левая почка.
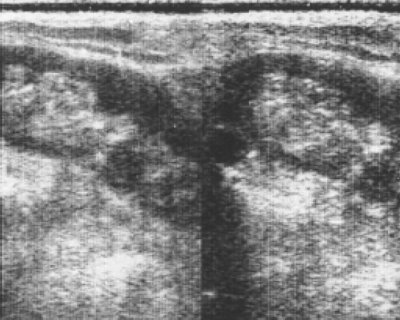
Рис. 10. Эхограмма почек больной с впервые диагностированной множественной миеломой.
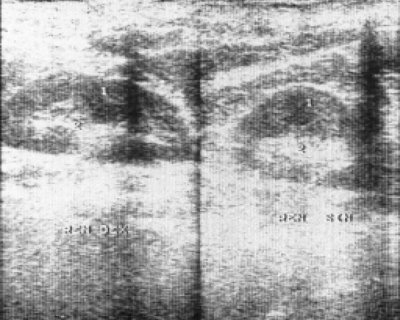
Рис. 11. Эхограмма почек больной, страдающей множественной миеломой 5 лет.
1 - почки левая и правая.
С целью выявления факторов, способствующих развитию хронической почечной недостаточности у больных множественной миеломой, проведен корреляционный анализ между различными исследованными параметрами. Обнаружена корреляционная зависимость между уровнями общего белка (или парапротеина) и креатинина или мочевины (r=+0,651), степенью протеинурии и СКФ (r=-0,753), уровнем креатинина и степенью протеинурии (r=+0,778). Обращало на себя внимание, что увеличение размеров почек, выявленное сонографически, сопровождалось снижением СКФ (r=-0,642). Фармакоэхографическая проба была положительной у 80% больных (при этом у 67% больных с IIА и IIIА стадиями заболевания, т.е. с нормальными функциональными показателями почек), что свидетельствовало о нарушении уродинамики верхних мочевых путей и латентном течении хронической почечной недостаточности уже на ранних этапах заболевания. Следует отметить, что манифестация хронической почечной недостаточности у этих больных, по данным биохимических показателей, наблюдалась лишь через 6 мес.
Таким образом, основными ультразвуковыми признаками, характерными для "миеломной почки", являются увеличение размеров почек, деформация их контура и чашечного комплекса, расширение чашечно-лоханочной системы, положительная фармакоэхографическая проба. Установлено [4, 5], что длительный и интенсивный процесс реабсорбции патологического белка приводит к дистрофии эпителия канальцев. Постепенно развиваются склероз, рубцовая деформация анатомических структур почечной ткани и ее опухолевая инфильтрация. В результате почки не сморщиваются, а, наоборот, увеличиваются в размерах. Сморщивание почек при множественной миеломе наблюдается крайне редко и поэтому картина нефротического синдрома не характерна для миеломной нефропатии. При проведении в настоящем исследовании фармакоэхографической пробы она оказалась положительной более чем у половины больных и, что особенно важно, даже при нормальных функциональных показателях почек. Эти данные указывают на широкие возможности сонографии и необходимость использования этого метода для диагностики скрыто протекающей хронической почечной недостаточности, диагностики "миеломной почки".
При сонографии почек мы обратили внимание на тот факт, что при длительном течении болезни у больных множественной миеломой отмечается уменьшение в размерах надпочечников. Одновременно наблюдается их уплотнение, повышаются эхогенные свойства. Такие изменения объясняются влиянием глюкокортикоидных препаратов, которые больные вынуждены принимать в течение всего периода болезни. В результате происходит атрофия надпочечников и разрастание в их паренхиме интерстициальной ткани.
Для подтверждения изложенных результатов сонографии проведено сопоставление сонографических показателей с аутопсийными данными у 25 умерших, страдавших множественной миеломой 4-12 лет. При этом на секции подтверждены размеры печени, селезенки, почек. При макроскопическом осмотре почки были большими, бледными, с гладкой поверхностью, со смазанным рисунком коркового и мозгового слоев на разрезе. При микроскопическом исследовании видны выраженные структурные изменения. Капсула клубочков и базальная мембрана капилляров утолщены. В просветах капилляров выявлялись гиалиноподобные тромбы. Мезангий уплотнен с отложением эозинофильных веществ. Просветы извитых и прямых канальцев резко расширены, заполнены аморфными белковыми массами. Стенки сосудов склерозированы. На этом фоне выявлялись поля рубцовой ткани, лимфоидные инфильтраты. В 1/3 наблюдений в корковом и мозговом слоях обнаруживались атипичные плазмоциты. При исследовании селезенки более чем в половине случаев в паренхиме видны очаговые скопления миеломных клеток. В препаратах печени определялись резко выраженные дистрофические изменения гепатоцитов, зачастую с некрозами клеток в центральных отделах долек. В перипортальных соединительнотканных тяжах обнаруживались лимфоидные ифильтраты с примесью атипичных плазмоцитов.
Таким образом, секционные исследования подтвердили наличие опухолевой инфильтрации и дистрофических изменений в паренхиматозных органах. В результате очаговых скоплений опухолевых клеток и расположения их в перипортальных тяжах на экране монитора томографа регистрировалось нарушение эхоструктуры, множество эхосигналов разного размера и зон низкой отражательной способности. Секционные исследования почек также свидетельствовали о достоверности эхографической информации как в отношении их величины, так и степени выраженности структурных изменений, обусловленных плазматической инфильтрацией, развитием миеломной нефропатии, склеротическими и рубцовыми процессами.
При множественной миеломе в патологический процесс могут вовлекаться не только печень, селезенка, почки, другие органы и системы, но и наблюдается поражение мягких тканей, лимфатических узлов [4, 13]. Так, мы наблюдали 8 больных, у которых определялось поражение миеломными клетками периферических лимфатических узлов, экстрамедуллярные очаги кроветворения в мягких тканях спины, передней брюшной стенки, а у одной пациентки при УЗИ в малом тазу был обнаружен опухолевый инфильтрат.
Резюмируя изложенный материал, следует подчеркнуть, что использование сонографии дает возможность проследить за изменением величины и структуры паренхиматозных органов у больных множественной миеломой в ходе ее течения, определить наличие опухолевой инфильтрации, склеротических и рубцовых дефектов в органах. Оценка сонографических показателей в комплексе с клиникогематологическими данными обследования обеспечивает своевременную и более полноценную диагностику множественной миеломы, позволяет выявить генерализацию патологического процесса. Применение УЗИ и фармакоэхографической пробы способствует выявлению скрытой недостаточности верхних мочевых путей, их резервных возможностей, латентной хронической почечной недостаточности. Следует обратить внимание на возможность выявления при помощи сонографии опухолевых инфильтратов в брюшной полости и забрюшинном пространстве, у женщин следует осматривать органы малого таза, что может оказать существенную помощь при установлении атипичных вариантов множественной миеломы. Проведенные исследования позволяют нам рекомендовать сонографию в качестве дополнительного метода диагностики множественной миеломы и сопровождающих ее осложнений. Сонография существенно расширяет диагностические возможности клиницистов.
Литература
- Абдулкадыров К.М., Бессмельцев С.С., Стельмашенко Л.В. и др. Влияние различных режимов химиотерапии на длительность жизни и причины смерти больных множественной миеломой// Вопр. Онкол. - 1997. - N3. - С. 341 - 346.
- Голенков А.К., Шабалин В.Н. Множественная миелома. - Санкт-Петербург, 1995. - 142 с.
- Рейд К.Д. Патология плазматических клеток // Болезни крови у пожилых / Под ред. М.Дж. Денхэма и И. Чанарина. - М., 1989. - С. 255 - 283.
- Бессмельцев С.С., Абдулкадыров К.М. Ультразвуковая диагностика в гематологической практике. - Санкт-Петербург, 1997. - 178 с.
- Abdulkadyrov К., Bessmeltsev S. Renal insufficiency in multiple myeloma: basic mechanisms in its development and methods for treatment // Renal Failure. - 1996. - Vol. 18. - P. 139 - 146.
- Koga T., Morikowa Y. Ultrasonographic determination of the splenic size and its clinical usefulness in various liver diseases // Radiology. - 1973. - Vol. 115. - P. 157 - 160.
- Koga T. Correlation between sectional area of the spleen by ultrasonic tomography and actual volume of the removed spleen // J. Clin. Ultrasound. - 1979. - Vol. - 7. - P. 119 - 120.
- Ishibashi H., Higichi N., Schimamura R. et al. Sonographic assessment and grading of spleen size // J. Clin. Ultrasound. - 1991. - Vol. 19. - P. 21 - 25.
- Бессмельцев С.С., Абдулкадыров К.М. Сонографический метод диагностики латентной стадии хронической почечной недостаточности у больных множественной миеломой // Методические рекомендации. - Санкт-Петербург, 1997. - 10 с.
- Бессмельцев С. С., Абдулкадыров К. М. Сонография желчного пузыря у больных гемобластозами // Клин. Мед. - 1992;. - N2. - С. 46 - 49.
- Wegener M., Borsch G., Schneider J. et al. Gallbladder wall thickening: a frequent finding in various nonbiliary disorders a prospective ultrasonographic sdudy // J. Clin. Ultrasound - 1987. - Vol. 15. - P. 307 - 312.
- Абдулкадыров К.М., Бессмельцев С.С. Диагностика и лечение множественной миеломы // Методические рекомендации. - Санкт-Петербург, 1993. - 22 с.
- Yang D., Fan S., Tao H. Solitary plasmocytomas of bone and extramedullary plasmocytomas // Chung Hua Chung Liu Tsa Chin. - 1996. - Vol. 18. - P. 41 - 44.

УЗИ аппарат RS85
Революционные изменения в экспертной диагностике. Безупречное качество изображения, молниеносная скорость работы, новое поколение технологий визуализации и количественного анализа данных УЗ-сканирования.
Публикации по теме
- Ультрасонографическая диагностика инвагинации липомы кишки - Abbas Honarbukbsb
- Случай ультразвуковой диагностики синдрома приводящей петли - Дергачев А.И.
- Возможности сонографии при множественной миеломе - Бессмельцев С.С.
- Трансабдоминальное УЗИ в диагностике эндофитного рака желудка - Горшков А.Н.
- Состояние гемодинамики при очаговых поражениях печени (обзор литературы и анализ собственных наблюдений) - Лелюк В.Г.

