Роль допплеровских методов в дифференциальной диагностике опухолей матки и яичников
Рубрика: Эхография в гинекологии

УЗ сканер Samsung RS85
Аппарат премиум класса со встроенным искусственным интеллектом, для лечебных учреждений с высокими требованиями к ультразвуковой диагностике.
Введение
Объемные образования в области малого таза - одна из наиболее частых патологий, встречающихся у женщин репродуктивного, пременопаузального и постменопаузального возраста. Отсутствие симптоматики не только на ранних, но часто и на поздних стадиях заболевания во многих случаях приводит к несвоевременному выявлению патологического процесса [1-3].
С внедрением в клиническую практику новых неинвазивных методов исследования, в том числе цветового допплеровского картирования (ЦДК), стало возможным более раннее выявление опухолей [4-6]. Этот метод является простым, доступным, высокоинформативным, позволяющим провести эхографическую дифференциальную диагностику опухолей и опухолевидных образований яичников, а также различных видов онкопатологии матки [7-10].
A. Kurjak [11], Т. Bourne [12] одними из первых сообщили, что при проведении трансвагинальной цветовой допплерографии была обнаружена выраженная разница допплерометрических показателей в доброкачественных и злокачественных новообразованиях. Данные об информативности пороговых значений индексов при проведении дифференциального диагноза доброкачественного и злокачественного новообразования остаются противоречивыми. Одни авторы [5, 10, 11] высоко оценивают их диагностические возможности, не признавая эффективности показателей скорости, другие предлагают все делать наоборот [12]. Большая группа исследователей склоняется к тому, что только комплексное использование анамнестических данных, различных ультразвуковых методов, а также биохимических онкомаркеров и маркеров ангиогенеза приводит к реальному повышению точности диагностики [7-10, 13, 14]. Тем не менее исследование кровотока в сосудах новообразований имеет свои характерные особенности, что позволяет считать метод ЦДК важным в дифференциальной диагностике доброкачественных и злокачественных опухолей [15].
ЦДК позволяет оценить три параметра кровотока одновременно: направление, скорость и характер потока (однородность и турбулентность). Высокая разрешающая способность современных аппаратов дает возможность в режиме энергетического допплера визуализировать кровоток в мельчайших сосудах вплоть до системы микроциркуляторного русла, невидимых при сканировании в В-режиме [4, 8, 9]. Исследование характера васкуляризации опухолей внутренних половых органов допплеровскими методами открывает большую перспективу в их неинвазивной дифференциальной диагностике по степени злокачественности, а также в прогнозировании быстроты роста опухоли [9, 10, 14].
Цель настоящей работы - выявление дифференциально-диагностических критериев наиболее часто встречающихся опухолей матки и яичников при помощи допплеровских методов обследования.
Материалы и методы
В основу работы положен анализ наблюдений за 200 женщинами, поступившими для стационарного лечения в отделение гинекологии и онкогинекологии городской клинической больницы N 2 с диагнозом объемного образования матки или придатков в 1998-2001 гг., а также данные скринигового обследования больных на базе Перинатального центра. Возраст обследованных колебался от 24 до 65 лет (в среднем 40,9 года). В постменопаузе находились 57 (28,5%) больных. По результатам гистологической верификации после оперативного лечения больные были разделены на две клинические группы. Первую группу составили 136 больных с доброкачественными новообразованиями матки и яичников (средний возраст 42,5 ± 10,4 года), вторую - 64 пациентки со злокачественными новообразованиями этих органов (средний возраст 56,4 ± 13,8 года).
При гистологическом исследовании биопсийного и операционного материала доброкачественные образования матки (гиперплазия эндометрия - 16, полипы эндометрия - 18, миома матки - 22, трофобластические опухоли матки - 6) констатированы у 62 пациенток, а злокачественные (саркома матки - 10, карцинома шейки матки - 12, рак эндометрия - 15) - у 37 пациенток. Доброкачественные опухоли придатков матки (истинные опухоли - 35 и опухолевидные образования - 39) были выявлены у 74 пациенток, а злокачественные - у 27.
Основными клиническими проявлениями заболевания были болевой синдром у 41 (20,5%) женщины, нарушение менструальной функции у 38 (19,0%), нарушение функции соседних органов у 5 (2,5%), и бесплодие у 8 (4%) пациенток.
Всем больным перед оперативным лечением (диагностическое выскабливание, пунктирование кист, лапаротомия или лапароскопия) проводилось ультразвуковое исследование с использованием трансабдоминального и трансвагинального датчиков частотой 3,5 и 7 МГц. Основные параметры настройки прибора: частота повторения импульсов - 250 Гц, минимальное значение допплеровского фильтра - 100 Гц. У женщин репродуктивного возраста обследование проводилось в пролиферативную фазу менструального цикла (5-й-10-й день), поскольку в секреторную фазу цикла результаты допплерометрии могут быть ложноположительны за счет гиперваскуляризации желтого тела [10]. У больных в постменопаузе исследования выполнялись в момент обращения.
При эхографической визуализации образований в малом тазу определялись их локализация, форма, размеры и тип эхоструктуры [7]. Для изучения особенностей кровотока проводилась цветовая и энергетическая допплерография, при помощи которой визуально оценивали наличие кровотока, локализацию и количество цветовых локусов [4, 9]. Завершающим этапом исследования была импульсная допплерометрия кровотока в маточных артериях, в выявленных перии внутриопухолевых сосудах (в кистозных образованиях - в перегородках, а в кистозно-солидных - в перегородках и в плотном компоненте) для определения в них характера кровотока (артериальный или венозный) и измерения следующих показателей: максимальной систолической скорости артериального кровотока (МАС), индекса резистентности (ИР) и пульсационного индекса (ПИ). Во всех случаях проводились многократные измерения в максимально большом количестве имеющихся цветовых локусов.
С целью изучения нормативных показателей маточного и интраовариального кровотока нами обследованы 30 здоровых женщин контрольной группы. Среди них 15 женщин были в репродуктивном возрасте (от 21 до 32 лет) с 28-дневным менструальным циклом, овуляцией на 14-й день и средней продолжительностью менструального кровотечения - 4,5 дня (от 3 до 6 дней). Остальные 15 здоровых женщин находились в постменопаузе, средний возраст 57,6 ± 5,69 лет.
Результаты исследования
Сравнительная характеристика резистентности и скорости кровотока у больных с доброкачественными и злокачественными новообразованиями на уровне миометрия представлена на рис. 1а, б. Анализ кривых скоростей кровотока у пациенток с интерстициальными миомами матки (22 случая) показал снижение резистентности в обеих маточных артериях, численное значение ИР в которых составило 0,74 ± 0,09 (контроль 0,82 ± 0,06) при максимальной систолической скорости - 42,9 ± 5,62 см/с (контроль 44,2 ± 3,86 см/с). Опухолевый кровоток визуализировался у 80% женщин, причем наибольшее количество артерий отмечалось на периферии узла, так как они являются продолжением аркуатных сосудов матки. В центральной части опухоли сосуды визуализировались реже. Сравнение интенсивности внутриопухолевого и периопухолевого кровотока показало снижение ИР (0,51 ± 0,08 против 0,63 ± 0,05) и максимальной систолической скорости (31,5 ± 4,51 см/с против 24,6 ± ,28 см/с).
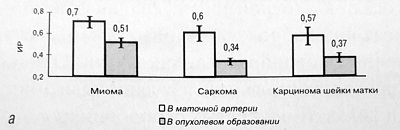
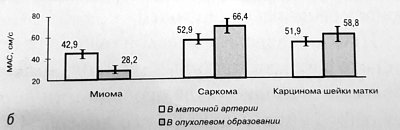
Рис. 1. Значения ИР (а) и МАС, см/с (б), в маточной артерии и внутриопухолевом образовании при миоме, саркоме и карциноме шейки матки.
У женщин контрольной группы в первую фазу цикла на уровне радиальных сосудов ИР составил 0,68 ± 0,07, а максимальная систолическая скорость - 14,8 ± 2,54 см/с.
Одним из сложных вопросов ультразвукового исследования при миоме матки является дифференциальный диагноз саркомы [1]. Саркома матки встречается довольно редко, составляя 1-3% всех злокачественных опухолей матки [2]. Эхографическое изображение саркомы и миомы матки практически идентично, однако при саркоме матки во всех случаях нами была выявлена выраженная васкуляризация опухоли, что сопровождалось значительным снижением ИР в маточных артериях - 0,6 ± 0,08 и внутри опухоли - 0,34 ± 0,03. Максимальная систолическая скорость внутриопухолевого кровотока при саркомах составила 66,4 ± 15,8 см/с (47,3-82 см/с), а при пролиферирующей интерстициальной миоме - 24,6 ± 6,28 см/с (17,3-38,6 см/с).
Дифференциальным диагностическим критерием между саркомой и миомой матки в режиме ЦДК является визуализация нерегулярных, тонких, хаотично разбросанных сигналов от сосудов с показателями низкой резистентности как внутри, так и вокруг опухоли. Предлагается использовать пороговое значение ИР внутриопухолевого кровотока, равное 0,4, а максимальная систолическая скорость более 45 см/с.
Как и при саркоме матки у больных с раком шейки матки значения ИР в ветви маточной артерии и внутри опухоли были достоверно ниже (0,57 ± 0,14 и 0,37 ± 0,05 соответственно) как по отношению к контролю, так и к значениям, полученным при миоме матки. Скорость кровотока внутри опухоли недостоверно превышала скорость в маточной артерии (58,8 ± 8,64 против 51,9 ± 7,17 и см/с).
Сравнительная характеристика резистентности и скорости кровотока у больных с доброкачественными и злокачественными новообразованиями на уровне эндометрия представлена на рис. 2а,б. Рак эндометрия является довольно частой патологией и занимает второе место среди всех злокачественных заболеваний женских половых органов [2]. Многочисленные исследования свидетельствуют о том, что основное внимание при диагностике рака эндометрия отводится определению толщины М-эхо [6].
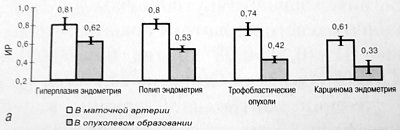

Рис. 2. Значения ИР (а) и МАС, см/с (б), в маточной артерии и внутриопухолевом образовании при гиперплазии, полипе и карциноме эндометрия, а также в трофобластических опухолях.
В менопаузе этот показатель, превышающий 5 мм, рассматривается как ведущий эхографический признак данной патологии, что требует комплексного обследования для уточнения диагноза.
При карциноме эндометрия низкорезистентный и высокоскоростной внутриопухолевый кровоток регистрировался во всех случаях, причем как внутри опухоли, так и по ее периферии. ИР при карциноме эндометрия составил 0,33 ± 0,06, а максимальная систолическая скорость - 22,7 ± 5,38 см/с, в то время как у женщин контрольной группы кровоток на уровне спиральных артерий характеризовался ИР - 0,54 ± 0,09 и максимальная систолическая скорость - 7,2 ± 2,14 см/с. Новообразованные сосуды при интраопухолевом типе просматривались в режиме цветовой допплерографии внутри М-эхо, а при периопухолевом типе - непосредственно по наружной границе М-эхо. Индекс резистентности при интраопухолевом кровотоке составлял 0,31 ± 0,05 (максимальная систолическая скорость - 12,4 ± 3,52 см/с), при периопухолевом - 0,42 ± 0,08 (максимальная систолическая скорость - 17,1 ± 2,74 см/с), что значительно ниже, чем у пациенток с гиперплазией эндометрия - 0,62 ± 0,07 (максимальная систолическая скорость - 7,2 ± 2,86 см/с) и полипами эндометрия - 0,53 ± 0,06 (максимальная систолическая скорость - 12,6 ± 3,45 см/с).
Трофобластические опухоли матки (6 наблюдений) характеризовались высокой васкуляризацией, подобной злокачественным опухолям. Малигнизация пузырного заноса происходит у 3-5% больных [2]. Сосуды опухоли имеют неправильную форму и различный калибр, а при деструктивном росте опухоли с поражением стенок сосудов образуются артериовенозные шунты. Выявление трофобластической болезни при помощи цветовой допплерографии основано на обнаружении нарушенной васкуляризации и типичного турбулентного кровотока в сосудах опухоли [8, 9]. В режиме ЦДК всегда удается четко визуализировать маточные, аркуатные, радиальные и спиральные артерии, показатели резистентности в которых значительно ниже аналогичных показателей при нормальной беременности [8]. Согласно нашим данным, ИР в маточных артериях при трофобластической болезни составил 0,74 ± 0,08, а максимальная систолическая скорость - 54,8 ± 7,91 см/с.
Таким образом, применение допплеровских методов позволяет выявить вполне отчетливую зависимость опухолевого кровотока от клеточной пролиферации и ангиогенеза при доброкачественных и злокачественных новообразованиях матки. Однако требуется дальнейшее изучение зависимости показателей кривых скоростей кровотока от гистологического строения и степени дифференцировки опухолей.
При допплерографической оценке патологических состояний яичников имеют большое значение такие особенности нормального интраовариального кровотока в репродуктивном возрасте, как значительное повышение скорости и снижение резистентности в фазу расцвета желтого тела [8].
У обследованных женщин контрольной группы значения ИР в овулирующем яичнике практически не менялись в течение фолликулярной фазы (0,49 ± 0,03) и достигали минимума (0,41 ± 0,02) к периоду расцвета желтого тела. В неовулирующем яичнике ИР сохранял высокие значения как в фолликулярную, так и в лютеиновую фазу менструального цикла, незначительно колеблясь от 0,53 ± 0,03 до 0,48 ± 0,02. У женщин постменопаузального периода кровообращение яичников характеризовалось крайне незначительным объемом перфузии, низкой скоростью (максимальная систолическая скорость менее 6 см/с) и высокой резистентностью (ИР - 0,68 ± 0,05).
Сравнительная характеристика результатов допплерометрии - резистентности (ИР и ПИ) и скорости кровотока внутриопухолевого кровотока у больных с доброкачественными и злокачественными новообразованиями яичников представлена на рис. 3.
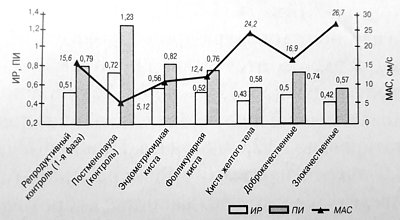
Рис. 3. Допплерометрические показатели (ИР, ПИ, МАС) внутриопухолевого кровотока в опухолевидных образованиях, доброкачественных и злокачественных опухолях яичников.
У женщин с фолликулярными кистами (15 наблюдений) визуализировался достаточно бедный сосудистый рисунок в стенках кисты, напоминающий интраовариальный кровоток в среднюю и позднюю фолликулярную фазу менструального цикла. Полученные значения MAC, ПИ и ИР составили 12,4 ± 3,67 см/с, 0,76 ± 0,07 и 0,52 ± 0,04 соответственно. Надежных эхографических дифференциальнодиагностических критериев между фолликулярными кистами и однокамерными гладкостенными цистаденомами при помощи допплеровских методов получено не было.
Кисты желтого тела (11 наблюдений), как и все геморрагические образования, имели различное эхографическое строение, напоминая опухоль яичника, внематочную беременность или дегенеративно-измененный миоматозный узел. Цветовая допплерография помогает в дифференциации кист желтого тела с перечисленными образованиями, поскольку "внутренние перегородки и структуры", представляющие собой организованные сгустки крови и нити фибрина, лишены сосудов и, следовательно, никогда не могут иметь цветовых локусов. По периферии лютеиновых кист наблюдалась выраженная васкуляризация, которая характеризовалась высокой скоростью (24,2 ± 4,63 см/с) и низкой резистентностью (ИР - 0,43 ± 0,05 и ПИ - 0,58 ± 0,08).
При эндометриоидных кистах (13 наблюдений) кровоток выявлялся только у 70% больных. Цветовые локусы располагались преимущественно в области ворот и стенок кисты. Особенность кровотока в стенке эндометриоидных кист - низкая скорость (10,8 ± 5,2 см/с) и высокая периферическая резистентность (ИР - 0,56 ± 0,06 и ПИ - 0,82 ± 0,09). Слабая васкуляризация эндометриоидных кист помогает дифференцировать их с такими богато кровоснабжаемыми образованиями, как кисты желтого тела.
Значение допплерографии в дифференциации эндометриоидных кист или кист желтого тела и злокачественных новообразований яичников очевидно.
Доброкачественные истинные опухоли яичников (35 наблюдений) в 27 наблюдениях были представлены эпителиальными опухолями кистозно-солидного строения с единичными (18,5%) или множественными (81,5%) тонкими перегородками и в 8 - зрелыми кистозными тератомами яичников, которые отличались выраженным разнообразием эхоструктуры преимущественно кистозного или кистозно-солидного строения с перегородками, плотными включениями, гиперэхогенной взвесью. Минимальный диаметр опухоли составил 1,6 см, максимальный - 27 см и средний диаметр - 6,4 см.
Одностороннее новообразование констатировано у 63 (85,1%) больных с доброкачественными опухолями яичников и двустороннее - у 11 (14,8%).
Внутриопухолевый кровоток в доброкачественных истинных опухолях яичников (в перегородках и в папиллярных разрастаниях) был выявлен у 12 (16,2%) больных, причем преимущественно в группе эпителиальных опухолей. При анализе частоты регистрации кровотока установлено, что преимущественно он определялся в муцинозных цистаденомах - в 5 из 12 (41,6%) наблюдений, в серозных цистаденомах - в 4 из 10 (40%) и в цистаденофибромах - в 3 из 5 (60%). В случаях зрелых кистозных тератом яичника кровоток внутри образования не определялся. Среднее значение ПИ в группе доброкачественных истинных опухолей яичников составило 0,74 ± 0,23 (колебания от 0,44 до 1,12), ИР - 0,51 ± 0,11 (колебания от 0,31 до 0,69) и максимальная систолическая скорость - 16,9 ± 4,71 см/с.
Среди злокачественных новообразований (27) эпителиальные опухоли яичников констатированы у 22 (81,5%) больных, эндометриоидный рак - у 2 (7,4%), светлоклеточные аденокарциномы - у 2 (7,4%) и рабдомиосаркома - у 1 (3,7%) пациентки. Более чем в половине наблюдений (59,3%) поражение яичников было двусторонним. Размеры злокачественных новообразований варьировали от 4 до 24 см, средний диаметр опухоли составил 9 см.
Эхографически опухоли представляли собой кистозно-солидные образования с множественными перегородками различной толщины и плотным компонентом средней или повышенной эхогенности (папиллярные разрастания по внутренней поверхности опухоли и на ее перегородках). Во всех наблюдениях образования содержали мелкодисперсную взвесь.
Внутриопухолевый кровоток визуализировался у 25 (92,6%) больных со злокачественными опухолями яичников. Средние числовые значения индексов периферического сосудистого сопротивления и максимальная систолическая скорость составили: ПИ - 0,57 ± 0,13 (0,28-1,0); ИР - 0,42 ± 0,09 (0,24-0,63); максимальная систолическая скорость - 26,7 ± 6,78 см/с.
Точность определения характера опухолевого процесса с использованием пороговых значений индексов периферического сосудистого сопротивления показала их относительно высокую диагностическую ценность. Так, при использовании пороговых значений ПИ < 0,53 правильный диагноз доброкачественности опухоли оказался возможен в 70%, злокачественности - в 86,3%; при пороговых значениях ИР < 0,42 эти показатели составили соответственно 76,9 и 89,7%. Более ценная информация в отношении клинической значимости ЦДК была получена на основании установления самого факта наличия или отсутствия кровотока.
Обсуждение
Обобщая полученные результаты и данные литературы, можно сделать вывод о достаточной эффективности допплеровских методов в дифференциальной диагностике опухолевых образований матки и яичников.
Для злокачественных новообразований характерен "патологический ангиогенез", интенсивность которого пропорциональна степени злокачественности опухоли [6, 8, 9, 15]. Количество цветовых локусов в опухоли у женщин первой группы составило в среднем 2,31 ± 0,86 (колебания от 1 до 4), а во второй - 7,14 ± 2,76 (3-13) (р < 0,05). В режиме цветного допплера при доброкачественных опухолях отсутствие кровотока было зафиксировано в 83,4% наблюдений, а при злокачественных опухолях его наличие констатировано в 92,6% случаев. При применении энергетического допплера кровоток определялся уже в большинстве доброкачественных (86,4%) и во всех злокачественных новообразованиях матки и яичников, причем в некоторых случаях зоны неоваскуля ризации практически сливались, и подсчет отдельных цветовых локусов оказывался невозможным.
Следует отметить, что если при доброкачественных опухолях кровоток визуализировался преимущественно по периферии образования, то при злокачественных опухолях - в центре солидного образования, перегородках и папиллярных разрастаниях [8, 9]. Необходимо учитывать серьезные недостатки такого критерия, как частота выявления внутриопухолевого кровотока, поскольку при использовании современной высококачественной аппаратуры в режиме энергетического допплера кровоток можно определить практически во всех опухолях.
Во вновь образованных сосудах злокачественных опухолей слабо развита мышечная оболочка, они хаотично расположены и имеют большое количество анастомозов, что кардинально отличает их от питающих сосудов в доброкачественных опухолях, которые представлены терминальными ветвями маточной или яичниковой артерий [4, 6, 8, 15]. По этой причине для доброкачественных опухолей были характерны низкая скорость и высокая резистентность артериального кровотока, а для злокачественных - высокая скорость и низкая резистентность.
Более того, детальное изучение полученных данных позволило выделить ряд интересных особенностей, которые могут иметь практическое значение. Так, при сопоставлении отдельных допплерометрических показателей, полученных в разных локусах доброкачественных опухолей, между ними не было обнаружено статистически достоверных различий. Средние значения ИР незначительно варьировали от 0,52 ± 0,12 до 0,59 ± 0,08 (р > 0,05), а показатели скорости - от 10,0 ± 5,5 до 22,9 ± 9,2 см/с (р > 0,05).
В то же время различия между разными локусами злокачественных новообразований оказались достоверными (р < 0,05). В одной злокачественной опухоли могли встретиться как "типичные" для этой группы показатели (ИР = 0,31 ± 0,14 и MAC = 32,8 ± 13,1 см/ с), так и "нетипичные" (ИР = 0,53 ± 0,17 и MAC = 14,5 ± 8,64 см/с).
Все это позволяет сделать заключение, что кровоток в злокачественных новообразованиях характеризуется выраженной пространственной вариабельностью, тогда как в доброкачественных - имеет место своеобразная "монотонность" допплеровских показателей. В связи с этим целесообразно проводить измерения в максимально возможном количестве цветовых локусов и в качестве диагностических критериев использовать показатели скорости, полученные в локусе с наибольшей MAC, а показатели периферического сосудистого сопротивления - в локусе с минимальным ИР.
На основании полученных результатов нам представляется очевидным, что допплерография в комплексе с другими методами может с успехом применяться для дифференциальной диагностики опухолевых процессов в матке и яичниках. Надежность допплерографической диагностики во многом зависит от возможностей ультразвукового оборудования и его оптимальной настройки, а также от методики проведения измерений допплеровских показателей.
Литература
- Бальтер С А. Диагностика злокачественных новообразований. - М., 1988. - С. 232-235.
- Бохман Я.В. Лекции по онкогинекологии. - Ташкент: Медицина, 1985.
- Зыкин Б.И., Проскурякова О.В., Буланов М.Н. Допплерографическая диагностика в онкогинекологии // Клиническое руководство по ультразвуковой диагностике. - М.: Видар, 1997. Т.З.С. 165-173.
- Буланов М.Н., Зыкин Б.И. Первый опыт изучения скорости внутриопухолевого венозного кровотока в новообразованиях яичников с помощью трансвагинальной цветовой допплерографии в сочетании с импульсной допплерометрией // Ультразвуковая диагностика. - 1997. - N 4. - С. 9.
- Буланов М.Н., Зыкин Б.И., Новикова Т.И. Допплерографическая диагностика рака яичников. Качественные и количественные критерии // Ультразвуковая диагностика в акушерстве, гинекологии и педиатрии. - 2000. - N1. - Т.8. - С. 67-72.
- Зыкин Б. И. Диагностика новообразований внутренних половых органов у женщин с помощью эхографии / Дисс. ... канд. мед. наук. - М.: 1982.
- Зыкин Б.И., Медведев M. В. Эхографическая классификация опухолей и опухолевидных образований малого таза Российской ассоциации врачей ультразвуковой диагностики в перинатологии и гинекологии//Ультразвуковая диагностика. - 1998. - N 1. - С. 8-15.
- Зыкин Б.И., Медведев М.В. Допплерография в гинекологии.
- Медведев М.В., Куница И.М. Цветовое допплеровское картирование в онкогинекологии // Ультразвуковая диагностика в акушерстве, гинекологии, педиатрии. - 1994. - N 1. - С. 26-34.
- Kurjak A., Zaiud I. Tumor Neovascularization // Transvaginal color Doppler. L: The Parthenon Publishing Group, 1991. P. 93-101.
- Bourne Т.Н. Transvaginal color Doppler in gynecology // Ultrasound Obstet. Gynecol. 1991. V. 1. P. 359-373.
- Липатенкова Ю.И., Демидов В.Н., Адамян Л.В. Значение допплерографического определения внутриопухолевого кровотока в дифференциации опухолей яичника и мезосальпинкса // Ультразвуковая диагностика в акушерстве, гинекологии и педиатрии. - 1999. - N2. - Т.7. - С. 138-143.
- Emoto V., Kawarabayashi Т., Iwasaki K. et al. Different angiogenetic natures between benign and malignant ovarian tumors // Ultrasound Obstet. Gynecol. 1996. V. 8. Suppl.1. P. 116.
- Shingleton H.M., Fowler W.S., Jordan J.A. et al. // Gynecologic oncology: current diagnosis and treatment. W.B. Saunders Company Ltd., 1996. P. 165-202.
- Taylor К., Ramos I., Carter D. et al. Correlation of Doppler ultrasound tumor signals with neovascular morphologic features // Radiology. 1988.V.166. P. 57-61.

УЗ сканер Samsung RS85
Аппарат премиум класса со встроенным искусственным интеллектом, для лечебных учреждений с высокими требованиями к ультразвуковой диагностике.
Публикации по теме
- Необычная ультразвуковая визуализация зрелой тератомы яичника - Селиванов В.И.
- Ультразвуковая диагностика седловидной матки - Демидов В.Н.
- Роль допплеровских методов в дифференциальной диагностике опухолей матки и яичников - Поморцев А.В.
- Особенности эхографической диагностики некоторых вариантов синдрома гиперандрогении - Кузьмина С.А.
- Цветовое допплеровское картирование в диагностике рака эндометрия - Капустина И.Н.


