Необычная ультразвуковая визуализация зрелой тератомы яичника
Рубрика: Эхография в гинекологии

УЗ сканер Samsung HM70A
Портативный аппарат экспертного класса, монокристальные датчики, полноэкранный режим отображения, эластография, 3D/4D в корпусе ноутбука. Гибкая трансформация в стационарный сканер при наличии тележки.
Введение
Тератома яичника - герминоклеточное новообразование, чаще встречающееся у молодых женщин. Содержимое этих образований бывает весьма разнообразным. Нередко в зрелых тератомах (дермоидных кистах) обнаруживаются волосы [1, 2, 3].
Диагностика зрелой тератомы описана достаточно подробно [4, 5]. Ультразвуковой вид тератом может быть причудливым, примером чему является описываемый случай.
Описание случая
Пациентка, 58 лет, была направлена из Тюльганской центральной районной больницы с диагнозом: опухоль правого яичника.
Из анамнеза известно, что женщина (постменопауза 1,5 года) находилась на учете по поводу миомы матки в течение 15 лет. При очередном контрольном осмотре обнаружена опухоль правого яичника. При влагалищном исследовании шейка матки гипертрофирована. Размеры тела матки несколько больше нормативных. Справа в области придатков определяется ограниченно подвижное опухолевое образование диаметром 6-7 см. Поверхность слизистой оболочки прямой кишки без патологии. Диагноз: опухоль правого яичника, миома матки.
При ультразвуковом исследовании печень, почки, мочевой пузырь без видимых патологических изменений. Тело матки смещено влево, умеренно увеличено относительно должного по сроку постменопаузы: 73 х 45 х 51 мм. Задняя стенка в нижней трети тела умеренно выбухает за счет образования неправильношаровидной формы, гипоэхогенного, довольно однородного, гиповаскулярного, с четким ровным контуром, диаметром 33 мм. Полость матки не расширена, незначительно смещена кпереди описанным образованием. Эндометрий не утолщен - 4 мм, обычной эхогенности, граница с миометрием четкая, ровная. Шейка матки 33 х 34 х 43 мм, поверхность ее ровная, единичные парацервикальные кисты диаметром до 7 мм. Цервикальный канал не расширен, незначительно деформирован. Эндоцервикс обычной структуры, не утолщен - 2 мм. Левый яичник обычных размеров - 24 х 13 х 14 мм, фолликулов диаметром более 3 мм в нем не выявлено.
В правой подвздошной области определяется малоподвижное шаровидное образование диаметром 60 мм. Стенка его на большом протяжении ровная, толщиной около 2 мм, содержимое преимущественно однородное жидкостное. В верхнем сегменте по внутренней поверхности стенки имеется неподвижное неоднородное гиперэхогенное образование неправильной формы, на широком основании, с бугристой поверхностью, 36 х 18 мм, не дающее акустической тени.
В полости жидкостного образования визуализируется кольцевидный фрагмент, дающий акустическую тень, диаметром 23 мм, толщиной 5 мм, с четкими ровными контурами. Это кольцевидное образование при изменении положения тела быстро занимает нижнее положение (кальцинат? металлическое инородное тело?) (рис. 1). Детальное исследование кровотока в образовании провести не удалось из-за удаленности его от передней брюшной стенки и влагалища. Свободной жидкости в брюшной полости, увеличения абдоминальных лимфатических узлов не выявлено. Заключение: опухолевидное образование области правых придатков матки. Не исключается папиллярная цистаденома, цистаденокарцинома правого яичника, опухолевидное образование матки вида межмышечной миомы.
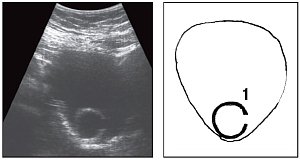
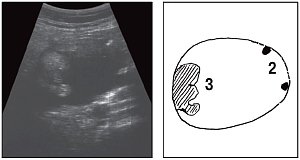
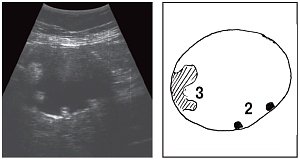
Рис. 1. Эхограммы и их схемы (а-в), отображающие изменение внутренней структуры кистозного образования правой подвздошной области при различных положениях тела пациентки.
1 - кольцевидное образование в полости кисты;
2 - "профильное" изображение кольцевидного образования;
3 - пристеночный гиперэхогенный компонент.
В последующем проведено оперативное лечение - экстирпация матки с придатками. После нижнесрединной лапаротомии при ревизии органов брюшной полости патологических изменений печени, желчного пузыря, желудка, кишечника не выявлено. При исследовании органов малого таза матка увеличена до 6 недель беременности, бугристая. Опухолевидное образование правого яичника диаметром около 7 см, с гладкой наружной поверхностью. Левые придатки матки без особенностей. Произведена экстирпация матки с придатками. Культя влагалища ушита шелковыми швами. Произведена перитонизация культи листками тазовой брюшины. В полости малого таза оставлена дренажная резиновая трубка. Получен макропрепарат: опухоль правого яичника диаметром около 7 см, при разрезании в ней жидкость с жировыми включениями и плотно скрученный кольцевидный пучок волос (рис. 2). По внутренней поверхности стенки опухоли - неправильной формы экзофитное образование с неровной поверхностью.
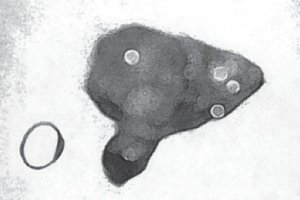
Рис. 2. Макропрепарат: оболочка кисты и кольцевидный пучок волос.
Гистологическое исследование: умеренная дисплазия плоского эпителия шейки матки, слизистая оболочка цервикального канала обычного строения, эндометрий атрофичный; клеточная лейомиома тела матки; зрелая тератома правого яичника (жировая, плотная фиброзная ткань, волосы); левые придатки и правая труба с признаками возрастной атрофии.
Послеоперационный период протекал без осложнений. Заживление раны произошло первичным натяжением. Проводилась противовоспалительная, общеукрепляющая терапия. Пациентка выписана в удовлетворительном состоянии.
Обсуждение
Представленное наблюдение показывает, насколько многообразной бывает ультразвуковое изображение зрелой тератомы. Правильной ультразвуковой диагностике в данном случае помешали несколько факторов: возраст пациентки, особенности формы и структуры пристеночного компонента, количество и характер жидкостного содержимого, что не позволило исключить злокачественность новообразования. Необходимо отметить также, что из-за необычного кольцевидного включения не были оценены в совокупности все выявленные симптомы.
Литература
- Вишневская Е.Е. Детская онкогинекология. Мн.: Выш. шк., 1997. 396 с.
- Кутушева Г.Ф., Урманчеева А.Ф. Опухоли и опухолевидные образования половых органов у девочек. СПб.: ГИПП "Искусство России", 2001. 143 с.
- Онкогинекология: Руководство для врачей / Под ред. З.Ш. Гилязутдиновой и М.К. Михайлова. М.: МЕДпресс, 2000. 384 с.
- Клиническое руководство по ультразвуковой диагностике: В 5 т./ Под ред. В.В. Митькова, М.В. Медведева. III том. М.: Видар, 1997. С. 320.
- Медведев М.В., Зыкин Б.И., Хохолин В.А., Стручкова Н.Ю. Дифференциальная ультразвуковая диагностика в гинекологии. М.: Видар, 1997. 192 с.

УЗ сканер Samsung HM70A
Портативный аппарат экспертного класса, монокристальные датчики, полноэкранный режим отображения, эластография, 3D/4D в корпусе ноутбука. Гибкая трансформация в стационарный сканер при наличии тележки.
Публикации по теме
- Эхография и допплерометрия для оценки эффективности лечения женщин с преждевременной недостаточностью яичников - Александрова Н.В.
- Ультразвуковая диагностика однорогой матки - Демидов В.Н.
- Необычная ультразвуковая визуализация зрелой тератомы яичника - Селиванов В.И.
- Ультразвуковая диагностика седловидной матки - Демидов В.Н.
- Роль допплеровских методов в дифференциальной диагностике опухолей матки и яичников - Поморцев А.В.


