Профессиональные болезни врачей ультразвуковой диагностики и как их избежать. Обзор литературы
Рубрика: Технологии, методики и стандарты

УЗ сканер Samsung HS50
Доступная эффективность. Универсальный ультразвуковой сканер, компактный дизайн и инновационные возможности.
Профессия врача ультразвуковой диагностики (УЗД) сравнительно молода, вошла в регистр специалистов в конце прошлого века, около 40 лет назад с феноменально быстрым внедрением ультразвука в медицину. О специфических жалобах врачей УЗД впервые было доложено в 1985, когда Craig [1] предложил термин «плечо УЗД врача». Профессиональные же заболевания были впервые описаны у врачей эхокардиографии в 1993 году [2]. Профессиональные нарушения опорно-двигательного аппарата (ПНОДА) являются самой частой причиной боли среди врачей УЗД. Согласно исследованиям до 90% процентов врачей этой специальности продолжают свою профессиональную деятельность, несмотря на болевой синдром [3, 4]. Кроме боли, ПНОДА могут привести к необходимости хирургического лечения, в некоторых случаях к длительной нетрудоспособности и, как следствие, к окончанию карьеры врача УЗД [5, 6]. Brown [7] исследовал врачей УЗД и обратил внимание, что запястью врача УЗД свойственно довольно выраженное отклонение от нейтральных углов. Он пришел к выводу, что человеческая рука по физиологии своего строения не подходит для выполнения УЗ исследования. Как бы то ни было, человеческая рука врача УЗД продолжает проводить многотысячные исследования, и врачи должны принять во внимание различные способы профилактики профессиональных болезней.
Мышечная физиология и факторы риска возникновения профессиональных болезней
Понимание основ мышечной физиологии, оптимальной механики и нейтральных рабочих поз поможет врачам УЗД снизить факторы риска болезней, связанных с их профессией. Существует два вида мышечной активности: динамическая и статическая. При выполнении динамической работы мышцы периодически сокращаются и расслабляются, хорошо снабжаясь оксигенированной кровью. Эта попеременная активность мышц позволяет активно выводить из них продукты метаболизма. Статические же рабочие позы препятствуют поступлению свежей крови в мышцы, что приводит к накоплению в них продуктов метаболизма, и, в конце концов, к мышечной усталости, которая наступает от статического напряжения быстрее, чем от динамического. Исследования показали, что эффективная работа мышцы может поддерживаться в течение нескольких часов в день без симптомов усталости, если приложенная сила не превышает 10% от максимальной силы задействованной мышцы [2, 8]. Когда частота и продолжительность нагрузки превышает этот порог, возникает воспаление, за которым следуют дегенерация, микроразрывы и образование рубцов. Мышцы физиологично предназначены для растяжения и регулярного постоянного сокращения и расслабления, поэтому важной стратегией предотвращения ПНОДА является движение [2].
К факторам риска ПНОДА при проведении УЗД относятся статическая поза исследователя, повторяющиеся монотонные движения, продолжительное давление с силой на датчик, чрезмерное напряжение руки, неправильное положение датчика в руке, микровибрация. Следует отметить, что все из них, за исключением микровибрации – это действия, выполняемые самими врачами УЗД [2]. Повторяющиеся монотонные движения обусловлены тем, врачи УЗД проводят одни и те же исследования в течение рабочего дня. Отсутствие разнообразия вынуждает врачей использовать одни и те же мышцы весь день без достаточного времени на восстановление. Роль в ПНОДА играет и длительность сканирования (так называемое «время датчика»), усугубляется это величиной давления на датчик, оказываемого работником во время сканирования. Неправильное положение тела, положение руки и датчика в ней, расположение электрических шнуров и кабелей, идущих от датчика [2] – все это усугубляет тяжесть нарушений, связанных со статическим положением тела исследователя.
Симптомы ПНОДА
Симптомы ПНОДА включают воспаление и отек, онемение, мышечный спазм, жжение, покалывание и потерю чувствительности в конечности. Некоторые из этих симптомов могут вызывать потерю мышечной силы, что затрудняет удержание датчика [3,10,11]. Постоянное напряжение глаз, хотя и не является симптомом самого ПНОДА, может привести к ухудшению зрения, неправильное положение монитора – разгибанию шеи, ухудшению осанки. Все перечисленные выше симптомы являются кумулятивными, сперва кажущиеся не- значительными, однако, со временем переходящие в более серьезные нарушения [2].
Эргономика: правильное положение врача УЗД и распространенные ошибки, приводящие к ПНОДА
Эргономика – это изучение различных факторов, влияющих на работника, с акцентом на наблюдение за тем, как люди взаимодействуют с окружающей средой, в которой они работают, и адаптацией рабочего места, оборудования к работнику с определением способов снижения риска травмирования и возникновения профессионального заболевания [12]. В большинстве рабочих кабинетов врачей УЗД имеются подвижные кресла/стулья и кушетки, меняющие высоту. При обосновании целесообразности их приобретения можно представить экономическое обоснование, процитировав работу Baker, который предполагает, что приобретение кушетки более выгодно, чем оплата потенциального требования о возмещении убытков в связи с профессиональной болезнью врача [13]. Перед каждым исследованием врачу УЗД важно проводить оптимизацию положения оборудования и пациента, чтобы обеспечить оптимальное эргономичное их расположение. Forrester описывает, что хорошая эргономика рабочего места может уменьшить или предотвратить развитие ПНОДА [14]. В данной статье мы рассмотрим только эргономику положения, не будем затрагивать другие важные моменты как размер кабинета, его освещение и обогрев, и многое другое, что также относится к гигиеническим нормам и требованиям работы врачей УЗД [15].
Нейтральная позиция врача УЗД подразумевает прямое и удобное положение тела: сидя или стоя без поворота шеи или туловища, плечи врача направлены ровно к монитору.
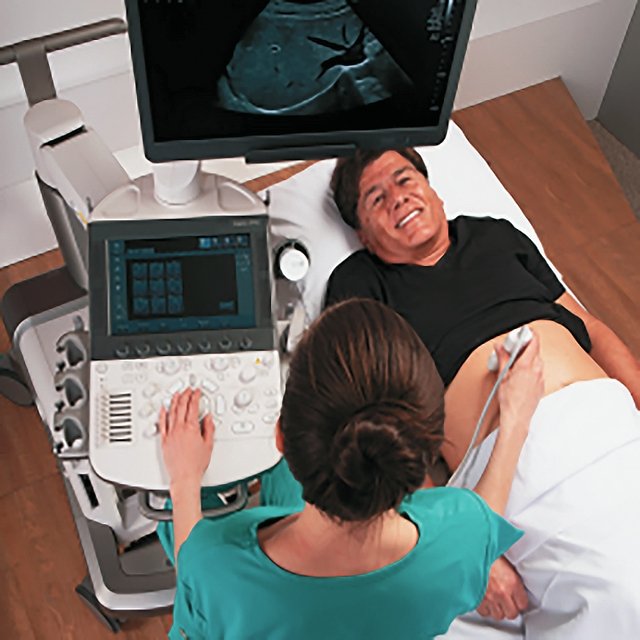
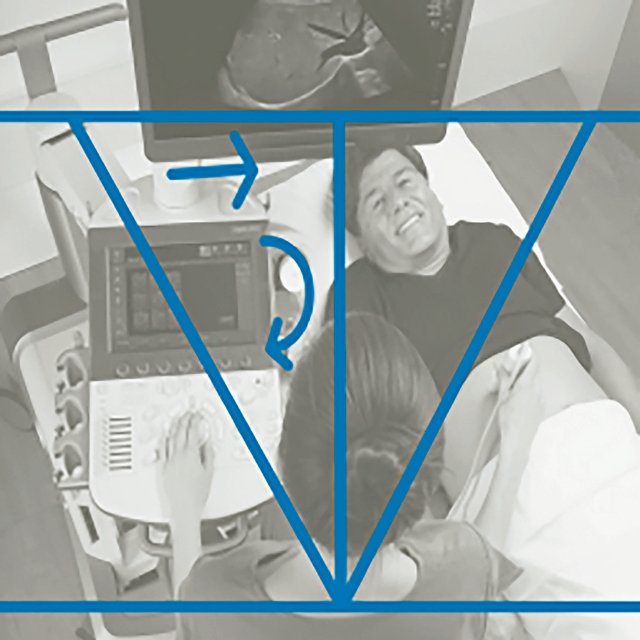
На сегодняшний день оптимальным положением врача УЗД называется создание так называемого «магического треугольника». Это положение снижает скелетно-мышечную нагрузку от ротации и вытягивания туловища врача, также оно позволяет врачу оставаться в контакте с пациентом на протяжении всего обследования, облегчая выполнение пациентом просьб изменить положение, задержать дыхание или не двигаться. Панель управления должна быть удобно расположена, чтоб левая рука не тянулась к ней. «Магический треугольник» создается путем перемещения монитора к пациенту, а затем поворачивая панель управления от кушетки. Левое запястье устанавливается в нейтральном положении, тем самым устраняется перекручивание в запястье, туловище и шее (рис. 1). Неправильное положение представлено на рис. 2.

Рис. 2. Неправильное положение врача УЗД (www.sonoworld.com).
Пациент должен быть расположен как можно ближе к врачу, чтобы уменьшить отведение руки с датчиком (рис. 3). При сканировании рекомендуется, чтобы отведение руки было меньше чем 30° [8, 13], так как чрезмерное отведение руки может привести к уменьшению притока крови к плечу и увеличению риска получения травм, а область плеча – самая частая локализация возникновения проблем у врачей УЗД.
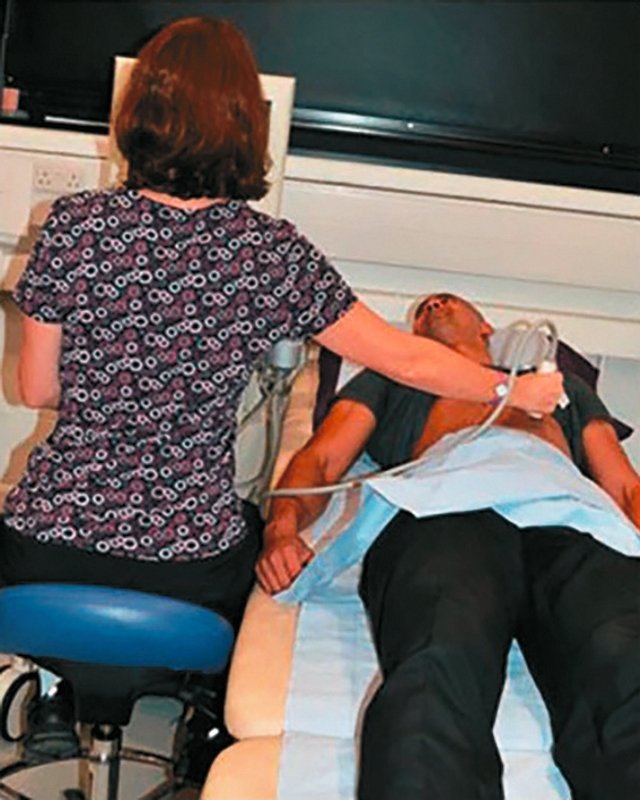
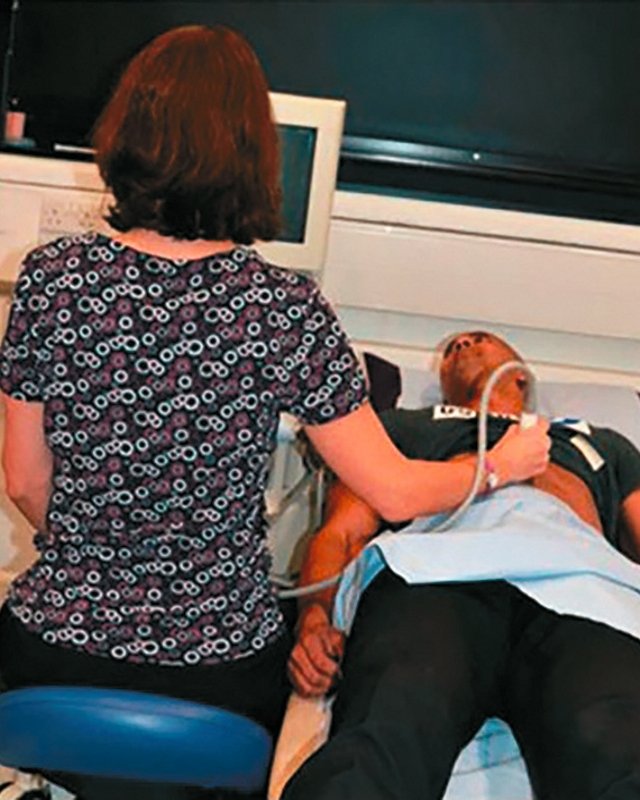
Предплечье должно быть расположено параллельно полу [16, 17], позволяя плечу оставаться в нейтральном положении. Рука может лежать на пациенте. Шея является еще одним распространенным местом для травм у врачей УЗД. Обнаружено, что около 66% врачей УЗД страдают от болей или дискомфорта в шее [3, 15, 17]. Ультразвуковой монитор должен быть регулируемым и установленным на уровне, обеспечивающем отсутствие вытяжение шеи, то есть на уровне глаз. В идеале шея должна быть слегка согнута приблизительно до 20° [13], нужно избегать слишком высокого расположения монитора, при котором голова запрокинута. Искривление тела и скручивание может привести к болям в спине [13, 15]. Изменение высоты кушетки или адаптация позы, например, стоя или сидя с твердо постав ленными обеими ногами на пол, может уменьшить потребность в поворотах. [15,17]. Как высоко-, так и низко расположенная кушетка вынуждают врача принимать не физиологичную позу, которая с высокой долей вероятности приведет к возникновению ПНОДА (рис. 4).
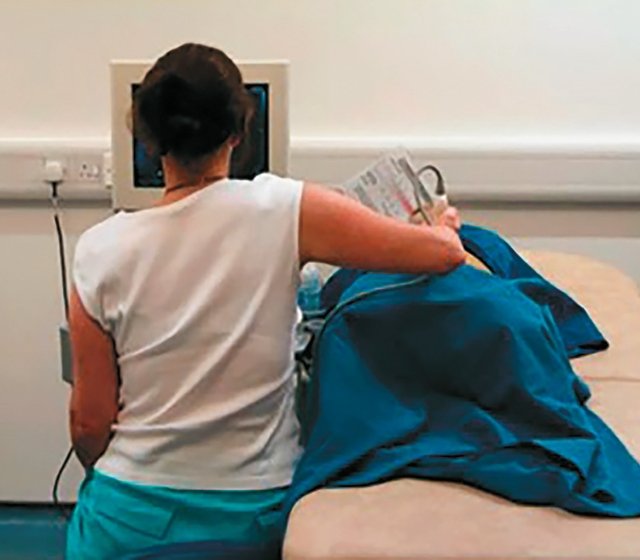
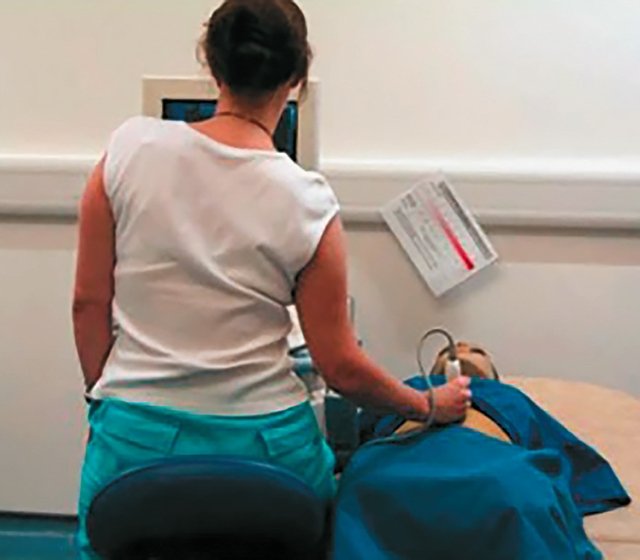
В литературе высказывается предположение, что низкий рост врача (менее 160 см) и малая масса (меньше 50 кг) увеличивает риск развития ПНОДА [6], что связано как с необходимостью чрезмерного вытягивания и скручивания при проведении исследования [16], так и с частой слабостью мышечного каркаса врача. Это указывает на то, что низкорослым врачам следует гораздо внимательнее следить за положением своего тела при проведении УЗ исследования.
Сгибание и разгибание запястья должны быть сведены к минимуму во время проведения исследования [15]. При повороте, датчик должен вращаться в руке, а не поворачивать запястье, скручивая его (рис. 5).
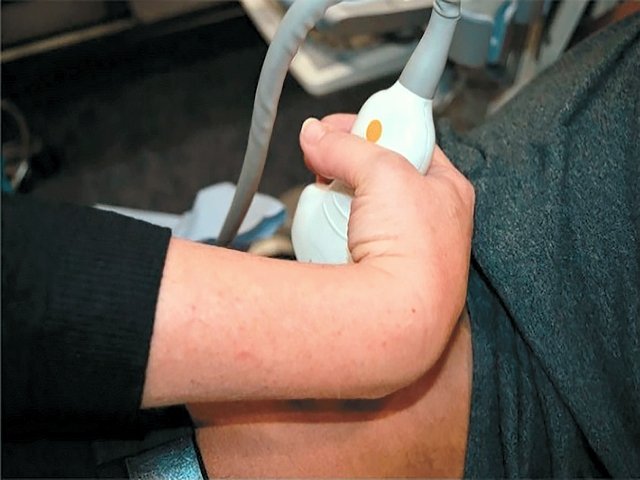
Рис. 5. Неправильное положение запястья при повороте датчика.
Не менее важно, с точки зрения эргономики, давление на датчик. Gibbs и Young было проведено исследование [18] по изучению фактора давления на датчик и его роли в развитии ПНОДА. В идеале датчик должен удерживаться с помощью легкой хватки с минимальным давлением или без применения давления. [17]. Исследование, проведенное Toomey и соавт.[19], показало очень небольшую разницу в сжатии жировой ткани между половинной и полной силой нажатия на датчик, что может свидетельствовать о том, что нажатие на датчик с максимальной силой не повлияет на сжатие ткани, достаточное для того, чтобы улучшить качество изображения. Давление на датчик при плохой визуализации не улучшает ее, а лишь приведет к быстрой мышечной утомляемости и боли в кисти врача. Некоторые датчики малого размера (линейные, кардиальные и др.) при эксплуатации вызывают больше жалоб, так как работа с ними приводит к увеличению силы, прикладываемой оператором, и, как следствие, к быстрому мышечному спазму кисти оператора [16].
Шнуры и кабели от датчика не должны быть перекручены и должны располагаться в специальных держалках, расположенных на уровне сканирующего датчика или выше его, не ниже уровня его расположения, чтобы еще больше не увеличивать его вес в руке исследователя. Простая манипуляция с перекидыванием шнура от датчика через плечи врача, чтобы он располагался сзади на шее и не тянул руку вниз, оказывается весьма полезной в работе. Применяются также различные держалки и приспособления, как для поддержки шнуров, так и для поддержки руки исследователя [2].
Профилактика ПНОДА
Профилактические меры могут варьировать от простых изменений рабочего положения, своей позы, положения кушетки и монитора, до модернизации современными высокоэргономичными ультразвуковыми системами, специальными стульями и столами, различными держалками для шнуров и кабелей. При проведении трансвагинального исследования врач должен использовать многофункциональную кушетку, которая поднимается и превращается в гинекологического кресло с подставками для ног пациента, и проводить исследование с подножия, стоя ровно и не наклоняя свое туловище вправо (рис. 6).
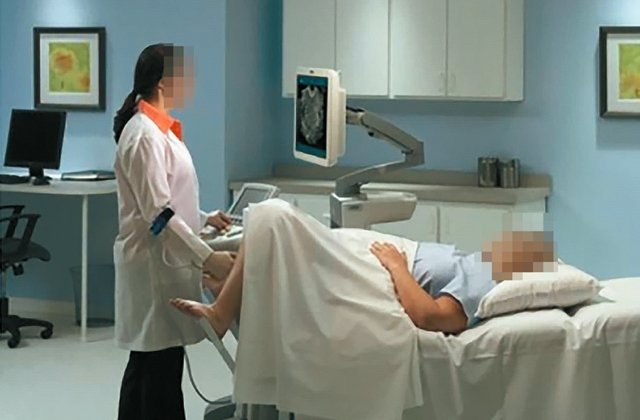
Рис. 6. Трансвагинальное исследование.
При проведении исследования в области шеи, оптимальным является положение, когда врач сканирует с головы стола, лицом к ногам пациента (рис. 7).
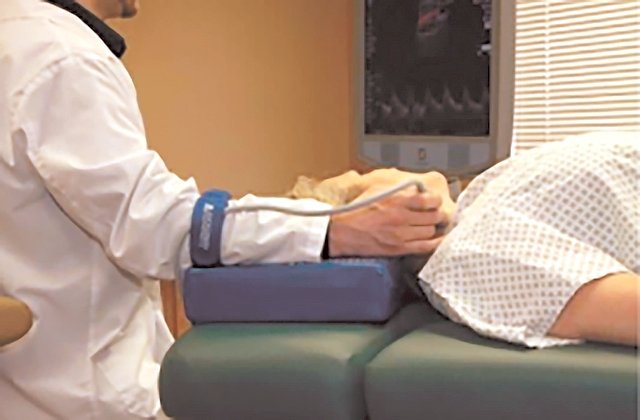
Рис. 7. Исследование сонных артерий, произведенное с головы стола. Применение специальной держалки для шнура датчика.
Также есть специальные позы и положения для осмотра вен нижних конечностей, что не всегда возможно применить у пациентов с ограниченной подвижностью, однако, нужно помнить о том, что нужно по максимуму избегать статичных поз и монотонных движений с одинаковой амплитудой и силой. Врач УЗД всегда может попросить пациента подвинуться, развернуться, повернуться, и например, развернуть ногу при исследовании вен или суставов.
Доказано, что чем чаще врачи вспоминают и используют оптимальные нейтральные рабочие позы в течение всего рабочего дня, тем ниже риск возникновения ПНОДА [2]. Эргономика важна не только для сканирования, но и для использования персональных компьютеров (ПК), особенно для специалистов, которые печатают протоколы, поскольку при наборе текста используются группы мышц аналогичные тем, которые напрягались при проведении УЗ исследования, еще более усугубляя их статичность и спазм [6].
Как уже было сказано, одной из распространенных причин ПНОДА являются повторяющиеся монотонные движения и действия, приводящие к микротравме. К самым проблемным и сложным исследованиям с точки зрения эргономики относят трансвагинальные [13], прикроватные обследования [2, 6, 13], исследование венозного рефлюкса [13] и сканирование пациентов с ожирением [2, 16]. При планировании расписания для врачей УЗД, один из методов снижения вероятности развития ПНОДА состоит в составлении смешанного расписания с различными чередующимися обследованиями, таким образом, варьируя движения, которые врачи делают в течение дня. [2, 6]. Расписание также должно включать время для настройки оборудования при каждом обследовании, чтобы оптимизировать его положение относительно пациента и ультразвукового аппарата в зависимости от множества факторов [16].
Также нужно помнить о периодах отдыха между исследованиями [2, 6, 14, 20]. Администрация должна следить за тем, чтобы помимо изменения нагрузки в течение дня учитывалось время для перерывов, чтобы дать мышцам и сухожилиям врача время на восстановление. Врачи УЗД должны использовать эти перерывы для выполнения действий/упражнений, в которых задействованы разные мышцы, например, ходьба или легкие упражнения – наклоны, сгибания [20].
Как уже было сказано, врачи с невысоким ростом или меньшим весом более склонны к развитию травм и ПНОДА. Хотя ничего нельзя сделать, чтобы изменить общие физические характеристики, наращивание мышечной силы, занятие любительским спортом может снизить риск профессиональных травм. Вместе с этим было доказано, что физические упражнения снижают уровень стресса и повышают самооценку врача [21, 22].
Стресс является одним из важных факторов, способствующих развитию ПНОДА [2, 15, 20]. Мета-анализ, оценивающий связь между удовлетворенностью работой и здоровьем, обнаружил, что неудовлетворенность работой оказала сильное влияние на «выгорание» (психическое или физическое истощение), на повышенные показатели тревоги, депрессии, снижение уровня самооценки и на частоту развития профессиональных болезней [23]. Это подтверждается и исследованием врачей УЗД, не затронутыми ПНОДА, которое показало, что респонденты были удовлетворены работой, врачи могли контролировать свою рабочую нагрузку и выбор оборудования, на котором они осуществляют свою трудовую деятельность [24]. Отношение администрации к работникам также влияет и прямо коррелирует с риском возникновения ПНОДА [25].
Обучение эргономике для существующего и нового персонала важно для того, чтобы сотрудники знали принципы правильной организации работы, способы снижения риска для себя и других для обеспечения долгой и здоровой карьеры [20]. Во многих цивилизованных странах мира эргономике уделяют огромное значение, врачи проходят специальное обучение, сдают экзамены, обязательным являются многочисленные ежегодные тренинги и зачеты. На их рабочее место может неожиданно придти специальная комиссия, которая оценит и положение врача, пациента и кушетки, и то, как врач держит датчик, и то, в каком положении и состоянии находятся шнуры от датчика. Это контролируется, в том числе и для того, чтобы в случае возникновения ПНОДА врач понимал, что ответственность за это лежит в большей степени на нем, на его дисциплинированности и ответственном отношении к себе и своему здоровью. Ультразвуковые специалисты должны иметь представление о ранних признаках ПНОДА, своевременно обследоваться и сообщать о проблемах как можно скорее, так как раннее выявление и лечение могут улучшить долгосрочные результаты [22].
Рекомендации по правильной эргономике рабочего места врача УЗД:
- Подвиньте пациента ближе к себе. Предплечье не отведено, расположено параллельно полу.
- Оптимизируйте панель управления. Левая рука не должна тянуться к ней Правило «магического треугольника».
- Установите монитор прямо перед собой и отрегулируйте его высоту на уровне глаз.
- Запястье должно быть в нейтральной позиции, избегайте сильного давления на датчик и на пациента. Помните – это не приносит ожидаемого улучшения визуализации.
- Обратите внимание, что шнуры и кабели от датчика не должны быть ниже уровня датчика, используйте специальные держалки и приспособления.
- Выберите подходящий стул, на котором можно устанавливать различную высоту.
- Избегайте скручивания шеи и туловища.
- Используйте обязательные перерывы в работе для восстановления мышц.
- Оптимизируйте рабочее место с персональным компьютером.
- Избегайте проведения необоснованных прикроватных обследований вне специализированного УЗ отделения.
- Чередуйте разные виды обследования, избегайте монотонных движений.
- Избегайте статических поз. Важно включить разнообразные движения (например, между пациентами) в свою повседневную рабочую деятельность.
ПНОДА у врачей УЗД – серьезная проблема с риском как для здоровья, так и для плодотворной карьеры врача. Профилактика ПНОДА включает устранение эргономических проблем на рабочем месте, оптимизация рабочей нагрузки, коррекция психосоциальных факторов работы в коллективе, общий уровень физической подготовки врача УЗД и его самодисциплину. Врачи должны нести ответственность за свое здоровье, в то время как администрация обязана заботиться о том, чтобы обеспечить благоприятную среду для работы врачей.
Литература
- Craig M. Sonography: an occupational health hazard? J Diagn Med Sonogr. 1985;1:121–125.
- Coffin C. Work-related musculoskeletal disorders in sonographers: a review of causes and types of injury and best practices for reducing injury risk. Reports in Medical Imaging 2014; 7: 15–26.
- Evans K, Roll S, Baker J. Work-related musculoskeletal disorders (WRMSD) among registered diagnostic medical sonographers and vascular technologists. A representative sample. J Diagn Med Sonog 2009; 25: 287–99.
- Pike I, Russo A, Berkowitz J, et al. The prevalence of musculoskeletal disorders among diagnostic medical sonographers. J Diagn Med Sonog 1997; 13: 219–27.
- Janga D, Akinfenwa O. Work-related repetitive strain injuries amongst practitioners of obstetric and gynaecological ultrasound worldwide. Arch Gynecol Obstet 2012; 286: 353–6.
- Morton B, Delf P. The prevalence and causes of MSI amongst sonographers. Radiography 2008; 14: 195–200.
- Brown T. Hard hats for sonographers? Synergy News January 2012:24–25.
- Village J, Trask C. Ergonomic analysis of postural and muscular loads to diagnostic sonographers. Int J Ind Ergon. 2007;37(9–10):781.
- Pike I, Russo A, Berkowitz J, Baker J, Lessoway V. The prevalence of musculoskeletal disorders among diagnostic medical sonographers; J Diagn Med Sonogr. 1997;13(5):219–227.
- Necas M. Musculoskeletal symptomatology and repetitive strain injury in diagnostic medical sonographers. A pilot study in Washington and Oregon. J Diagn Med Sonogr. 1996;12(6):266–273.
- Evans KD, Roll SC, Hutmire C, Baker JP. Factors that contribute to wrist-hand-finger discomfort in diagnostic medical sonographers and vascular technologists J Diagn Med Sonogr. 2010;26(3):121–129.
- Institute of Ergonomics & Human Factors. Ergonomics and Human Factors, 2015.
- Baker J. The “Price” We All Pay for Ignoring Ergonomics in Sonography SRU Newsletter 2011;21:3–4.
- Forrester C. The osteopath’s role in the diagnosis and management of patients with the symptoms of repetitive strain injury in the upper extremities. London: The British School of Osteopathy;2012.
- Baker J, Coffin C. The importance of an ergonomic workstation to practicing sonographers. J Ultrasound Med 2013; 32: 1363–75.
- Harrison G, Harris A. Work-related musculoskeletal disorders in ultrasound: Can you reduce risk? Ultrasound 2015 Nov; 23(4): 224–230.
- Murphy C and Russo A. An update on ergonomic issues in sonography. EHS Employee Health and Safety Services, 2000.
- Gibbs V, Young P. Work-related musculoskeletal disorders in sonography and the Alexander technique. Ultrasound 2008; 16: 213–9.
- Toomey C, McCreesh K, Leahy S, et al. Technical considerations for accurate measurement of subcutaneous adipose tissue thickness using B-mode ultrasound. Ultrasound 2011; 19: 91–6.
- Sunley K. Prevention of Work-Related Musculoskeletal Disorders In Sonography, London: Society of Radiographers, 2006.
- Jakes C. Sonographers and occupational overuse syndrome: cause, effect, and solutions. J Diagn Med Sonog 2001; 17: 312–20.
- Muir M, Hrynknow P, Chase R, et al. The nature, cause, and extent of occupational musculoskeletal injuries among sonographers. J Diagn Med Sonog 2004; 20: 317–25.
- Faragher E, Cass M, Cooper C. The relationship between job satisfaction and health: a meta-analysis. Occup Environ Med 2005; 62: 105–12.
- Gibbs V, Edwards H. An investigation of sonographers unaffected by work-related musculoskeletal disorders. Ultrasound 2012; 20: 149–54.
- Feuersteine M, Shaw W, Nicholas R, et al. From confounders to suspected risk factors: psychosocial factors and work-related upper extremity disorders. Electromyogr Kinesiol 2004; 14: 171–8.

УЗ сканер Samsung HS50
Доступная эффективность. Универсальный ультразвуковой сканер, компактный дизайн и инновационные возможности.
Публикации по теме
- 5D CNS+ полезный инструмент для нейросонографии плода - G. Rizzo
- Новые методы трехмерного ультразвукового исследования - D. Cafici
- Профессиональные болезни врачей ультразвуковой диагностики и как их избежать. Обзор литературы - Ладик А.О.
- Дополнительные преимущества ультразвуковой эластографии с технологией E-Breast™ для дифференциальной диагностики доброкачественных и злокачественных образований молочной железы - Sun Mi Kim
- Использование эхографии с контрастированием (CEUS) в клинической практике - Paul S. Sidhu



