Деструктивный аппендицит, осложненный пилефлебитом с развитием абсцесса печени и прорывом в правую плевральную полость (клиническое наблюдение)
Рубрика: Эхография брюшной полости

УЗИ аппарат RS85
Революционные изменения в экспертной диагностике. Безупречное качество изображения, молниеносная скорость работы, новое поколение технологий визуализации и количественного анализа данных УЗ-сканирования.
Впервые клиническое наблюдение аппендицита, осложнившегося развитием абсцесса печени, было описано Waller в 1847 г. (приведено по E.A. Babler, 1915 г.). Однако из-за крайне редкой частоты патологии к настоящему времени в литературе описаны единичные наблюдения такого варианта течения пилефлебита [1-3].
Пилефлебит в системе верхней брыжеечной и воротной вен является одним из самых грозных осложнений острого аппендицита. Встречается он сравнительно редко - от 0,06 до 0,15% случаев от общего числа больных с этим заболеванием [4].
Течение заболевания исключительно тяжелое, у большинства больных оно заканчивается летальным исходом [5, 6]. Летальность при пилефлебите достигает 90% и выше [4]. В 1986 г. В.С. Савельев высказал мнение, что достоверных наблюдений изучения пилефлебита не известно [7]. Залогом успеха при лечении этой патологии является своевременность диагностики.
Клинических наблюдений деструктивного аппендицита с фрагментацией червеобразного отростка, осложненного пилефлебитом, с развитием абсцесса печени и прорывом в правую плевральную полость с формированием бронхоплеврального свища в литературе не описано. Приводим собственное наблюдение такого варианта развития и течения заболевания.
Клиническое наблюдение
Пациентка К., 44 лет, поступила в Институт хирургии им. А.В. Вишневского в июне 2009 г. с жалобами на выраженную слабость, боли в правом плечевом суставе и в правом подреберье, подъемы температуры тела до 40°С.
Из анамнеза известно, что пациентка заболела остро. В мае 2009 г. был отмечен подъем температуры тела до 38°С, сопровождавшейся отеком слизистых оболочек и кожных покровов, затруднением дыхания. В дальнейшем присоединились боли в правом плечевом суставе и правом подреберье. Температура тела нарастала и достигла 40°С. Появился продуктивный кашель с вязкой мокротой темного цвета до 100 мл в сутки. Пациентка обратилась в поликлинику по месту жительства, где был поставлен диагноз и проведено лечение по поводу бронхопневмонии, но значительного улучшения не произошло. В связи с этим было продолжено амбулаторное обследование и, учитывая перечисленные выше жалобы, пациентке амбулаторно в Российском онкологическом научном центре им. Н.Н. Блохина было выполнено компьютерно-томографическое исследование. По данным этого исследования картина соответствовала абсцессам печени и правого легкого (больше было данных о паразитарном характере заболевания).
При более подробном сборе анамнеза, выяснилось, что в марте 2009 г. больную беспокоили боли в животе, которые локализовались преимущественно в правой подвздошной области и сопровождались частым жидким стулом. Больной ситуация была расценена как пищевая токсикоинфекция, самостоятельно принимала антибиотики широкого спектра действия. На фоне проведенного лечения клиническая симптоматика исчезла.
При поступлении в институт состояние больной было средней тяжести. Кожные покровы бледной окраски. Температура тела 38°С. Дыхание через нос свободное. Грудная клетка симметричная, при пальпации безболезненная. Отставание правой половины грудной клетки при дыхании. Перкуторно притупление с уровня V ребра справа. При аускультации слева дыхание проводится во все отделы, справа резко ослаблено в нижних отделах, отмечаются единичные сухие хрипы. Частота дыхательных движений 18 в минуту. Тоны сердца приглушенные, ритм правильный. ЧСС - 86 в минуту, АД - 110/70 мм рт.ст. Язык чистый, влажный. Живот при пальпации мягкий, безболезненный во всех отделах. Печень на 2 см выступает из-под реберной дуги. Перистальтика выслушивается. Перитонеальных симптомов нет.
Ультразвуковое исследование с дуплексным сканированием сосудов брюшной полости. Асцита нет. Печень увеличена в размерах, переднезадний размер правой доли - 162 мм, левой - 89 мм. Контурыпечени неровные, четкие, структура паренхимы неоднородная, неравномерно повышенной эхогенности. На этом фоне в проекции VI-VII и частично VIII сегментов печени определяется образование (зона) с нечеткими неровными контурами, неравномерно выраженными стенками, с признаками перифокальной инфильтрации (рис. 1, а), внутренняя структура неоднородная, смешанной эхогенности, со множеством точечных гиперэхогенных включений (рис. 1, б). На отдельных сканах создается впечатление о перемещениях данных составляющих масс. Размеры очага - 73.72 мм. При исследовании в режиме цветового допплеровского картирования патологического кровотока в данной зоне не зарегистрировано (рис. 2). Прямого контакта с магистральными сосудами печени данный очаг не имеет. От указанной полости, распространяясь в поддиафрагмальное пространство, определяется "затек" в виде уплощенного скопления, размером 24.12 мм. Характер жидкости неоднородный, в виде мелкозернистого осадка. Данная полость напрямую сообщается с плевральной полостью, в которой имеется скопление негомогенной "вязкой" жидкости (см. рис. 1). Сосудистый рисунок печени сохранен.
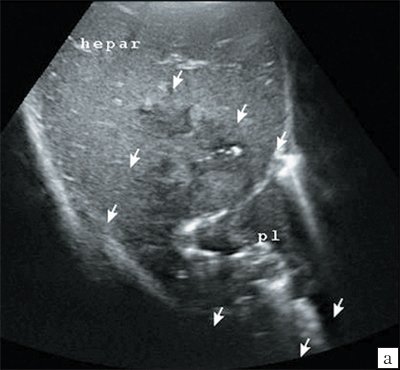
а) Очаговое образование (указано стрелками) с признаками перифокальной инфильтрации.
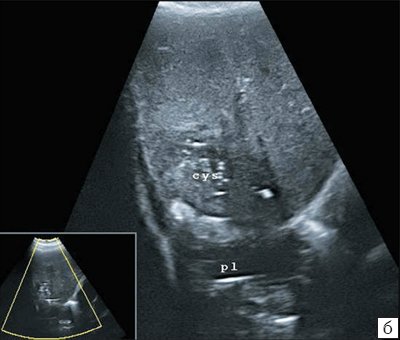
б) Структура образования имеет смешанную эхогенность со множеством точечных гиперэхогенных включений.
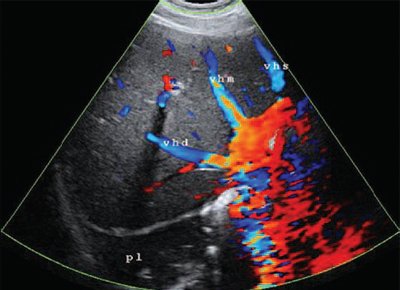
Патологический кровоток не зарегистрирован.
При дуплексном сканировании в режимах цветового допплеровского картирования, энергии допплеровского сигнала и импульсной допплерографии установлено следующее:
- Чревный ствол: Д = 7,6 мм; ЛСК = 1,78 м/с.
- Общая печеночная артерия: Д = 6,3 мм; ЛСК = 2,0 м/с.
- Собственная печеночная артерия: Д = 4,3 мм; ЛСК = 1,7 м/с.
- Правая ветвь собственной печеночной артерии: Д = 5,2 мм; ЛСК = 1,21 м/с.
- Левая ветвь собственной печеночной артерии: Д = 4,7 мм; ЛСК = 0,92 м/с.
- Воротная вена (внепеч. сегм.): Д = 9,9 мм; ЛСК = 0,24 м/с.
- Воротная вена (внутрипеч. сегм.): Д = 9,2 мм; ЛСК = 0,2 м/с.
- Правая ветвь воротной вены: Д = 8,9 мм; ЛСК = 0,18 м/с.
- Левая ветвь воротной вены: Д = 6,9 мм; ЛСК = 0,14 м/с.
- Внутри- и внепеченочные желчные протоки не расширены. Гепатикохоледох визуализируется диаметром 6,2 мм, просвет его свободный. Желчный пузырь не увеличен, его стенки неравномерно утолщены, содержимое однородное.
- Поджелудочная железа в размерах не увеличена, имеет четкие ровные контуры, паренхима ее равномерно уплотнена во всех отделах.
- Селезенка увеличена, S = 50 см², контуры ровные, четкие, структура паренхимы однородная.
- Увеличенных регионарных лимфатических узлов не выявлено.
Заключение
Бессосудистое, очаговое (жидкостное) образование печени. УЗ-картина соответствует самостоятельно дренировавшейся в поддиафрагмальное пространство кисте, вероятнее всего с прорывом в правую плевральную полость. Правосторонний гидроторакс. Диффузные изменения паренхимы печени и поджелудочной железы. Увеличение селезенки. Повышение скоростных показателей по собственной печеночной артерии и ее ветвям.
С целью исключения бактериальной этиологии заболевания, пациентке выполнили колоноскопию. Сигмовидная кишка была осмотрена на расстоянии 50 см от ануса. Патологических изменений слизистой оболочки осмотренных отделов толстой кишки не выявлено.
При бактериоскопии в мокроте обнаружен Bacteroides fragilis.
Пациентка была консультирована заведующим отделением торакальной хирургии проф. А.А. Вишневским: у больной имеются абсцессы правой доли печени, вероятнее всего паразитарного генеза, с прорывом в правую плевральную полость. Учитывая малый размер абсцесса нижней доли правого легкого, больной показаны эхинококкэктомия кист VII-VIII сегментов печени, диафрагмотомия, санация и дренирование правой плевральной полости.
По заключению директора института акад. РАМН В.Д. Федорова: у больной имеются множественные абсцессы правой доли печени с прорывом в правое поддиафрагмальное пространство и правую плевральную полость, вероятнее всего паразитарного генеза. В связи с сохраняющейся высокой температурой тела и выраженной интоксикацией больной показаны срочное оперативное лечение в объеме: эхинококк-эктомия кист VII-VIII сегментов печени, диафрагмотомия, санация и дренирование правой плевральной полости.
Пациентке выполнено оперативное вмешательство: аппендэктомия, атипичная резекция VII-VIII сегментов печени; диафрагмотомия, санация и дренирование правой плевральной полости, дренирование брюшной полости.
При ревизии брюшной полости и малого таза: печень увеличена в размерах, тестоватой консистенции, в области VII-VIII сегментов плотно припаяна к диафрагме. В правой подвздошной области инфильтрат с вовлечением купола слепой кишки, матки и правого яичника.
Произведены мобилизация правой доли печени и разделение сращений печени и диафрагмы тупым и острым путем. На этапе разделения сращений вскрыта гнойная полость между печенью и диафрагмой, эвакуировано около 50 мл сливкообразного гноя. После разделения сращений в VII-VIII сегменте печени определяется образование диаметром около 15 см, мягкой консистенции, состоящее из множества полостей (рис. 3). Взята биопсия на срочное гистологическое исследование, заключение гистологии - некроз ткани. Данных о паразитарном характере заболевания при срочном гистологическом исследовании не получено.
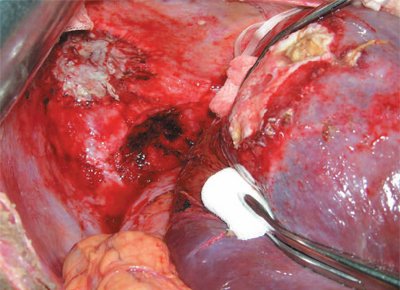
Рис. 3. Интраоперационная картина абсцесса VII-VIII сегментов печени, поддиафрагмального пространства с прорывом с плевральную полость.
Учитывая наличие инфильтрата в малом тазу, произведены его разделение, ревизия малого таза, как возможной причины абсцесса печени, выполнено разделение сращений в области илеоцекального угла, выделен купол слепой кишки. Червеобразный отросток дефрагментирован (рис. 4). Брыжейка некротизирована. Верхушка спаяна с маткой и правым яичником. Брыжейка отростка пересечена с прошива нием у основания отростка. Отросток перевязан у основания. Верхушка червеобразного отростка выделена из сращений и удалена.
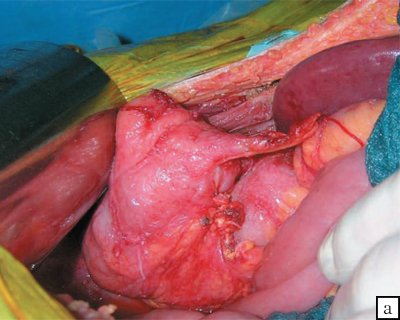
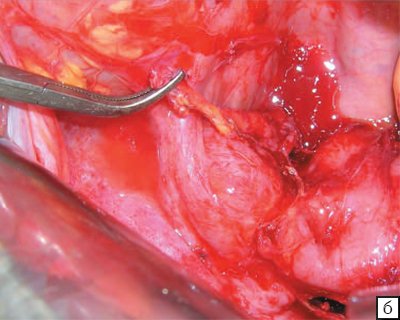
Рис. 4. Интраоперационная картина дефрагментированного червеобразного отростка (а, б).
Выполнили атипичную резекцию VII-VIII сегментов печени.
При ревизии диафрагмы выявлен свищевой ход диаметром около 0,5 см между правой плевральной полостью и брюшной полостью, по которому поступает сливкообразный гной в количестве около 100 мл. Произвели диафрагмотомию, санацию и дренирование плевральной полости.
Заключение гистологического исследования. Ткань печени с наличием множественных абсцессов. В сохраненной окружающей паренхиме печени умеренно выраженная лимфоцитарная инфильтрация портальных трактов, явления внутриклеточного холестаза. Фрагменты жировой клетчатки с обширным фиброзированием, полнокровием, кровоизлияниями, полиморфноядерной воспалительной инфильтрацией, местами с гигантскими многоядерными клетками. Фрагменты стенки аппендикса с рубцовыми изменениями, полнокровием, кроизлияниями, обильными грануляциями.
Послеоперационный период осложнился нагноением послеоперационной раны (рана частично разведена в углу и в нижней трети горизонтальной бранши). Проводилось местное лечение послеоперационной раны мазями на водорастворимой основе. По дренажу из плевральной полости длительное время выделялось гнойное отделяемое (дренаж был на активной аспирации), проводилась санация остаточной полости абсцесса правой плевральной полости растворами антисептиков. После прекращения выделения отделяемого по дренажу, после контрольной рентгенографии легких и консультации с торакальными хирургами дренаж был удален.
Приведенное клиническое наблюдение демонстрирует пример эффекта самостоятельного приема антибиотиков расширенного спектра действия, вызвавшего стертость клинической картины основного заболевания и приведшего к ограничению воспалительного процесса в малом тазу. Развившийся в дальнейшем пилефлебит с формированием абсцессов печени длительное время протекал бессимптомно. Острое начало заболевания с гектической лихорадкой обусловлено прорывом абсцессов печени в правую плевральную полость с формированием бронхоплеврального свища. На амбулаторном этапе это было расценено как проявление бронхопневмонии. При отсутствии клинически значимого эффекта проводимой терапии и более углубленном обследовании были выявлены абсцессы печени с прорывом в правую плевральную полость.
Так как аппендикс, как источник заболевания, не был выявлен до операции, этиология абсцессов с большей вероятностью была расценена как паразитарная. Только во время операции, при опровержении паразитарного характера абсцессов по данным срочного гистологического исследования, при ревизии всей брюшной полости удалось установить причину абсцедирования.
Литература
- Babler E.A. Pylephlebitis complicating appendicitis. Ann Surg. 1915. V. 5. N 61. P. 589-596.
- Chang T.N., Tang L., Keller K. et al. Pylephlebitis, portal-mesenteric thrombosis, and multiple liver abscesses owing to perforated appendicitis. J Pediatr Surg. 2001. V. 9. N 36. E19.
- Marova K., Chochola M., Golan L. et al. Liver abscesses with portal and mesenteric vein thrombosis in combination with late onset of appendicitis. Cas Lek Cesk. 2005. V. 7. N 144. P. 489-493.
- Кригер А.Г., Федоров А.В., Воскресенский П.К., Дронов А.Ф. Острый аппендицит. Учебное пособие для студентов мед. вузов, ординаторов, аспирантов, практ. врачей. М.: Медпрактика-М, 2002. 244 с.
- Nishimori H., Ezoe E., Ura H. et al. Septic thrombophlebitis of the portal and superior mesenteric veins as a complication of appendicitis: report of a case. Surg Today. 2004. V. 2. N 34. P. 173-176.
- Ипатенко В.Т., Келейников Б.В., Павелкин Г.A. Случай острого деструктивного аппендицита, осложнившегося пилефлебитом. Вестник хирургии им. И.И. Грекова. 2009. T. 1. N 168. P. 95.
- Савельев В.С., Савчук Б.Д. Острый аппендицит: Руководство по неотложной хирургии органов брюшной полости. М.: Медицина, 1986.

УЗИ аппарат RS85
Революционные изменения в экспертной диагностике. Безупречное качество изображения, молниеносная скорость работы, новое поколение технологий визуализации и количественного анализа данных УЗ-сканирования.
Публикации по теме
- Ультразвуковая диагностика гамартомы селезенки - Степанова Ю.А.
- Лучевая диагностика кистозного рака почки - Курзанцева О.М.
- Деструктивный аппендицит, осложненный пилефлебитом с развитием абсцесса печени и прорывом в правую плевральную полость (клиническое наблюдение) - Степанова Ю.А.
- Сложности в диагностике гигантской кавернозной гемангиомы печени, клинический пример - Курзанцева О.М.
- Сочетанное применение ультразвукового исследования и компьютерной томографии в диагностике альвеококкоза печени - Курзанцева О.М.


