Ультразвуковая диагностика в родах
Рубрика: Эхография в акушерстве

УЗИ сканер HS70
Точная и уверенная диагностика. Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
В последние годы драматически повысилась частота кесаревых сечений. По данным отечественных авторов, их частота колеблется от 9 до 38% [1]. Одной из причин оперативного родоразрешения во втором периоде родов является отсутствие динамики продвижения плода по родовому каналу [2, 3]. Обычно продвижение головы плода по родовому каналу оценивается с помощью влагалищного исследования. Однако каждый акушер-гинеколог знает насколько информативно влагалищное исследование для оценки открытия внутреннего зева, настолько не информативно оно для оценки продвижения головы плода. Это связано, во-первых, с субъективностью влагалищного исследования, во-вторых, с невозможностью четко пальпировать костные ориентиры малого таза и головы плода в период прохождения ее через самую узкую костную часть малого таза. В большинстве случаев успех естественных родов определяется физиологией роженицы, а также интуицией и опытом акушера-гинеколога. Однако даже опытные клиницисты не застрахованы от ошибки при диагностике положения головы плода относительно родового канала, особенно в случаях формирования у него родовой опухоли, когда кости черепа практически не пальпируются [3].
С развитием диагностических технологий акушеры-гинекологи пытались использовать новые методы диагностики для поиска достоверных критериев соотношения размеров головы плода и костного родового канала матери. С этой целью разрабатывались методы рентгеновской и магнитно-резонансной (МР) пельвиометрии. Однако они могли применяться только до родов, но никак не могли учитывать динамические изменения размеров головы плода при ее конфигурации во время родов при прохождении через родовой канал [4, 5]. В родах пытались использовать малодозовую рентгенопельвиометрию по методу R. Ball и R. Golden, так как она и МР-пельвиометрия имеют сопоставимую точность [6, 7]. Однако при рентгенопельвиометрии при точном измерении размеров таза происходит искажение формы и размеров головы плода, поэтому их совместная корректная оценка не возможна. Искажение возникает вследствие того, что обычно голова плода расположена так, что стреловидный шов располагается ближе к одному из косых диаметров таза, т. е. под углом у плоскости рентгеновского снимка [7].
Ультразвуковая диагностика используется в акушерстве уже более 50 лет. Впервые шотландский врач Ян Дональд применил диагностический ультразвук для осмотра плода в 1960 году. С тех пор эхография совершила настоящую революцию в акушерстве. Сегодня никто и нигде не представляет ведение беременности без регулярных ультразвуковых исследований, начиная буквально с первых недель, когда решаются вопросы о расположении и качестве плодного яйца, исключается внематочная беременность, контролируется рост плода, развитие его органов, осуществляется поиск маркеров хромосомных аномалий, оценивается состояние шейки матки и плаценты. C помощью ультразвуковых допплеровских исследований изучаются плодовый и маточный кровоток, определяются маркеры такого грозного осложнения беременности, как преэклампсия. Таким образом, весь антенатальный период протекает под контролем ультразвука. Кроме клинического значения, диагностический ультразвук стал методом документирования происходящих в антенатальном периоде событий. Доказано, что ультразвуковая фетометрия в динамике является документом, отражающим срок беременности, по ее результатам вычисляется срок родов и задержка внутриутробного развития плода, принимаются решения о тактике ведения беременности [8].
В процессе родов эхография была задействована незначительно и в основном для цефалометрии при планировании родов, это было связано с дороговизной ультразвуковых аппаратов и в связи с этим невозможностью иметь ультразвуковой аппарат в каждом родзале. В последние годы с развитием и удешевлением ультразвуковых технологий в мире наблюдается бурное внедрение диагностического ультразвука в родах. Как в свое время ультразвук совершил революцию в антенатальном наблюдении, так сейчас происходит и в ведении родов.
Главное значение имеет ультразвуковое исследование (УЗИ) во втором периоде родов для оценки продвижения головы плода по родовому каналу. Причем к этому моменту уже не имеет значения ни возраст беременной, ни ее вес, ни размеры плода. УЗИ в родах ставит своей задачей оценить продвижение головы плода через костное кольцо таза, показать возможность естественного родоразрешения в данном конкретном случае или дать достоверное заключение о необходимости оперативного вмешательства. При УЗИ в родах используется трансперинеальный доступ. В настоящее временя в мире разработано несколько методик трансперинеального УЗИ (ТПУЗИ) во втором периоде родов с целью оценки продвижения головы плода. Одним из самых доступных и информативных является угол прогрессии.
Задачами настоящего исследования явились:
- Оценка возможности использования угла прогрессии при трансперинеальном УЗИ во втором периоде родов для выбора метода родоразрешения - через естественные родовые пути либо методом кесарева сечения.
- Оценка возможности угла прогрессии для прогноза расчетного времени завершения второго периода родов.
Материал и методы
Обследованы 59 пациенток в возрасте от 20 до 38 лет (средний возраст 26,3 лет), из них 34 (57,6%) женщины были первородящие, 25 (42,4%) - повторнородящие. У всех обследованных плод находился в переднем виде затылочного предлежания, срок беременности у рожениц был в диапазоне 37-40 нед, рассчитанный по данным УЗИ I и II триместров. Начало второго периода родов оценивалось по полному открытию шейки матки и началу потужной деятельности. Роженицы находились в родовой палате, в положении лежа, с пустым мочевым пузырем. Предварительно пациентки подписали добровольное информированное согласие на проведение исследования.
Трансперинеальное УЗИ проводились на ультразвуковом портативном аппарате SonoAce-R3 (Samsung Medison) с использованием конвексного датчика 3,5 МГц. Датчик в стерильном чехле устанавливался на область половых губ или на промежность ниже уровня лобкового сочленения в сагиттальной плоскости так, чтобы на экране ультразвукового аппарата одновременно отображались и нижний полюс головы плода и симфиз в продольном сечении, изображение фиксировалось в режиме "freeze". На эхограмме с помощью двух калиперов вдоль длинной оси лобкового сочленения проводилась первая линия, вторая линия с помощью двух других калиперов проводилась из самой нижней точки симфиза к самой нижней точке продвинутой части кости черепа плода [3]. А. Barbera и соавт. назвали угол между этими двумя линиями как "угол продвижения головки", в настоящее время его принято называть "углом прогрессии" [3]. При измерениях угла использовалась программа "оценки тазобедренного сустава". Чтобы получить угол прогрессии мы вычитали полученный угол из 180°.
Влагалищное исследование проводилось до измерения угла прогрессии опытным акушером-гинекологом со стажем работы более 10 лет. Измерение угла прогрессии проводилось сразу после влагалищного исследования опытным специалистом ультразвуковой диагностики со стажем работы более 5 лет. Трансперинеальное УЗИ с измерением угла прогрессии проведено 59 роженицам всего 150 раз, от 2 до 4 раз каждой, с интервалом 5 минут. Фиксировалось время от момента каждого измерения угла до рождения ребенка, оценка состояния новорожденных сразу после рождения была в пределах 6-10 баллов (в среднем 9 баллов) по шкале Апгар. Масса новорожденных составляла от 2 450 до 3 800 г (в среднем 3 350 г).
Результаты
В соответствии с полученными данными измерения углов прогрессии роженицы были разделены на две группы: 1-я группа - 6 (10,2%) женщин, у которых угол прогрессии при всех измерениях был меньше 120°, 2-я группа - 53 (89,8%) женщины, у которых угол прогрессии был равен или более 120°.
У рожениц 1-й группы значения угла прогрессии варьировали от 109 до 117°, роды у них были завершены путем операции кесарева сечения (рис. 1).
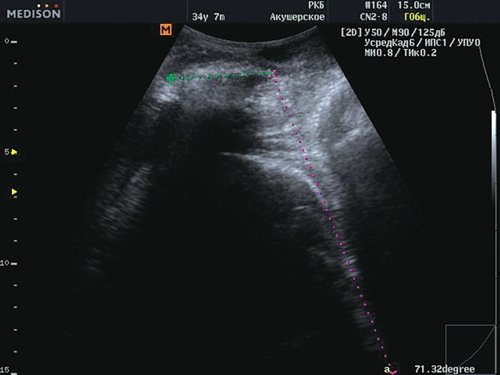
Рис. 1. Угол прогрессии равен 109° - роды через естественные родовые пути не возможны.
Во 2-й группе у всех пациенток каждый последующий угол превышал значение предыдущего, что свидетельствовало о продвижении головы плода по родовому каналу. Во всех случаях с углом прогрессии более 120° роды завершались через естественные родовые пути (рис. 2, 3), что соответствует данным зарубежных исследований [1].
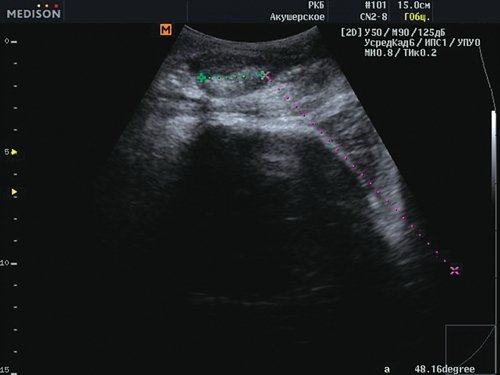
Рис. 2. Угол прогрессии равен 132° - роды через естественные родовые пути возможны.
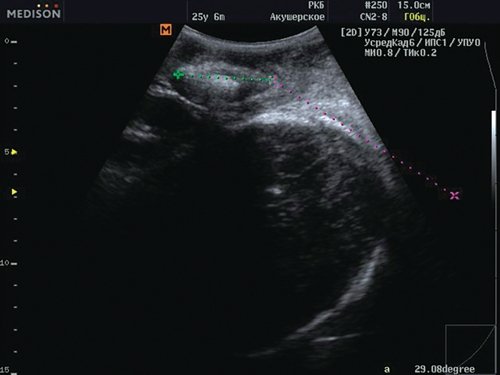
Рис. 3. Угол прогрессии равен 151° - роды через естественные родовые пути возможны.
Для расчета времени завершения второго периода родов через естественные родовые пути все ультразвуковые измерения у рожениц были разделены на четыре группы по углу прогрессии: 1-я группа - 120-130°; 2-я группа - 131-165°; 3-я группа - 166-200°; 4-я группа - > 200°. Затем каждая из групп была сопоставлена со временем рождения ребенка (таблица).
| Угол прогрессии, ° | Количество измерений угла прогрессии | Время от измерения угла прогрессии до рождения ребенка, мин М ± m |
|---|---|---|
| 120-130 | 25 | 43,6±1,05 |
| 130-165 | 65 | 31,2±1,95 |
| 166-200 | 39 | 25,6±2,01 |
| > 200 | 21 | 10±1,7 |
По этим данным была построена кривая "выживаемости" Каплана-Мейера (рис. 4), которая позволяет прогнозировать время рождения ребенка от момента измерения угла прогрессии.
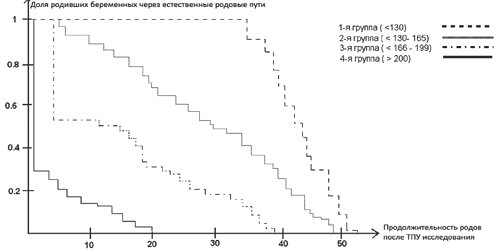
Рис. 4. Кривая Каплана-Мейера показывает время родов через естественные родовые пути после трансперинеального УЗИ в соответствии с данными угла прогрессии.
Соответственно графику, чем больше угол, тем быстрее завершатся роды:
- при угле 120-130° время родов составляло от 35 до 50 мин;
- при угле 130-165° время родов составляло от 8 до 48 мин;
- при угле 166-200° время родов составляло от 5 до 38 мин;
- при угле > 200° время родов составляло от 2 до 20 мин.
Выводы
- Трансперинеальное УЗИ с динамическим измерением угла прогрессии может быть использовано для контроля продвижения головы плода во втором периоде родов. Угол прогрессии > 120° предполагает родоразрешение через естественные родовые пути. Угол прогрессии меньше 120° указывает на необходимость завершения родов операцией кесарева сечения.
- Угол прогрессии, измеренный при помощи трансперинеального УЗИ, дает возможность прогнозировать длительность второго периода родов.
Заключение
Трансперинеальное УЗИ во втором периоде родов является высокоинформативным для оценки продвижения головы плода. Правильная оценка результатов позволяет снизить количество проведения неоправданных кесаревых сечений. С другой стороны, при наличии родовой опухоли у плода УЗИ с измерением угла прогрессии дает возможность принять правильное своевременное решение в пользу кесарева сечения. Сохранение эхограмм в электронном виде и на бумажных носителях позволяет документировать принятые решенияв плане изменения тактики ведения родов. Трансперинеальное УЗИ во втором периоде родов с измерением угла прогрессии могут проводиться на портативных ультразвуковых аппаратах типа SonoAce R3, которые, кроме того, позволяют документировать полученные результаты в электронном виде.
Литература
- Савельева Г.М. Кесарево сечение и его роль в современном акушерстве // Акушерство и гинекология. 2008. 3. С. 10-15.
- Комиссарова Л.М., Токова З.З., Мекша Ю.В. Абдоминальное родоразрешение первобеременных женщин // Акушерство и Гинекология. 2006. 5. С. 18-21.
- Barbera A., Pombar X., Perugino G., Lezotte D., Hobbins J. A new method to assess fetal head descent in labor with transperineal ultrasound // Ultrasound Obstet Gynecol. 2009. V. 33. Р. 313-319.
- Fox L.K., Huerta-Enochian G.S., Hamlin J.A., Katz V.L. The magnetic resonance imaging-based fetal-pelvic index: a pilot study in the community hospital // Am J Obstet Gynecol. 2004. V. 190. N 6. P. 1679-1685.
- Tukeva T.A., Aronen H.J., Karjalainen P.T. et al. Low-field MRI pelvimetry // Eur. Radiol. 1997. V. 7. N 2. P. 230-234.
- Wischnik A., Lehmann K.J., Zahn K. et al. Changes in pelvic anatomy in 8 decades computerized tomography study of obstetrically relevant pelvic measurements // Geburtshilfe Perinatol. 1992. V. 196. N 2. P. 49-54.
- Терновой С.К., Волобуев А.И, Куринов С.Б., Панов В.О., Шария М.А. Магнитно-резонансная пельвиометрия // Медицинская визуализация. 2001. 4. С. 6-12.
- Демидов В.Н., Бычков П.А., Лонгвиненко А.В., Воеводин С.М. Ультразвуковая биометрия. Справочные таблицы и уравнения // Клинические лекции по ультразвуковой диагностике в перинатологии / Под ред. Медведева М.В., Зыкина Б.И. М.: Диагноз, 1990. С. 83-92.

УЗИ сканер HS70
Точная и уверенная диагностика. Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Публикации по теме
- Новый эхографический признак для изучения нижней челюсти плода в норме и при патологии (микрогнатии) в I триместре беременности (11-14 недель) - Андреева Е.Н.
- Диагностика патологии эндометрия в постменопаузе: применение 2D и 3D технологий - Лысенко О.В.
- Ультразвуковая диагностика в родах - Терегулова Л.Е.
- Диагностика инвазивной трофобластической неоплазии с помощью трехмерной сонографии. Клинический случай - Тохунц К.А.
- Возможности трехмерной эхографии в диагностике внутриматочной патологии - Лукьянова Е.А.

