Возможности ультразвуковой топографической характеристики эпителиального копчикового хода (клиническое наблюдение)
Рубрика: Эхография брюшной полости

УЗ сканер Samsung HM70A
Портативный аппарат экспертного класса, монокристальные датчики, полноэкранный режим отображения, эластография, 3D/4D в корпусе ноутбука. Гибкая трансформация в стационарный сканер при наличии тележки.
Введение
Эпителиальный копчиковый ход (ЭКХ; синонимы: пилонидальный синус, пилонидальная киста, пилонидальная болезнь) впервые был описан W.W. Mayo в 1833 г. как киста, содержащая волосы и расположенная ниже копчика. Впервые отдельные симптомы данного заболевания в 1847 г. представил A.W. Anderson в письме к редактору "Boston Medical and Surgical Jour nal", озаглавленном "Hair extracted from an ulcer" ("Волосы, извлеченные из язвы"), в котором сообщалось о наблюдении пациента с кистой в области копчика, содержимым которой были волосы [1, 2]. Позднее J.M. War ren в 1854 г. более подробно описал клиническую картину заболевания, дал рекомендации по его лечению и объяснил этиопатогенез болезни. Автор впервые предположил, что причиной возникновения заболевания является неправильный рост волос в межъягодичной области ("снаружи внутрь") [3]. В отдельную нозологию заболевание было выделено R.M. Hod ges в 1880 г., дав ей название "pilo ni dal sinus" (от латинских слов "pi lus" - волосы и "nidus" - гнездо) [4]. "Pilo nidal sinus" или "рilonidal desease" - термины, которые широко применяются в англоязычной литературе до настоящего времени [6-10, 12, 16, 17].
В 1949 г. А.Н. Рыжих и М.И. Битман предложили термин "эпителиальный копчиковый ход" [5], который в дальнейшем получил наибольшее распространение в отечественной медицине.
ЭКХ представляет собой узкий канал, выстланный эпителием, содержащий волосяные луковицы, сальные железы с наличием одного или нескольких точечных (первичных) свищевых отверстий, открывающихся на коже межъягодичной складки [11, 12]. Эта врожденная аномалия встречается у 26 пациентов на 100 тыс. населения, чаще у мужчин (соотношение 3-4 : 1) и составляет 1-2% от всех больных хирургического профиля (рис. 1). Чаще болезнь проявляется в возрасте от 15 до 30 лет [13-18].
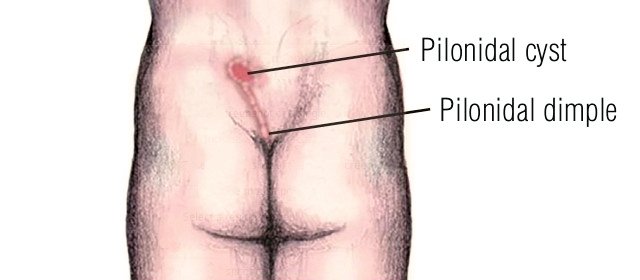
Рис. 1. Схема пилонидальной кисты (https://emedicine.medscape.com/article/788127-overview).
ЭКХ может длительное время протекать бессимптомно. В 80-90% случаев заболевание манифестирует с образования острого абсцесса в крестцово-копчиковой области, что, как правило, является поводом для обращения за медицинской помощью [13, 14, 20]. Основной причиной нагноения является нарушение дренажа просвета хода через первичное отверстие. В результате возникают гнойно-воспалительный процесс, инфицирование подкожной клетчатки и формирование абсцесса [5, 14-18, 20]. Предрасполагающими факторами являются травматизация крестцово-копчиковой области, избыточное скопление пота в межъягодичной складке, переохлаждение и повышенное развитие волосяного покрова в этой области [9, 11, 20].
Наиболее полной на сегодняшний день является классификация ЭКХ, предложенная ГНЦ колопроктологии (Ю.В. Дульцев, В.Л. Ривкин, 1988) [11]:
- Неосложненный ЭКХ (без клинических проявлений).
- Острое воспаление ЭКХ:
- инфильтративная стадия;
- абсцедирование. - Хроническое воспаление ЭКХ:
- инфильтративная стадия;
- рецидивирующий абсцесс;
- гнойный свищ. - Ремиссия воспаления ЭКХ.
По данным В.К. Гостищева и Л.П. Шалчкова, больные, страдающие ЭКХ, часто поступают в стационар с диагнозом "острый парапроктит", "флегмона поясницы", "абсцесс крестцово-копчиковой области", что свидетельствует о недостаточной осведомленности врачей об этой болезни [14].
Лечебные мероприятия зависят от стадии процесса. Радикальное лечение ЭКХ - только хирургическое. Острое воспаление требует незамедлительной операции, хроническое воспаление ЭКХ целесообразно оперировать в плановом порядке.
Для топографической характеристики ЭКХ использование ультразвукового метода является доступным и высокоинформативным. УЗИ крестцово-копчиковой области позволяет оценить локализацию, размеры, структуру патологического очага, наличие дополнительных ходов, степень вовлечения в воспалительный процесс окружающих тканей, подкожной жировой клетчатки, глубину расположения патологического очага от кожных покровов [19, 20]. Эхографически ЭКХ выглядит как гипо- или анэхогенное аваскулярное образование вытянутой формы, расположенное в дерме и прилежащей подкожно-жировой клетчатке, неоднородной структуры с наличием гиперэхогенных включений (волосяные луковицы), с отходящими от него свищевыми ходами различной формы и локализации. При присоединении инфекции и развитии абсцесса по периферии образования отмечается сосудистая реакция различной степени выраженности [19].
Сканирование проводят в продольной и поперечной плоскостях на ультразвуковых аппаратах с использованием линейных датчиков частотой не менее 12 МГц в режиме серой шкалы и ультразвуковой ангиографии.
В процессе обследования необходимо в первую очередь лоцировать основной канал ЭКХ и отходящие от него к поверхности кожи свищевые ходы, далее оценить размер основного канала, наличие в нем содержимого, а также количество и размер свищевых ходов, что имеет принципиальное значение для определения объема предстоящего оперативного вмешательства. Исследование следует проводить широким полем сканирования в связи с большой вариабельностью расположения основного канала и свищевых ходов. В режиме ультразвуковой ангиографии оценивают выраженность сосудистой реакции в прилежащей подкожно-жировой клетчатке.
Несмотря на относительную простоту и доступность ультразвуковой диагностики ЭКХ, практические врачи мало осведомлены о возможностях метода как для первичной диагностики, так и динамического наблюдения, что и послужило основанием для представления данного клинического наблюдения.
Клиническое наблюдение
Пациент М., 28 лет, обратился в поликлинику с жалобами на наличие свищевого отверстия в крестцово-копчиковой области с гнойным отделяемым. Из анамнеза заболевания известно, что считает себя больным в течение нескольких лет, периодически отмечал появление болезненного набухания в крестцово-копчиковой области и самопроизвольное вскрытие гнойника, однако к врачам не обращался, лечился самостоятельно.
При осмотре общее состояние удовлетворительное. Кожные покровы и видимые слизистые бледно-розовой окраски. Дыхательных, гемодинамических нарушений нет. Артериальное давление 120/80 мм рт.ст. Пульс 72 уд/мин, ритмичный. Живот мягкий, безболезненный при пальпации. Стул регулярный, оформленный. Дизурии нет.
При осмотре в межъягодичной складке на расстоянии 6 см от ануса определяются 3 точечных первичных свищевых отверстия, от которых отходит при пальпации плотный тяж, идущий в каудальном направлении, на расстоянии 3 см от них и на 1 см латеральнее средней линии определяется вторичное свищевое отверстие до 0,3 см в диаметре с гипергрануляциями и гнойным отделяемым. При пальцевом исследовании прямой кишки без особенностей. Пациенту установлен клинический диагноз: хроническое воспаление ЭКХ с вторичным свищевым отверстием.
Для уточнения характера поражения проведено УЗИ мягких тканей крестцово-копчиковой области, при котором на глубине 0,7 см от поверхности кожи определяется гипоэхогенный участок вытянутой формы неоднородной структуры размерами 6,5 х 0,8 х 0,6 см с наличием свищевых ходов, открывающихся на кожу крестцово-копчиковой области: краниально с наличием свищевого отверстия диаметром 0,6 см и каудально - два рядом расположенных свищевых хода размерами 0,2 х 0,6 см и 0,2 х 0,5 см. Также краниально визуализируется формирующийся свищевой ход размерами 0,4 х 0,1 см, слепо заканчивающийся в подкожно-жировой клетчатке (рис. 2а, б). По периферии свищевых ходов отмечается умеренно выраженная сосудистая реакция в подкожно-жировой клетчатке (рис. 2в, г). При соноэластографии свищевой ход картируется трехцветно, что свидетельствует о вероятном наличии густого содержимого в просвете (рис. 2д).
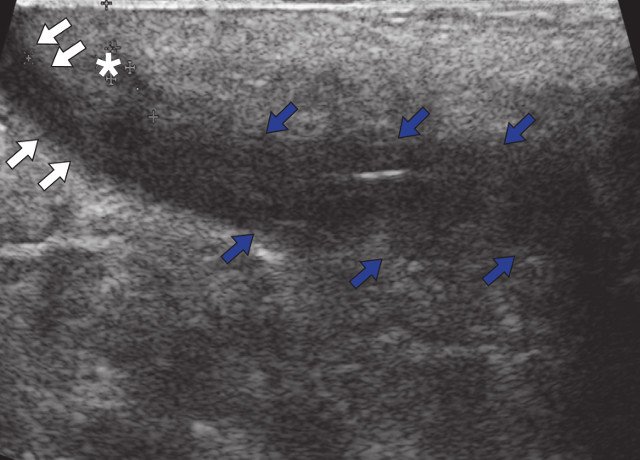
а) В-режим. Эпителиальный копчиковый ход (синие стрелки). Краниально расположенный свищевой ход (белые стрелки) и формирующийся свищевой ход (звездочка).
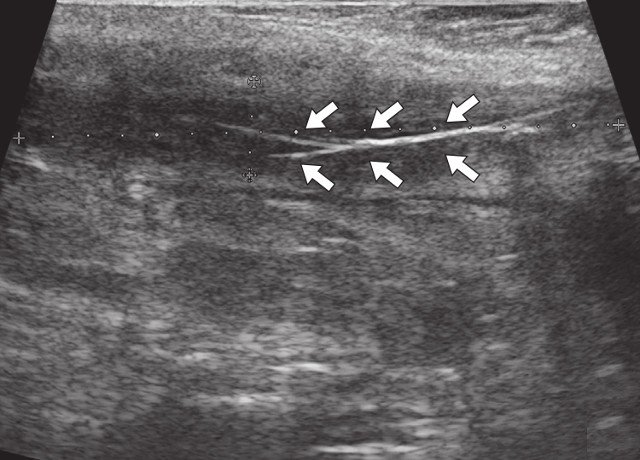
б) В-режим. В просвете гипоэхогенного участка небольшое количество жидкости и гиперэхогенные линейные структуры (волосы - белые стрелки).
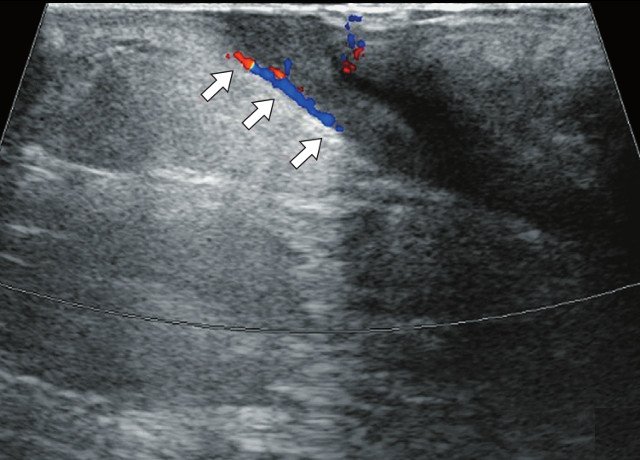
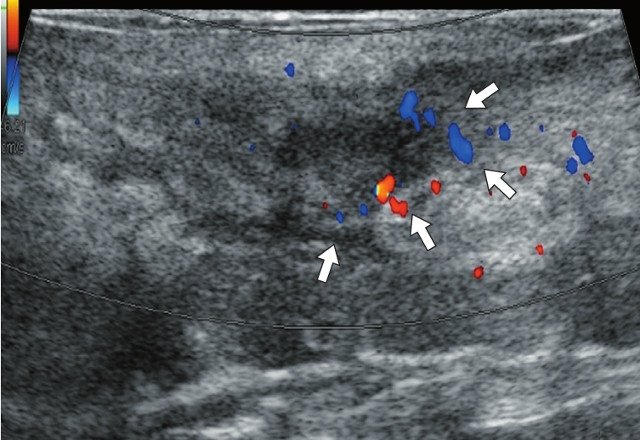
в) Режим ЦДК. В подкожно-жировой клетчатке по периферии краниально расположенного свищевого хода отмечается обогащение сосудистого рисунка (белые стрелки).
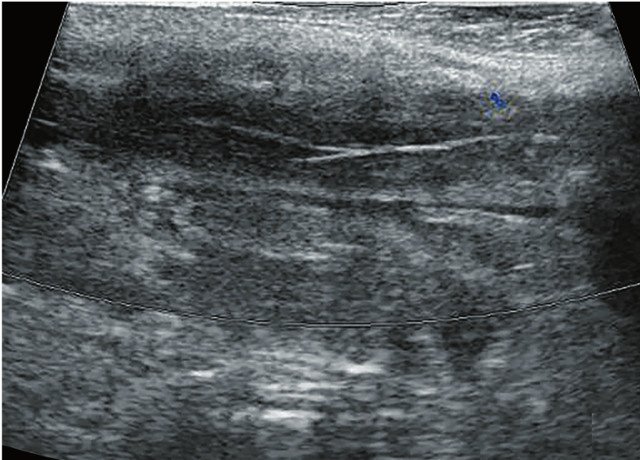
г) Режим ЦДК. В подкожно-жировой клетчатке по периферии гипоэхогенного участка сосудистый рисунок не обогащен.
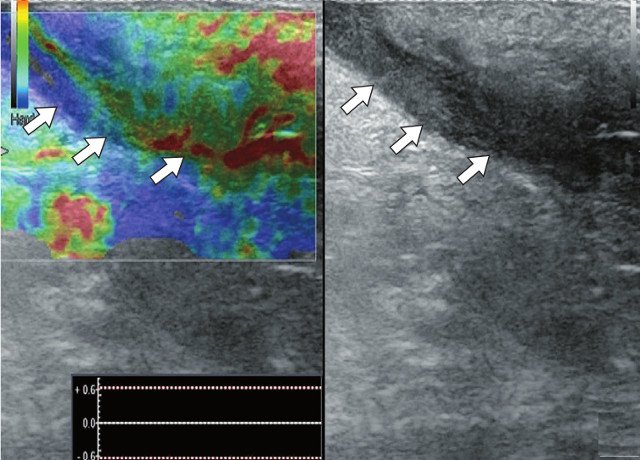
д) Режим компрессионной эластографии. Свищевой ход окрашивается трехцветно, что характерно для жидкостьсодержащих образований (белые стрелки).
С учетом выявленной ультразвуковой картины пациенту было выполнено оперативное вмешательство в объеме иссечения эпителиального копчикового хода. В послеоперационном периоде проводились ежедневные перевязки (промывание раны растворами антисептиков, наложение повязок с мазями на водо- и жирорастворимой основе).
Через 3 мес при контрольном осмотре сохранялись жалобы на дискомфорт в крестцово-копчиковой области при физической нагрузке. При осмотре в межъягодичной складке и крестцово-копчиковой области определялся послеоперационный рубец без признаков воспаления.
При контрольном УЗИ: на глубине 0,7 см от поверхности кожи определяется участок умеренно сниженной эхогенности вытянутой формы неоднородной структуры размерами 6,9 х 0,8 х 0,8 см. В проекции свищевых ходов лоцируются участки умеренно сниженной эхогенности размерами: краниально - 0,7 х 0,8 х 0,8 см, каудально - 0,8 х 0,8 х 0,7 см и 0,9 х 0,6 х 1,0 см - рубцовые изменения (рис. 3а). По периферии описываемых образований в подкожно-жировой клетчатке сосудистая реакция не определяется (рис. 3б). По ходу участка вытянутой формы сниженной эхогенности на глубине 0,5 см от поверхности кожи визуализируется остаточная полость в виде гипоэхогенного участка умеренно неоднородной структуры с четкими неровными контурами размерами 1,2 х 0,5 х 1,0 см, объемом 0,34 мл, с наличием единичных сосудов по периферии (рис. 3в, г). При соноэластографии гипоэхогенный участок картируется трехцветно, что не позволяет исключить наличие густого содержимого в просвете участка (рис. 3д, е). Сделано заключение о наличии остаточной полости с серозно-гнойным содержимым.
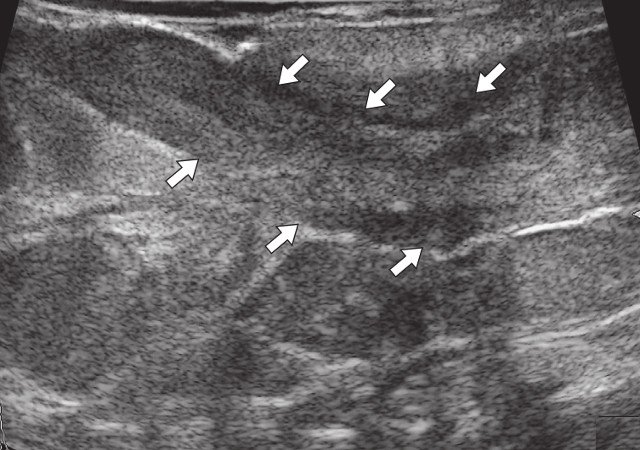
а) В-режим, через 3 мес после оперативного вмешательства. Описываемый гипоэхогенный участок вытянутой формы неоднородной структуры (стрелки) прежних размеров, эхогенность его повысилась.
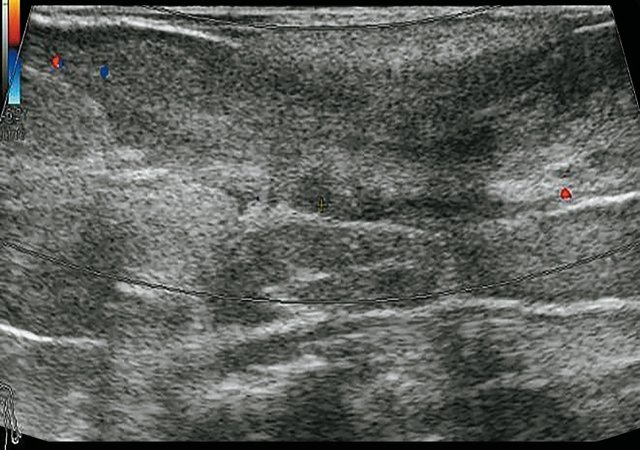
б) Режим ЦДК, через 3 мес после оперативного вмешательства. По периферии образования и свищевых ходов сосудистая реакция не определяется.
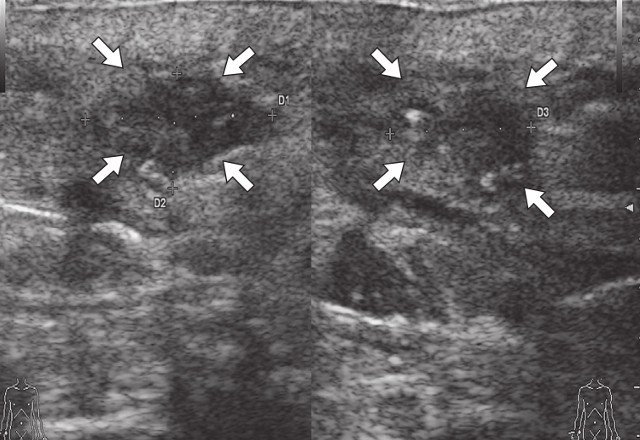
в) В-режим, через 3 мес после оперативного вмешательства. Остаточная полость (стрелки) умеренно неоднородной структуры с четкими неровными контурами.
г) Режим ЦДК, через 3 мес после оперативного вмешательства. По периферии остаточной полости - умеренно выраженная сосудистая реакция (стрелки).
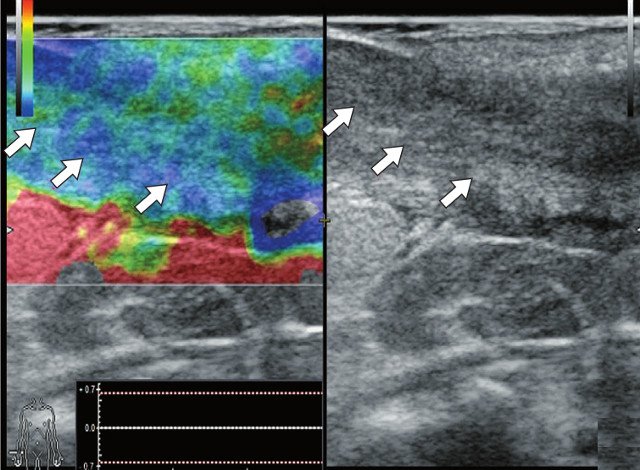
д) Режим компрессионной эластографии. Свищевой ход окрашивается с преобладанием эластичного компонента (стрелки).
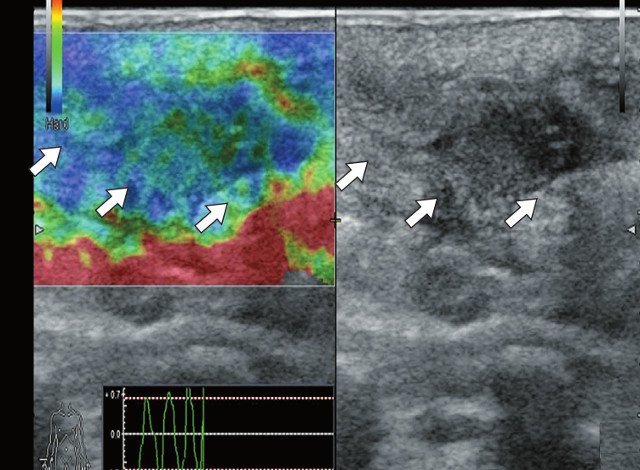
е) Режим компрессионной эластографии. Остаточная полость окрашивается с преобладанием эластичного компонента (стрелки).
Пациенту под местной анестезией было произведено вскрытие остаточной полости, проводились ежедневные перевязки, рана зажила вторичным натяжением.
Через 6 мес при контрольном осмотре пациент жалоб не предъявлял. При осмотре в межъягодичной складке и крестцово-копчиковой области определяется послеоперационный рубец без признаков воспаления.
При УЗИ через 6 мес после оперативного лечения: на глубине 0,7 см от поверхности кожи в проекции участка сниженной эхогенности отмечается повышение эхогенности на протяжении 6,2 х 0,6 х 0,4 см (рис. 4а). В проекции свищевых ходов описываемые ранее участки умеренно сниженной эхогенности не выявляются. Сосудистая реакция в подкожно-жировой клетчатке не определяется (рис. 4б).
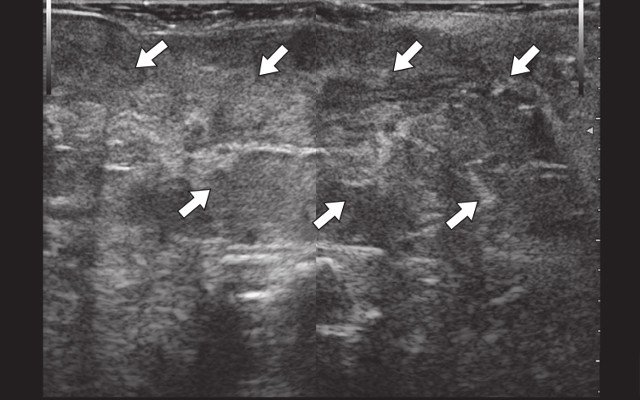
а) В-режим, через 6 мес после оперативного вмешательства. Рубцовые изменения в крестцово-копчиковой области (стрелки).
б) Режим ЦДК, через 6 мес после оперативного вмешательства. Сосудистая реакция не определяется.
Заключение
Таким образом, УЗИ ЭКХ позволяет определить глубину расположения, локализацию, размеры, форму хода, наличие свищевых ходов и дополнительных гнойных затеков, оценить состояние мягких тканей, контролировать процесс заживления после оперативного лечения, своевременно диагностировать появление остаточных полостей и оправдано рекомендуется к выполнению не только в специализированных колопроктологических стационарах, но и в медицинских учреждениях общего профиля.
Литература
- Hull T.L., Wu J. Pilonidal desease // Surg Clin N Am. 2002; 82 (6): 1169-1185.
- Anderson A.W. Hair eхtracted from an ulcer // Boston Med Surg. J. 1847; 36: 74.
- Warren J.M. Abscess containing hair on the nates // Am J Med Sci. 1854; 28: 113-117.
- Hodges R.M. Pilonidal sinus // Boston Med Surg J. 1880; 103: 485-486.
- Шелыгин Ю.А., Благодарный Л.А. Справочник по колопроктологии. М.: Литтерра, 2012. 596 с.
- Jones D.J. Pilonidal sinus. ABC of colorectal diseases. Br Med J. 1992; 305: 410-412.
- Anil Sunkara, Wagh D.D., Sameer Harode. Intermammary Pilonidal Sinus // Int J Trichology. 2010; 2 (2): 116-118.
- Armstrong J.H., Barsia P.J. Pilonidal sinus di sease: the conservative approach // Arch Surg. 1994; 129: 914-919.
- Khanna A., John L., Rombeau M. Pilonidal Disease // Clin Colon Rectal Surg. 2011; 24 (1): 46-53.
- Marza L. Reducing the recurrence of pilonidal sinus disease // Nursing Times. 2013; 109 (25): 22-24.
- Дульцев Ю.В., Ривкин В.Л. Эпителиальный копчиковый ход. М.: Медицина, 1988. 125 с.
- Tezel E., Bostanci H., Azili C., Aadol Z. A new perspective for pilonidal sinus disease and its treatment // Marmara Med J. 2009; 22 (1): 85-89.
- Алчаков А.М. Оптимизация методов лечения эпи те лиального копчикового хода: Автореф. дисс. ... канд. мед. наук. Ставрополь, 2000. 23 с.
- Гостищев В.К., Шалчкова Л.П. Гнойная хирургия таза. М.: Медицина, 2000: 79-97.
- Даценко Б.М. Острое нагноение эпителиального копчикового хода. Харьков: Прапор, 2006. 165 с.
- Bascom J., Bascom T. Failed pilonidal surgery: new paradigm and new operation leading to cures // Arch Surg. 2002; 137 (10): 1146-1151.
- Brieller H.S. Infected pilonidal sinus // Langenbecks Arch Chir. 1997; 14 (4): 497-500.
- Кайзер Андреас М. Колоректальная хирургия. М.: Изд-во БИНОМ, 2011. 737 с.
- Wortsman X., Jemec G.B.E. Dermatologic ultra sound with clinical and histologic correlations. Springer Science + Business Media New York, 2013: 136-139.
- Батищев А.К. Подкожное иссечение эпителиального копчикового хода: Дисс. ... канд. мед. наук. М., 2016. 149 с.

УЗ сканер Samsung HM70A
Портативный аппарат экспертного класса, монокристальные датчики, полноэкранный режим отображения, эластография, 3D/4D в корпусе ноутбука. Гибкая трансформация в стационарный сканер при наличии тележки.
Публикации по теме
- Современная лучевая диагностика, тактика ведения неорганных забрюшинных опухолей - Курзанцева О.М.
- Возможности ультразвуковой диагностики в мониторинге лечения поддиафрагмального абсцесса - Бурков С.Г.
- Возможности ультразвуковой топографической характеристики эпителиального копчикового хода (клиническое наблюдение) - Бурков С.Г.
- Дивертикул желчного пузыря: возможности ультразвуковой диагностики (клиническое наблюдение) - Бурков С.Г.
- Возможности ультразвуковой диагностики абсцесса печени (клиническое наблюдение) - Бурков С.Г.



