Оценка ушной раковины плода как ключ к диагностике более серьезных изменений и синдромальной патологии. Два случая пренатальной диагностики
Рубрика: Эхография в акушерстве

УЗ сканер Samsung HS40
Лидер продаж в высоком классе. Монитор 21,5" высокой четкости, расширенный кардио пакет (Strain+, Stress Echo), экспертные возможности для 3D УЗИ в акушерско-гинекологической практике (STIC, Crystal Vue, 5D Follicle), датчики высокой плотности.
Ухо является сложным многофункциональным органом чувств. Дефекты развития органа слуха могут приводить к тяжелой инвалидизации человека. Изменение формы ушной раковины может являться как признаком изолированного поражения органа слуха, так и быть частью симптомокомплекса генетических и хромосомных синдромов. Ультразвуковое исследование позволяет оценить наружное ухо – ушную раковину.
Несмотря на кажущуюся простоту оценки формы и строения ушной раковины, ее исследование является непростой задачей. Это связано с «наружным» расположением данного органа, которое ограничивает возможности ее оценки.
К таким ограничениям, на наш взгляд, относятся:
- Прилегание ушной раковины к стенкам матки с отсутствием акустического окна. При благоприятных условиях отчетливой визуализации поддается только одна из двух ушных раковин.
- Использование только сагиттальной плоскости сканирования для оценки «рисунка» и формы ушной раковины. Аксиальная плоскость сканирования может быть применена только для оценки наличия двух ушных раковин. В условиях плотного прилегания головы плода к стенке матки оценка даже наличия ушной раковины будет проблематична. Оценка расположения ушных раковин еще более затруднительна, так как является весьма «субъективной», требует коронарной плоскости сканирования и всегда затруднена при «плотно прижатом» ухе.
Возможности оценки ушной раковины в скрининговых сроках
В сроке первого скрининга оценка наличия ушных раковин, как правило, не вызывает трудностей. Плод свободно располагается в полости матки, и классический аксиальный срез позволяет идентифицировать наличие «выступов» за пределы контура головы плода. Необходимо оценить симметричность расположения и размеров этих выступов. Однако оценить «рисунок» ушной раковины не представляется возможным.
Упор на оценку ушной раковины, на наш взгляд, должен быть сделан в сроке второго скрининга. Преимуществами этого срока являются два фактора:
- «Свободное» расположение плода в полости матки, при котором между стенкой матки и ухом плода имеется акустическое окно в виде околоплодных вод. А также имеются возможности для изменения положения плода в полости матки благодаря изменениям положения беременной.
- Наличие сформированной ушной раковины, размер которой позволяет оценить ее архитектонику.
По мере увеличения срока беременности голова плода будет все теснее прижиматься к стенкам матки, и оценка строения ушной раковины станет затруднительной. Конечно, оценка ушной раковины в сроках 21–30 нед может быть выполнена вполне удовлетворительно. Однако исследования в данных сроках не являются обязательными и носят спорадический характер. Кроме того, после 22 нед беременности резко сужаются возможности для изменения тактики ведения беременности.
Таким образом, ультразвуковая оценка ушной раковины является нетривиальной задачей пренатальной диагностики.
Хотим представить два случая пренатальной диагностики, в которых своевременная ультразвуковая оценка ушной раковины явилась ключом к правильному диагнозу.
Все исследования проведены на ультразвуковом сканере Samsung UGEO H60.
Наблюдение 1
Пациентка К., 36 лет. Беременность 21 нед. Соматический и гинекологический анамнез не отягощен. Мужу 36 лет, здоров, брак первый, неродственный. Фенотипы супругов, в том числе строение слуховых раковин и структур лица, без особенностей. В I триместре отмечает перенесенную острую вирусную респираторную инфекцию в 7–8 нед беременности. Комбинированный скрининг I триместра определил низкий риск частой хромосомной патологии (трисомий 21, 13, 18, полиплоидии) у плода.
При ультразвуковой оценке профиля плода (плановый скрининг II триместра в 21 нед) определяются микрогнатия (рис. 1) и аномалии формирования ушных раковин.
При оценке ушных раковин в аксиальной проекции выявлены их асимметричное расположение, асимметричная форма и размер (рис. 2). В аксиальном срезе левая ушная раковина на уровне верхней трети имеет типичную форму в виде «выступа» (рис. 3). Справа, на том же уровне, визуализация ушной раковины отсутствует (рис. 4).
В сагиттальной плоскости левая ушная раковина сформирована, рисунок ее сглажен. Также отчетливо визуализируется округлый преаурикулярный вырост (рис. 5, 6).
Правая ушная раковина, как таковая, отсутствует, ушная раковина представлена рудиментом – гомогенной полосочкой эхогенной ткани (рис. 7).
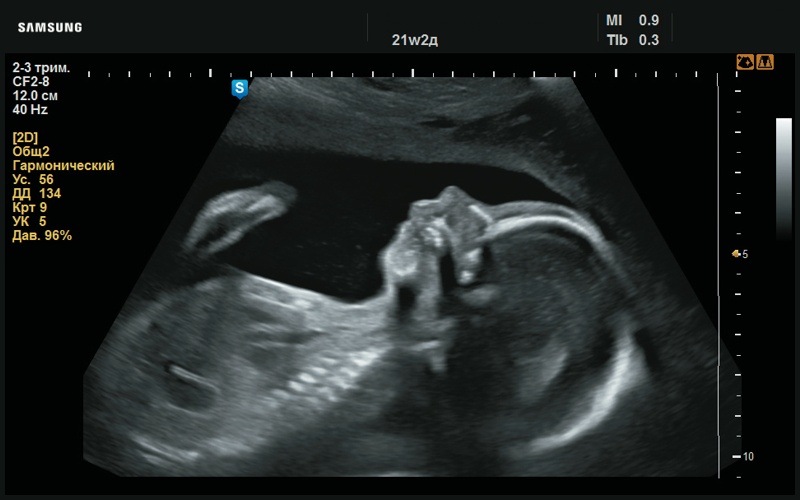
Рис. 1. Микрогнатия (врождённая гипоплазия челюстной кости, 21 нед беременности).
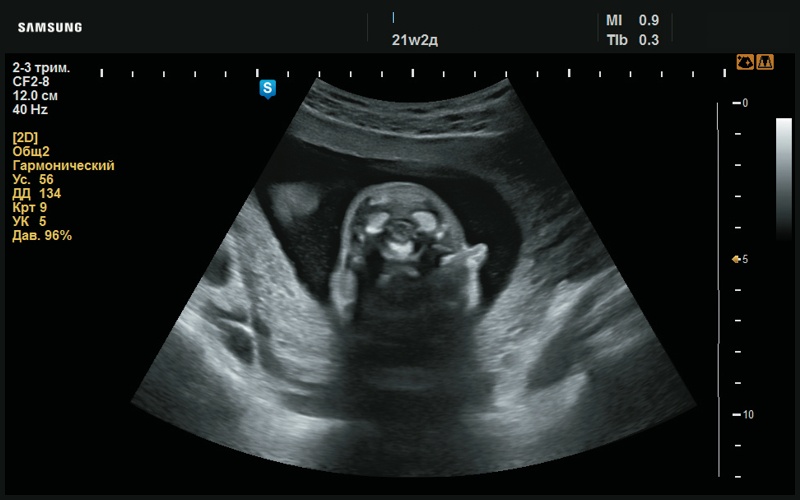
Рис. 2. Отсутствие визуализации правой ушной раковины (21 нед беременности).
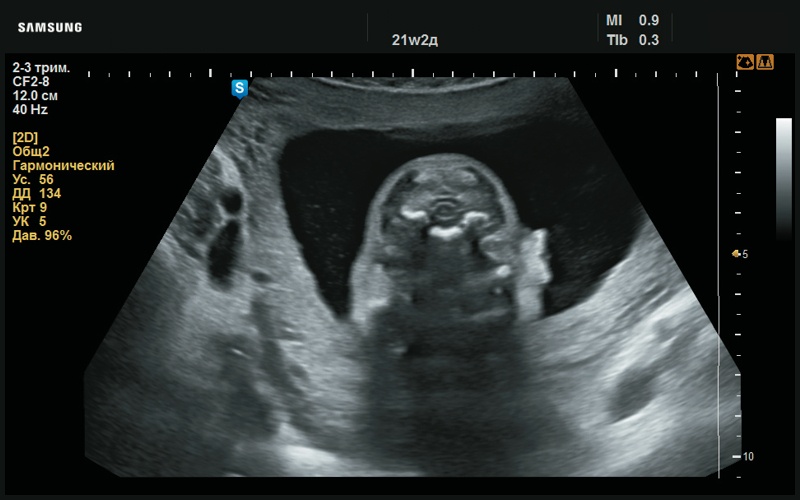
Рис. 3. Асимметричное изображение ушных раковин в аксиальном срезе (21 нед беременности).
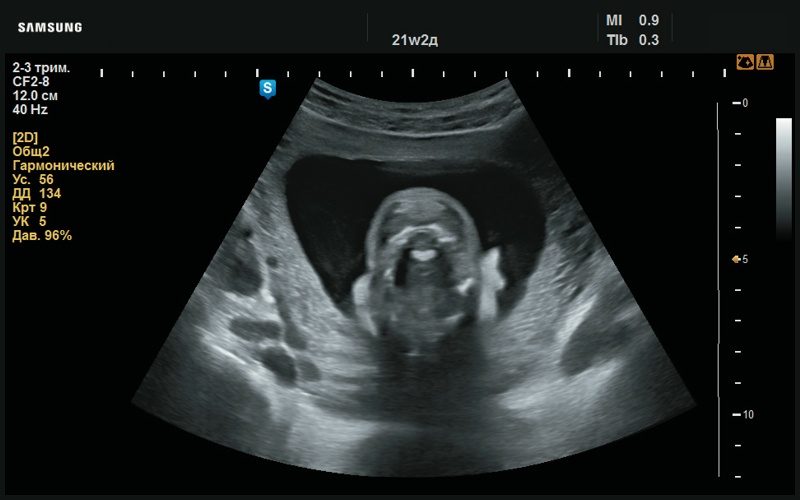
Рис. 4. Отсутствие визуализации правой ушной раковины (21 нед беременности).
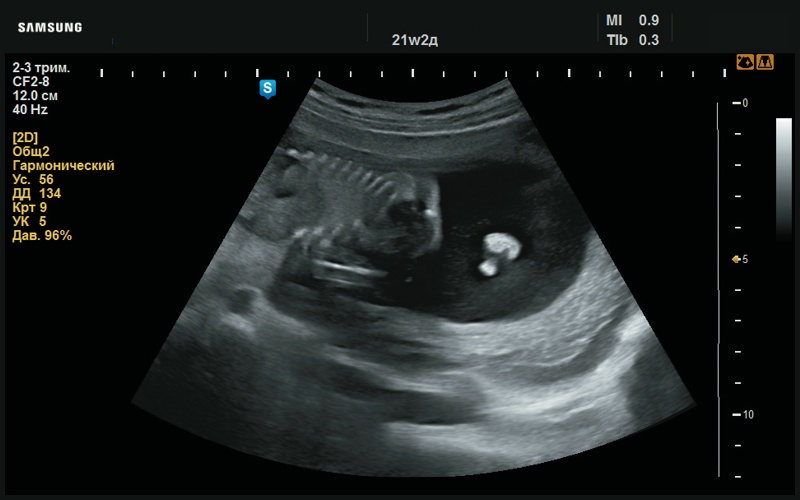
Рис. 5. Преаурикулярный вырост левой ушной раковины (21 нед беременности).
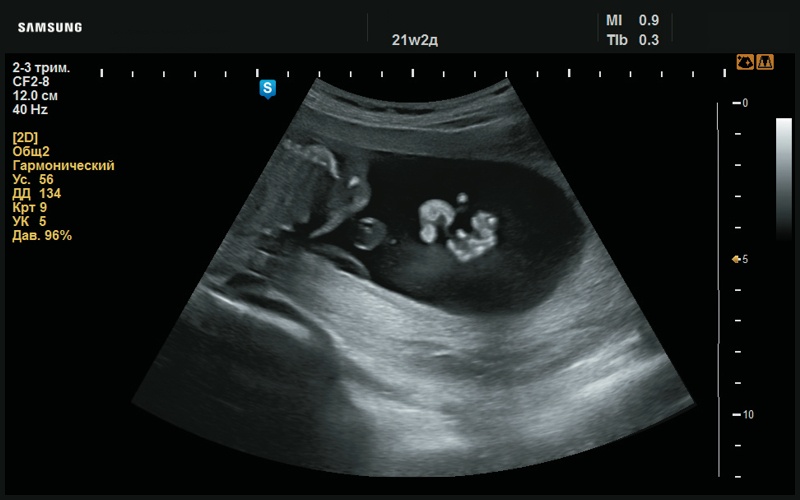
Рис. 6. Преаурикулярный вырост левой ушной раковины (21 нед беременности).
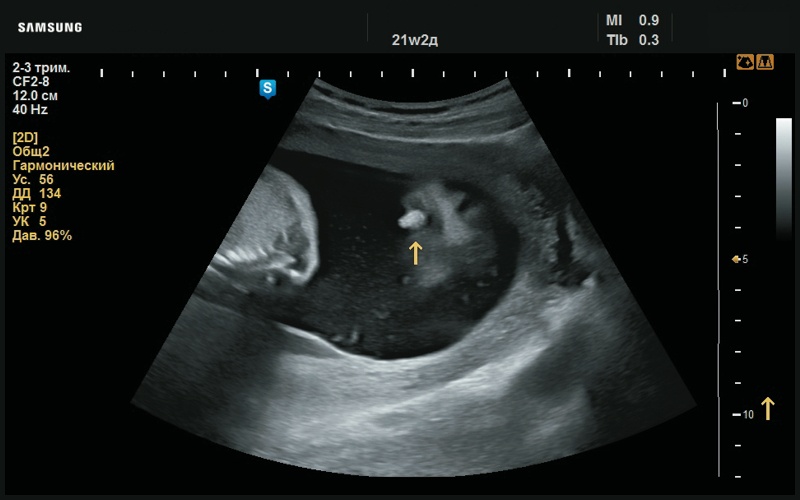
Рис. 7. Рудимент правой ушной раковины (стрелка, 21 нед беременности).
Беременной проведено МРТ плода. Заключение: низкое атипичное расположение левой ушной раковины. Тотальная/субтотальная аплазия правой ушной раковины. Микрогнатия.
Проведена медико-генетическая консультация по прогнозу потомства. Дифференциальная диагностика проводилась с синдромами Гольденхара, группой моногенных и хромосомных синдромов с микротией, микроретрогнатией (аутосомно-рецессивных, аутосомно-доминантных, Х-сцепленных), а также рассматривалась возможность тератогенного воздействия на плод в период органогенеза в I триместре.
Проведена инвазивная пренатальная диагностика путем трансабдоминального амниоцентеза с молекулярным кариотипированием на микроматрице Optima; числовых хромосомных нарушений, патогенных микроделеций и микродупликаций размером более 2000 Кб у плода не выявлено. Образец ДНК плода, выделенный из клеток амниотической жидкости, был также направлен на диагностику моногенной патологии методом полноэкзомного секвенирования.
Однако, учитывая срок беременности 21–22 нед, приближающийся к возрасту жизнеспособности плода, был проведен перинатальный консилиум с участием специалиста по детской челюстно-лицевой хирургии. Учитывая высокий риск наличия у плода синдромальной генетической патологии, инвалидизирующего порока развития органа слуха, необходимость многоэтапной хирургической коррекции и высокие риски задержки умственного развития ребенка, беременность была прервана по медицинским показаниям (с учетом информированного решения семьи) в период до достижения плодом возраста жизнеспособности (до 22 нед).
В результате патологоанатомического исследования подтверждены аплазия правого уха, микрогнатия (рис. 8), преаурикулярный вырост слева (рис. 9), низкое расположение ушных раковин. Кроме того, обнаружена большая срединная расщелина твердого нёба (рис. 10). При многочисленных пренатальных УЗИ и МРТ плода расщелина твердого нёба выявлена не была.
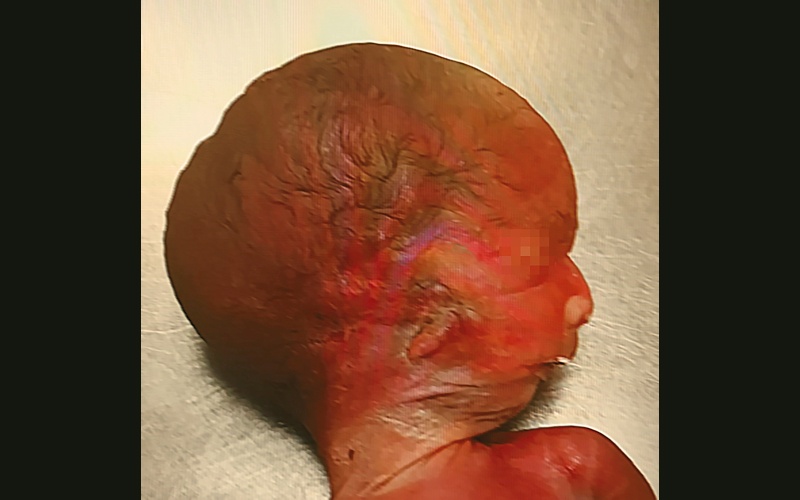
Рис. 8. Рудимент правой ушной раковины. Микрогнатия.
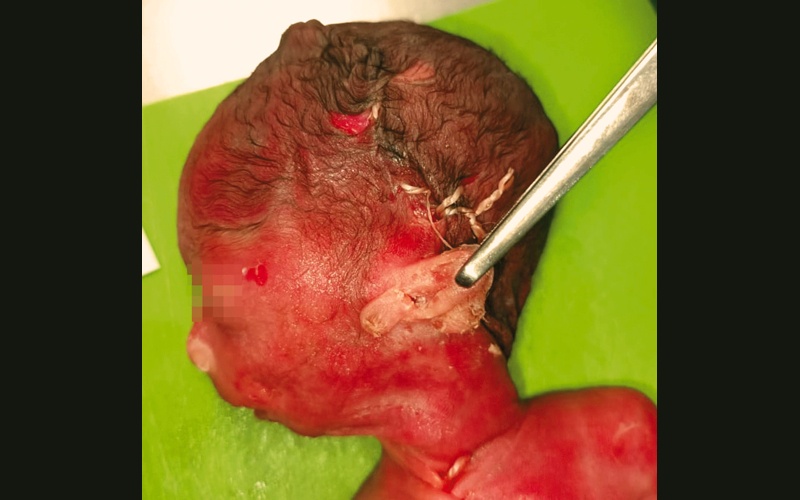
Рис. 9. Преаурикулярный вырост левой ушной раковины.
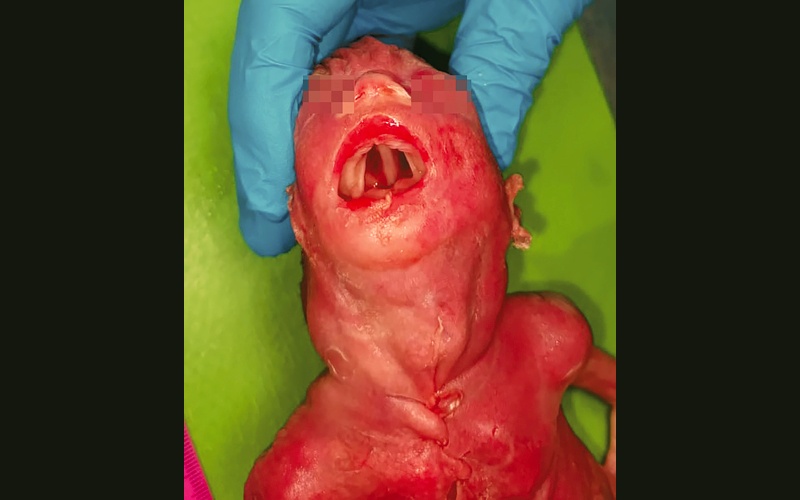
Рис. 10. Расщелина твердого и мягкого нёба.
Диагноз синдромальной патологии с неблагоприятным прогнозом для плода стал очевиден; более корректный диагноз, тип наследования и повторные риски для будущего потомства будут обсуждаться с семьей после получения результатов полноэкзомного секвенирования ДНК плода.
Наблюдение 2
Беременная С., 17 лет. Беременность 20+3 нед. По результатам комбинированного скрининга I триместра установлен высокий риск синдрома Дауна. По данным УЗИ (проведено в другой клинике), копчико-теменной размер 63 мм, толщина воротникового пространства 4 мм, отмечают «двойной контур» головки, ПИ (пульсационный индекс) в венозном протоке 1,2, определяется регургитация на трикуспидальном клапане. Носовые кости визуализируются отчетливо. Беременная самостоятельно обращается в коммерческую генетическую лабораторию для проведения неинвазивного пренатального скрининга (НИПС) ДНК плода по крови матери.
По результатам НИПС (расширенная панель: хромосомы 1, 2, 3, 4, 5, 6, 7, 8, 10, 11, 12, 14, 15, 17, 19, 20) получены низкие риски анеуплоидий по всем исследуемым хромосомам. Фракция плодовой ДНК в исследуемом образце составила 8,92%, что соответствовало высокоинформативной диагностической концентрации. Частота ложноположительных результатов по хромосомам 21,13.18 определена менее <1%, точность диагностики анеуплоидий по другим хромосомам, в том числе половым, не сообщалась.
Однако по результатам НИПС было указано отсутствие Y-хромосомы, и пол плода был идентифицирован как женский. По данным же УЗИ строение наружных половых органов плода соответствовало мужскому полу (рис. 11). Таким образом, уверенность пациентки в результатах генетического исследования подверглась сомнению, в связи с чем беременная обратилась за вторым мнением.
При УЗИ обращал на себя внимание рисунок ушных раковин: он сглажен, бороздки не выражены (рис. 12–14). Определяется плоский профиль с низкой переносицей (рис. 15–17). Макроглоссия (рис. 18–20). Умеренно выраженная пиелоэктазия с повышенной эхогенно- стью паренхимы почек (рис. 21, 22). Сердце сформировано правильно (рис. 23, 24). Шейная складка утолщена (рис. 25).
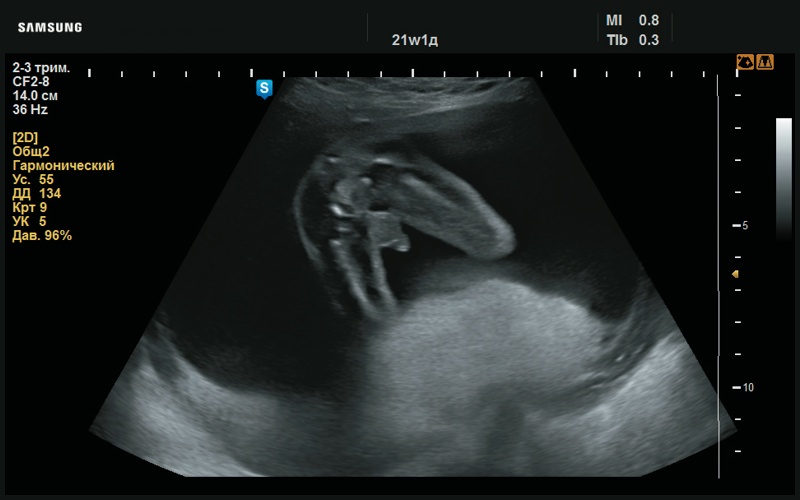
Рис. 11. Мужской пол (21 нед беременности).
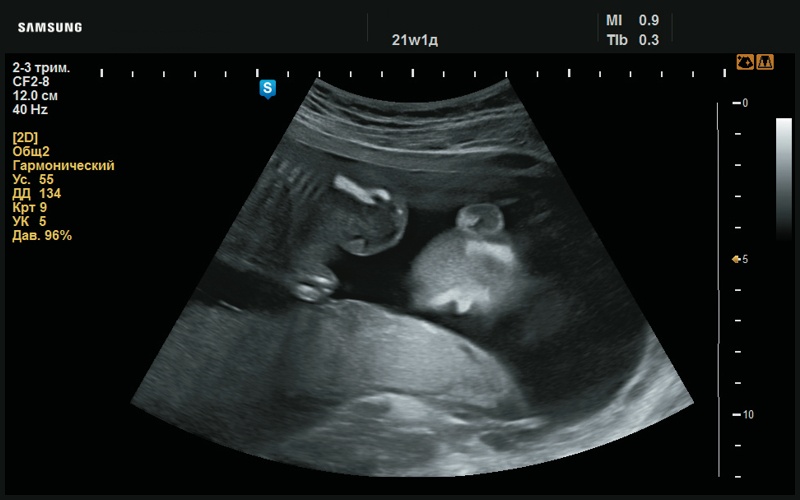
Рис. 12. Сглаженный рисунок ушной раковины (21 нед беременности).
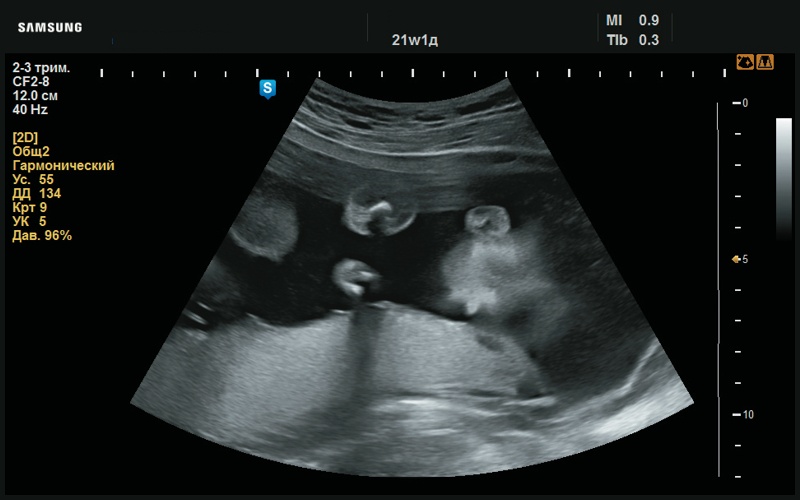
Рис. 13. Бороздки не выражены (21 нед беременности).
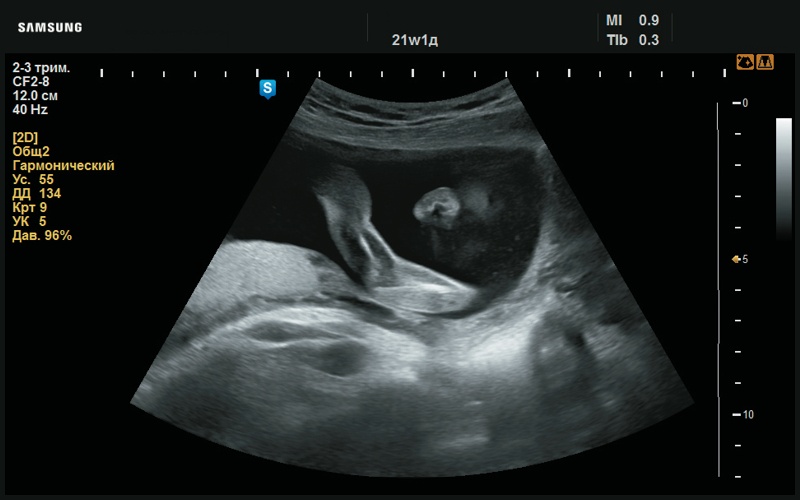
Рис. 14. Сглаженный рисунок ушной раковины (21 нед беременности).
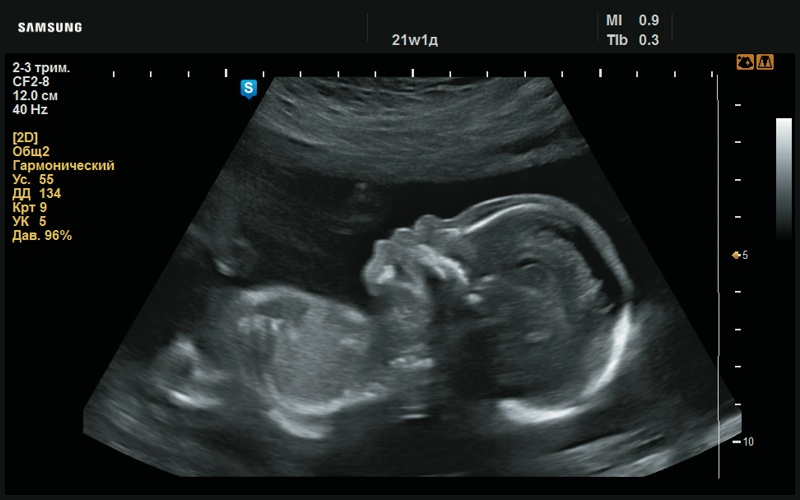
Рис. 15. Плоский профиль (21 нед беременности).
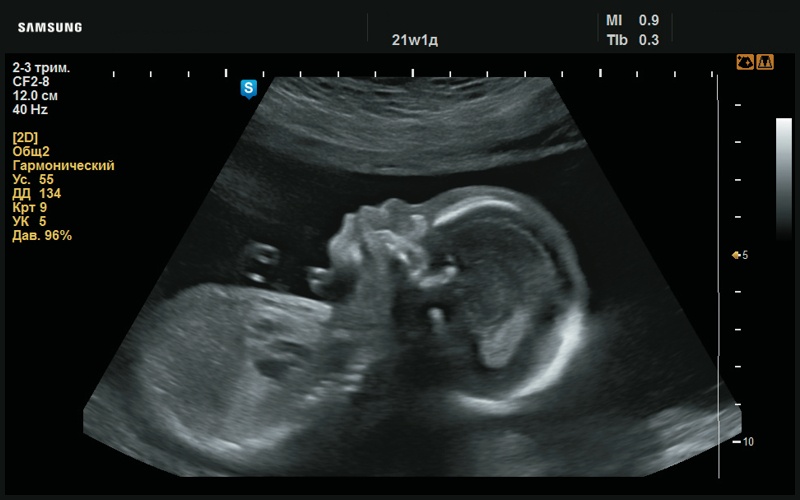
Рис. 16. Низкая переносица (21 нед беременности).
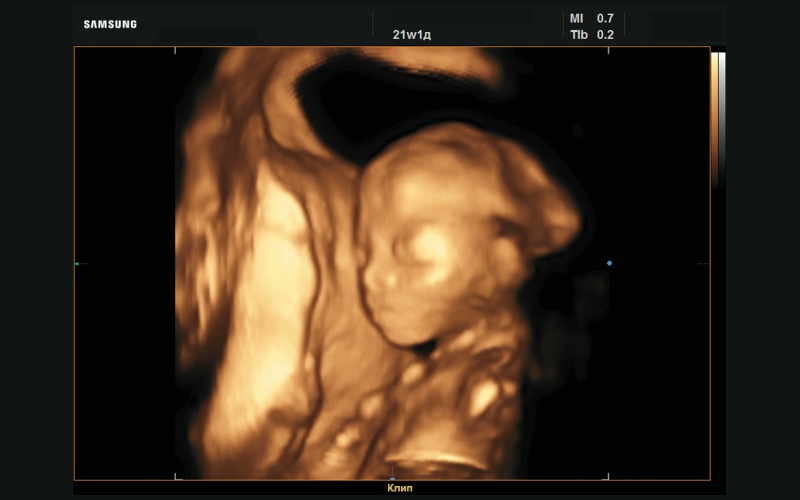
Рис. 17. Плоский профиль, 3D-реконструкция (21 нед беременности).
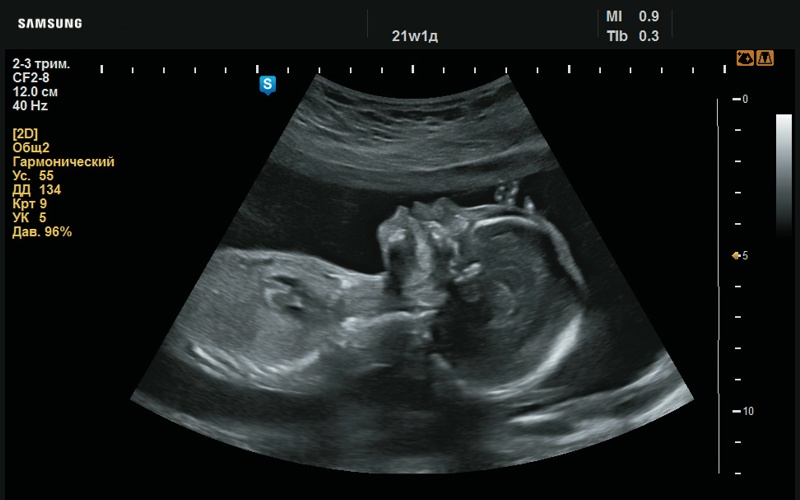
Рис. 18. Макроглоссия (аномально большой язык, 21 нед беременности).
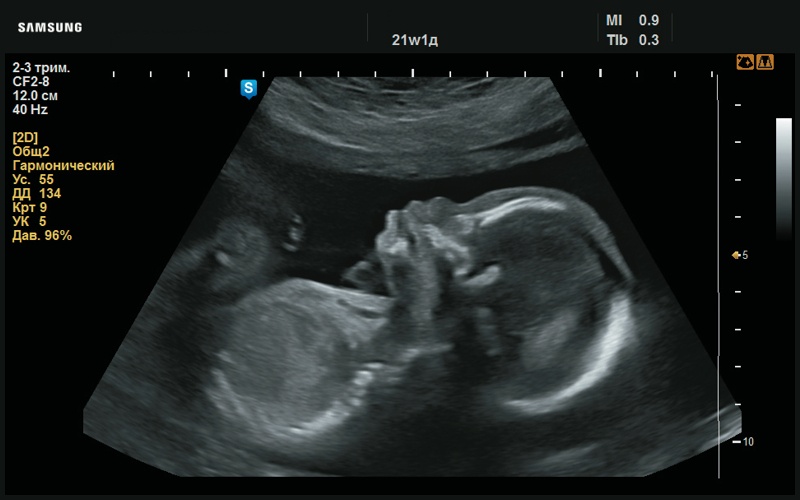
Рис. 19. Макроглоссия (21 нед беременности).
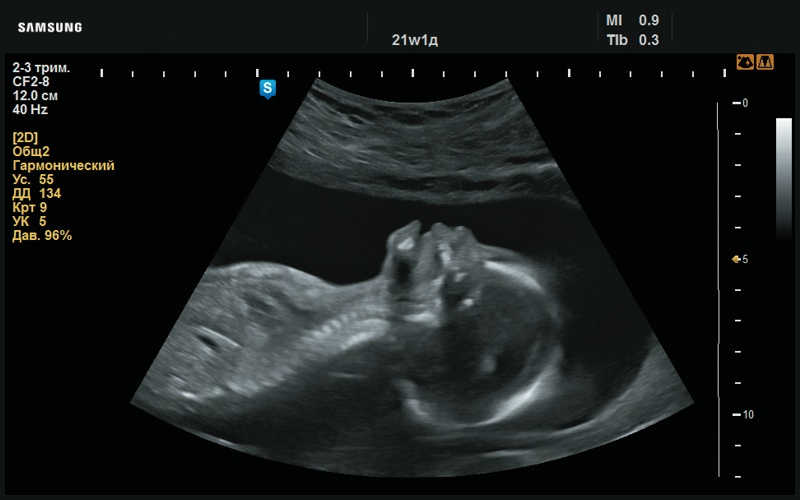
Рис. 20. Макроглоссия (21 нед беременности).
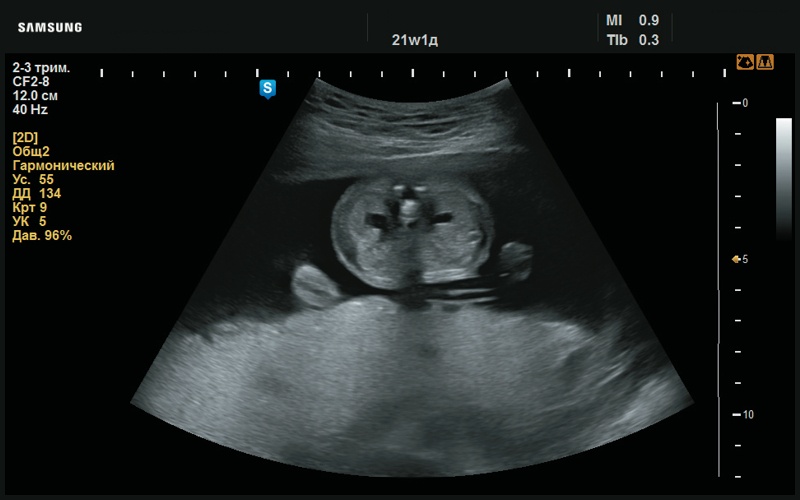
Рис. 21. Умеренная пиелоэктазия (21 нед беременности).
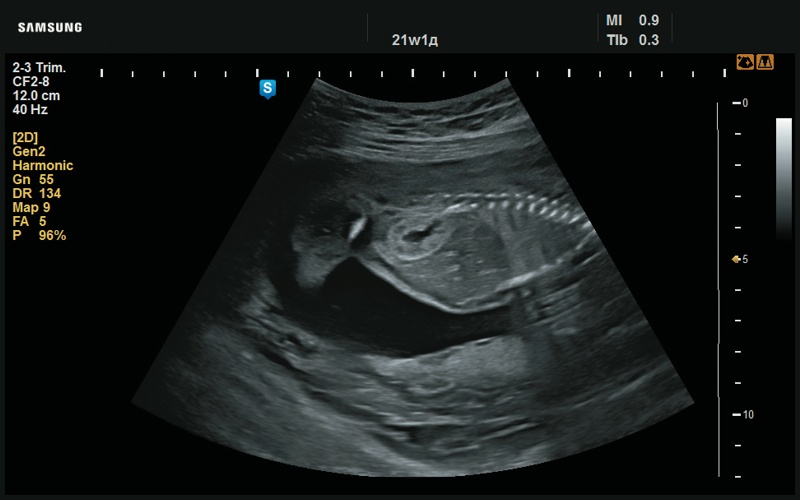
Рис. 22. Повышенная эхогенность паренхимы почек (21 нед беременности).
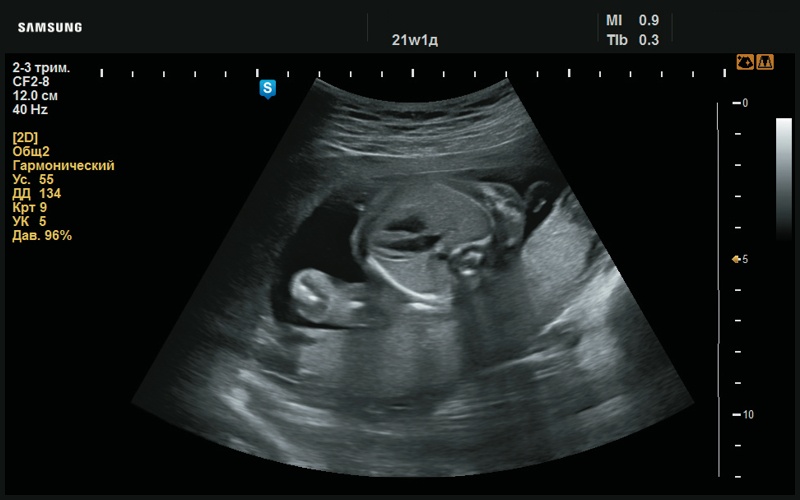
Рис. 23. Четырехкамерное сердце, в норме (21 нед беременности).
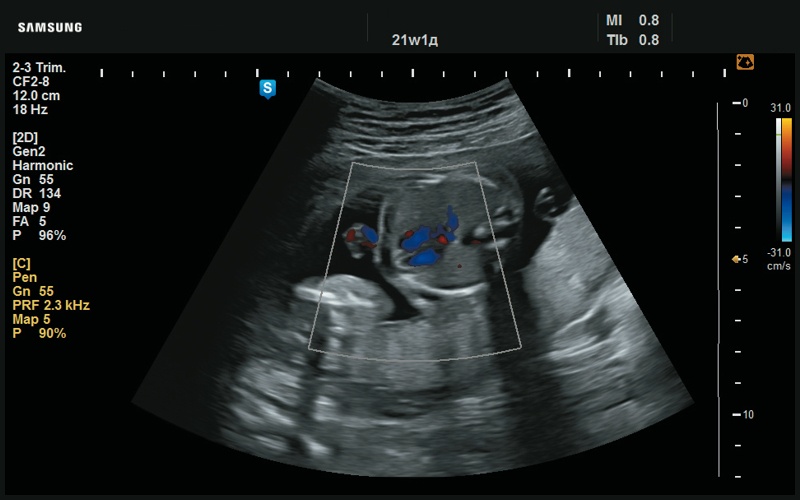
Рис. 24. Отсутствие дефекта межжелудочковой перегородки (21 нед беременности).
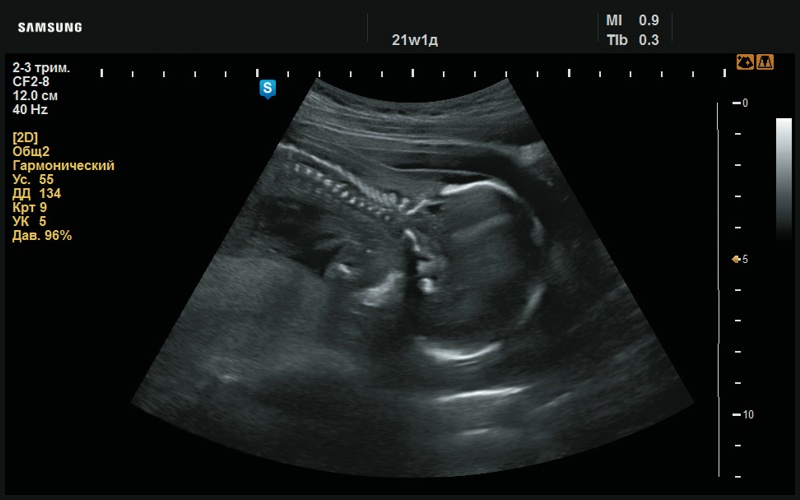
Рис. 25. Утолщение шейной складки (21 нед беременности).
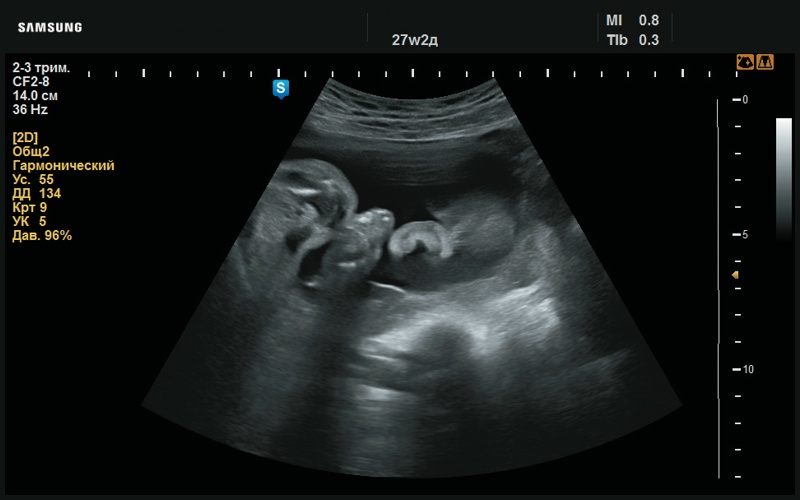
Рис. 26. Сглаженный рисунок ушной раковины (27 нед беременности).
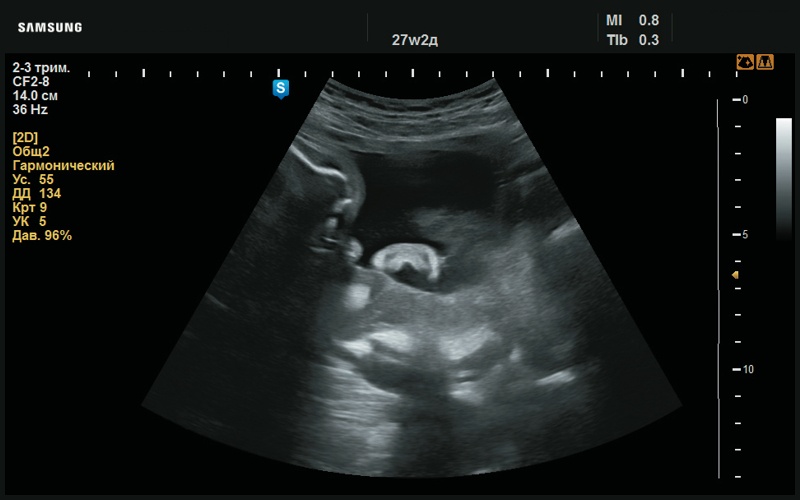
Рис. 27. Сглаженный рисунок ушной раковины (27 нед беременности).
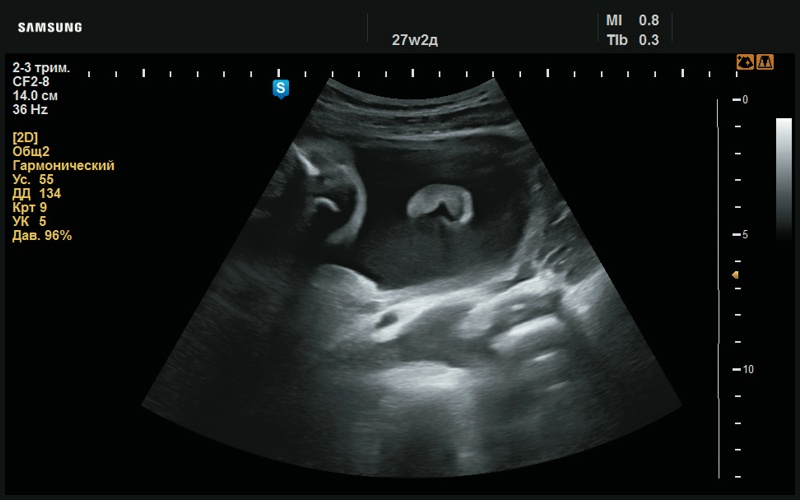
Рис. 28. Сглаженный рисунок ушной раковины (27 нед беременности).
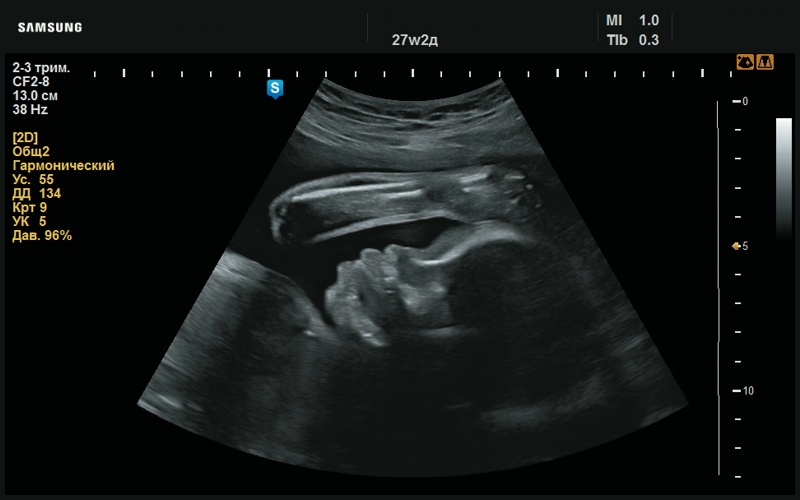
Рис. 29. Плоский профиль (27 нед беременности).
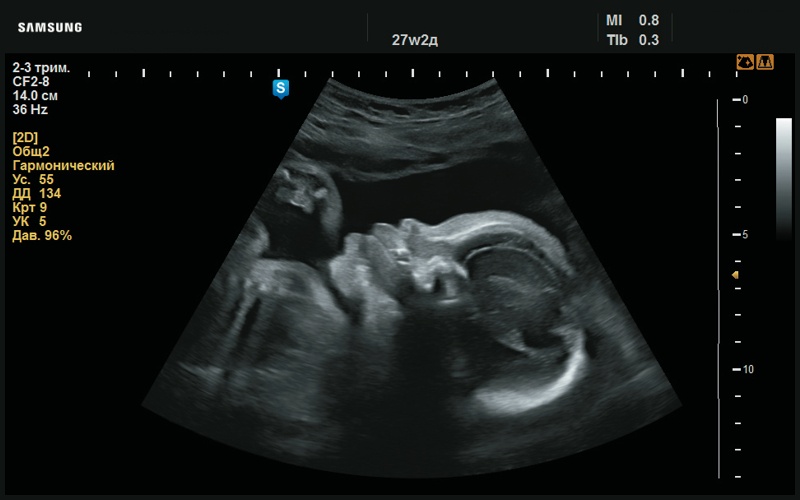
Рис. 30. Плоский профиль с макроглоссией (27 нед беременности).
Высказано сомнение в результате генетического теста и обозначена вероятность наличия у плода трисомии 21.
При повторном исследовании в 27 нед беременности изменения, найденные в 21 нед беременности, приобретают более яркие черты. Определяется сглаженный рисунок ушной раковины (рис. 26–28), плоский профиль (рис. 29, 30), макроглоссия (рис. 31–37), пиелоэктазия (рис. 38–40), пол мужской (рис. 41–43). Имеется укорочение бедренных и плечевых костей, утолщение шейной складки (рис. 44, 45), сердце сформировано правильно (рис. 46–50), структуры ЦНС – без особенностей (рис. 51).
Таким образом, повторно высказано подозрение о наличии у плода трисомии 21.
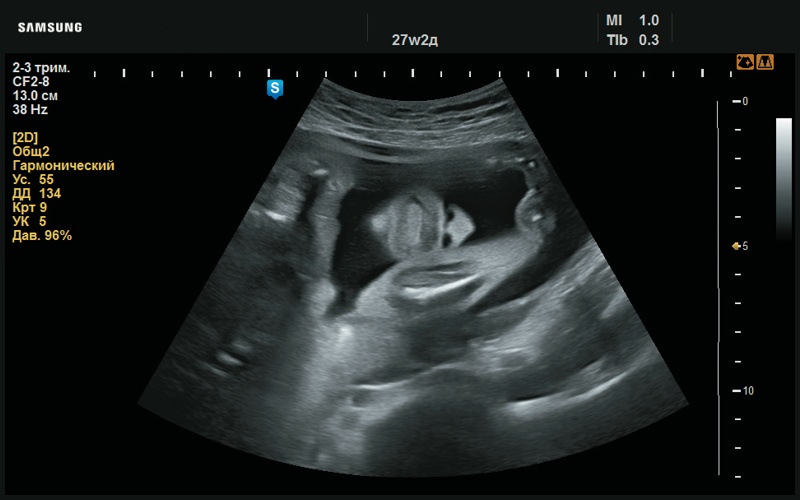
Рис. 31. Макроглоссия (27 нед беременности).
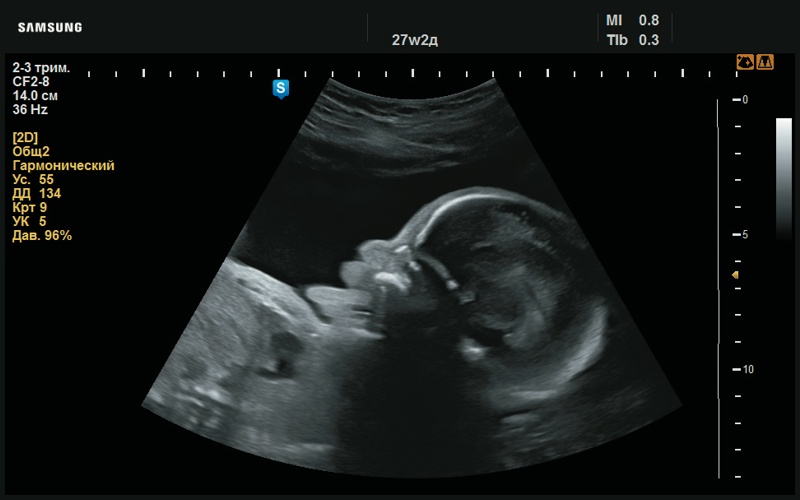
Рис. 32. Высунутый язык (27 нед беременности).
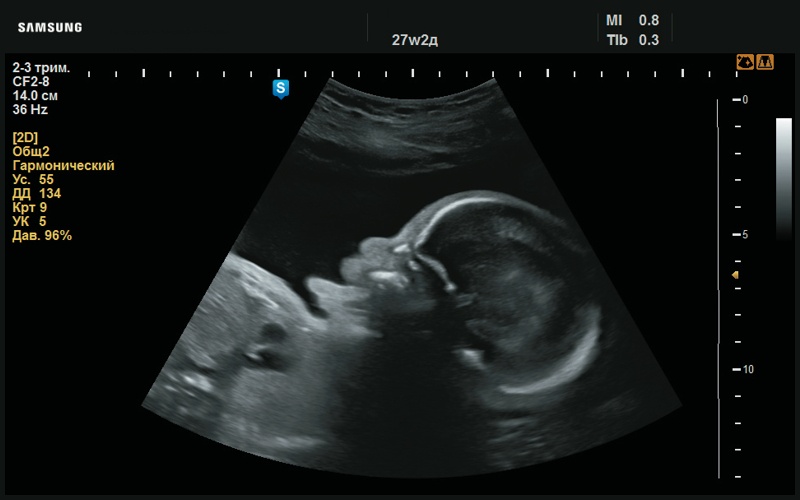
Рис. 33. Высунутый язык (27 нед беременности).
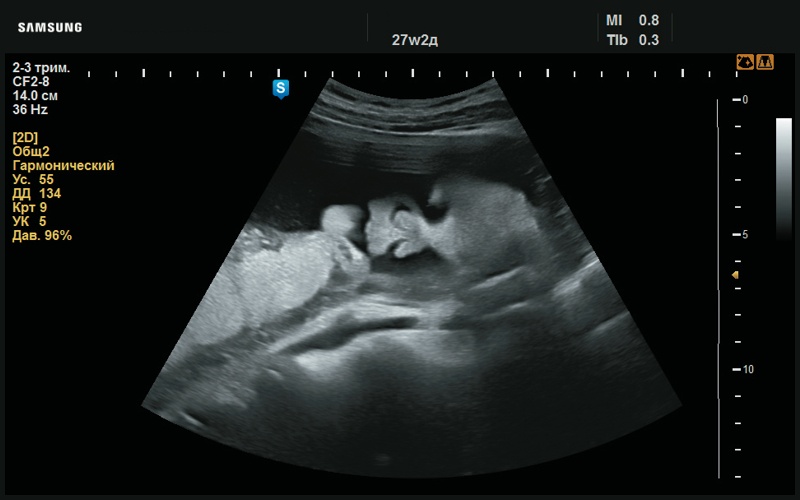
Рис. 34. Высунутый язык. Коронарная проекция (27 нед беременности).
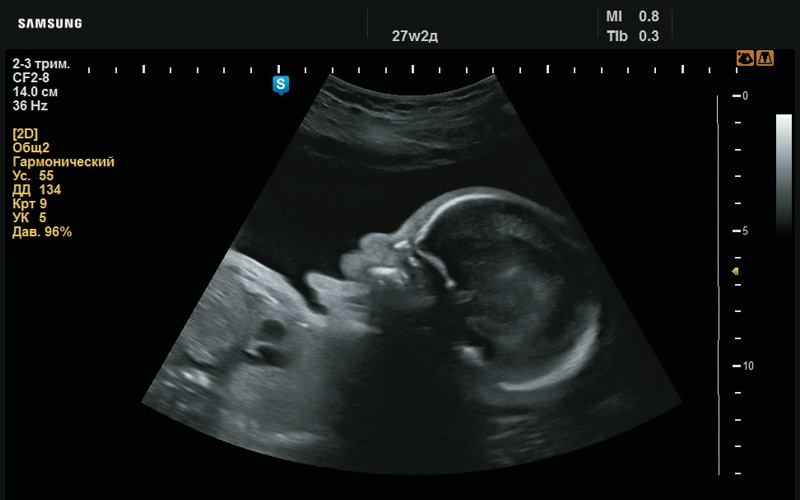
Рис. 35. Высунутый язык (27 нед беременности).
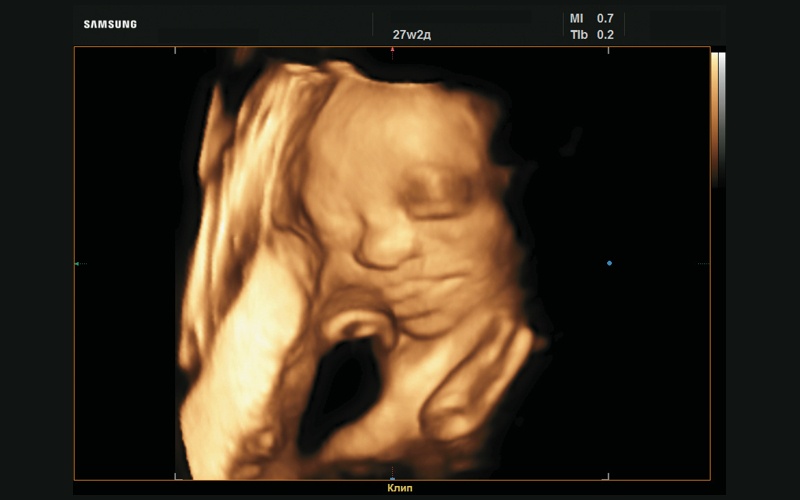
Рис. 36. Макроглоссия, 3D-реконструкция (27 нед беременности).
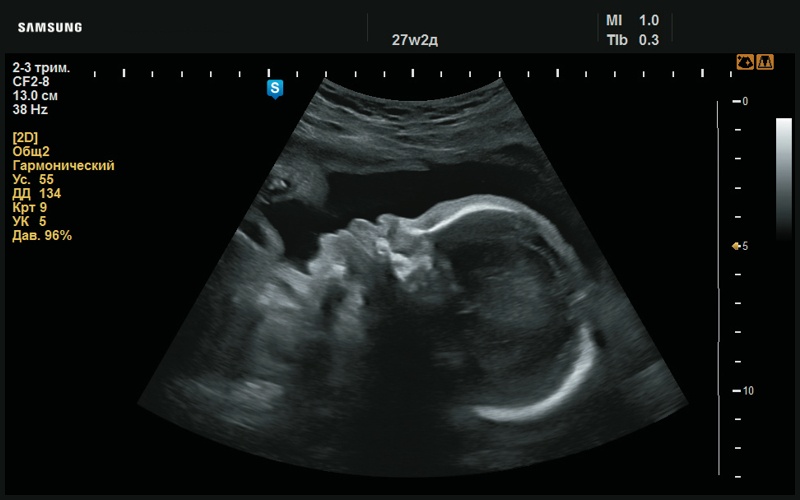
Рис. 37. Макроглоссия (27 нед беременности).
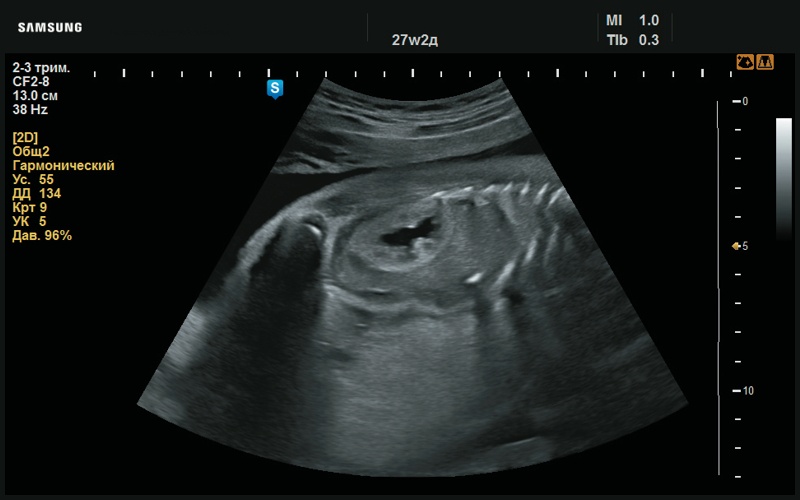
Рис. 38. Повышенная эхогенность паренхимы почек (27 нед беременности).
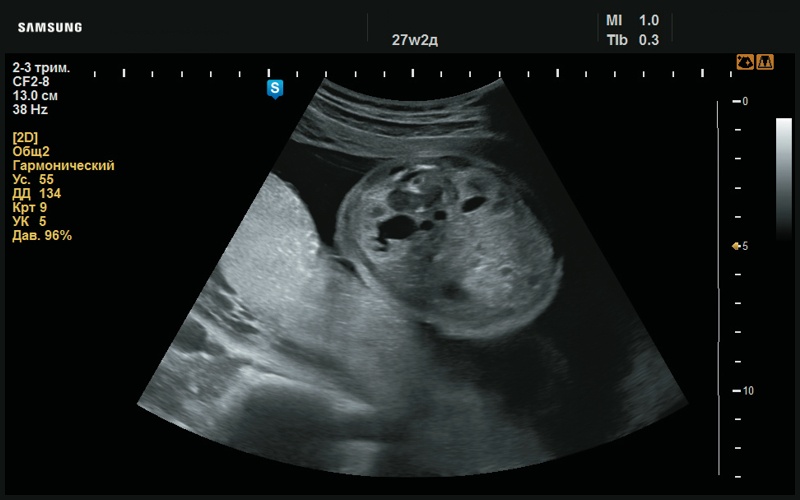
Рис. 39. Пиелоэктазия (расширение лоханочной системы почки, 27 нед беременности).
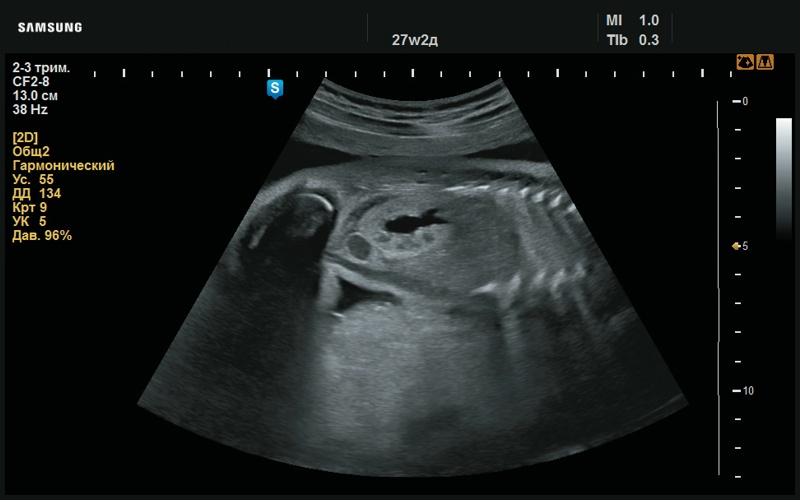
Рис. 40. Повышенная эхогенность паренхимы почек (27 нед беременности).
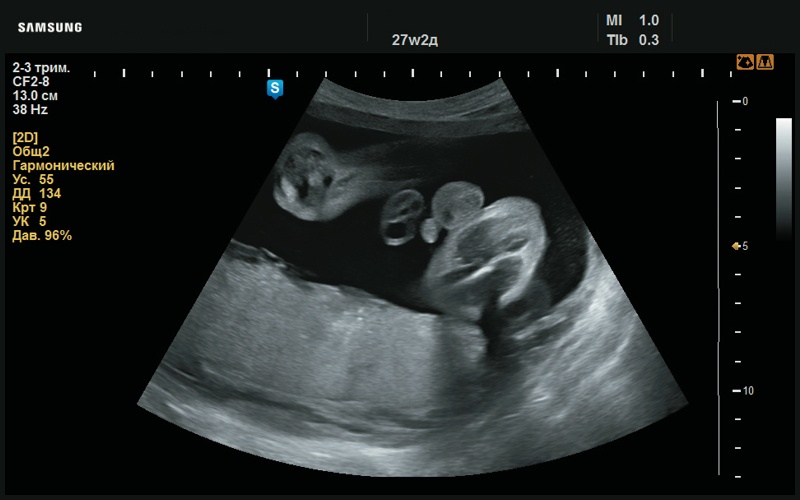
Рис. 41. Мужской пол (27 нед беременности).
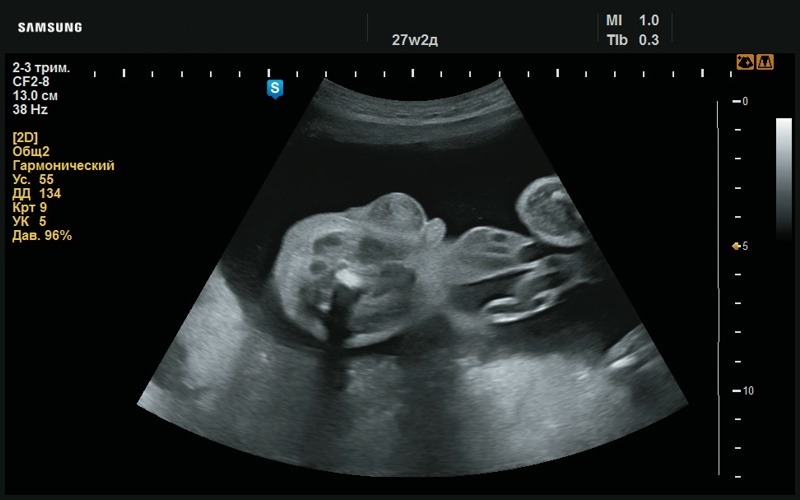
Рис. 42. Мужской пол (27 нед беременности).
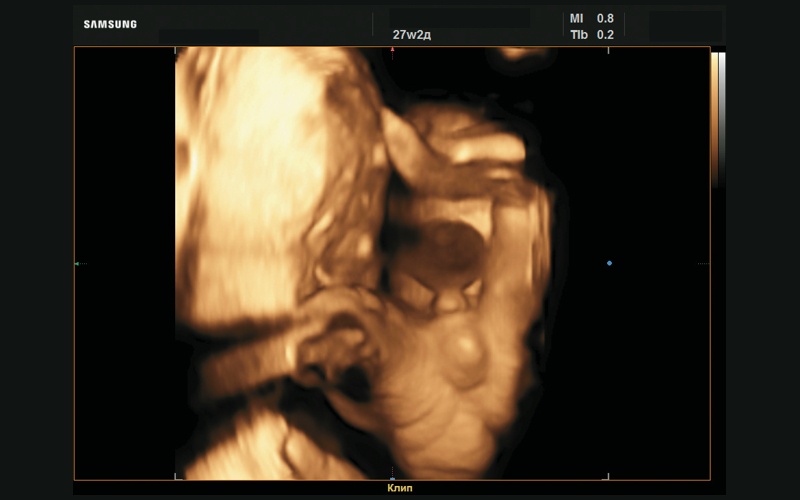
Рис. 43. Мужской пол, 3D-реконструкция (27 нед беременности).
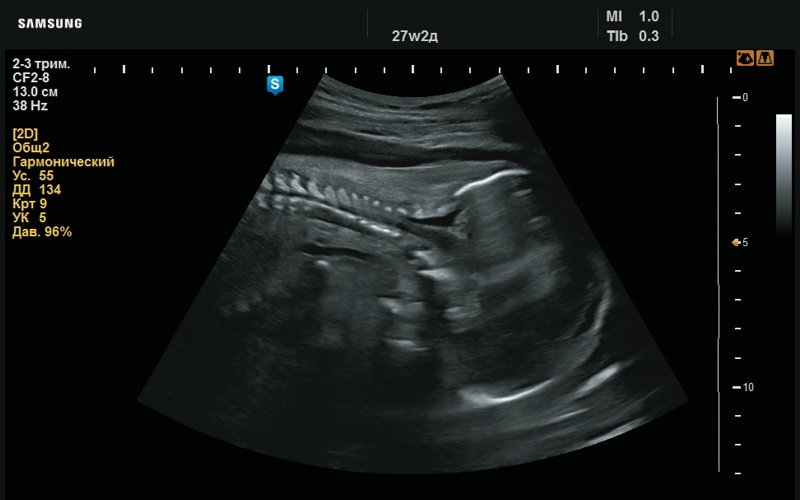
Рис. 44. Утолщение шейной складки (27 нед беременности).
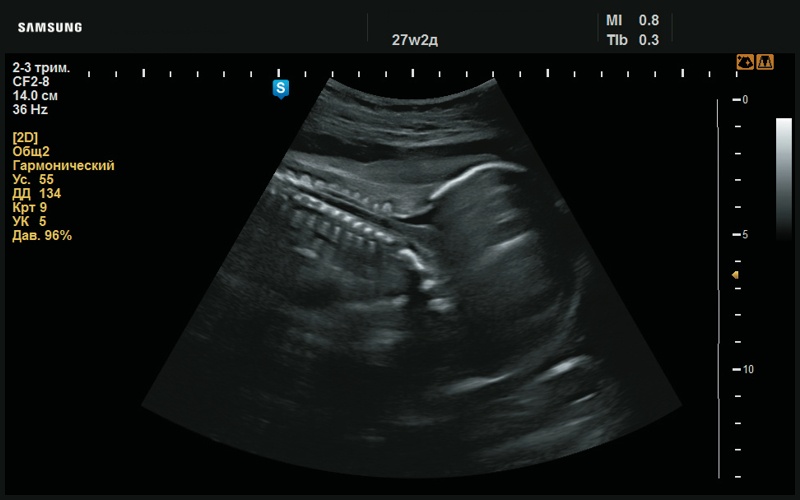
Рис. 45. Утолщение шейной складки (27 нед беременности).
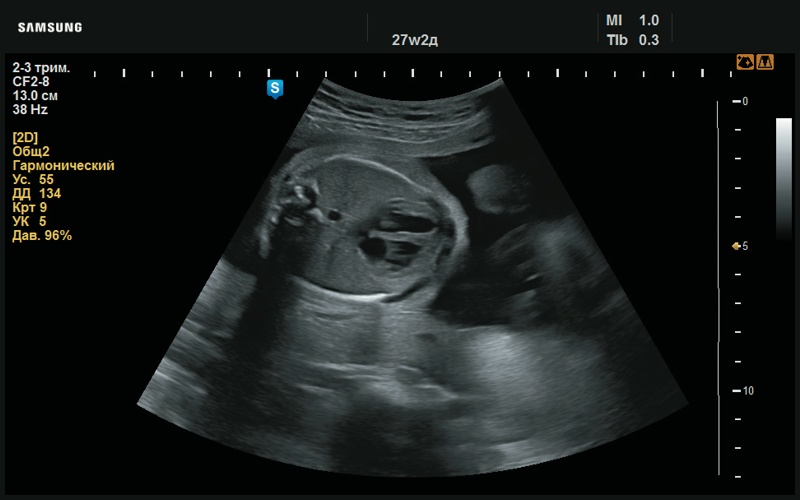
Рис. 46. Правильно сформированное сердце, в норме (27 нед беременности).
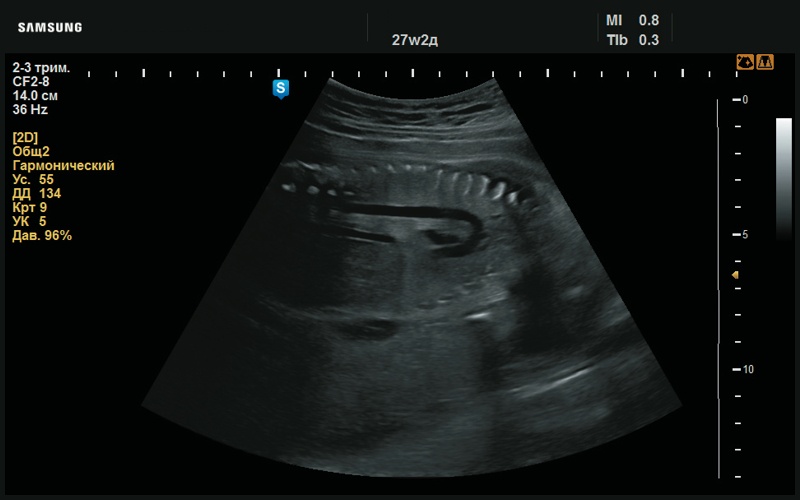
Рис. 47. Дуга аорты, в норме (27 нед беременности).
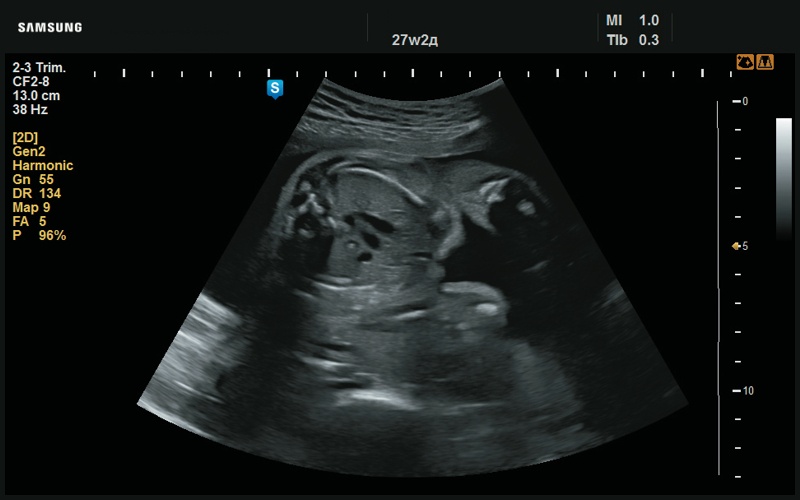
Рис. 48. Срез через три сосуда, в норме (27 нед беременности).
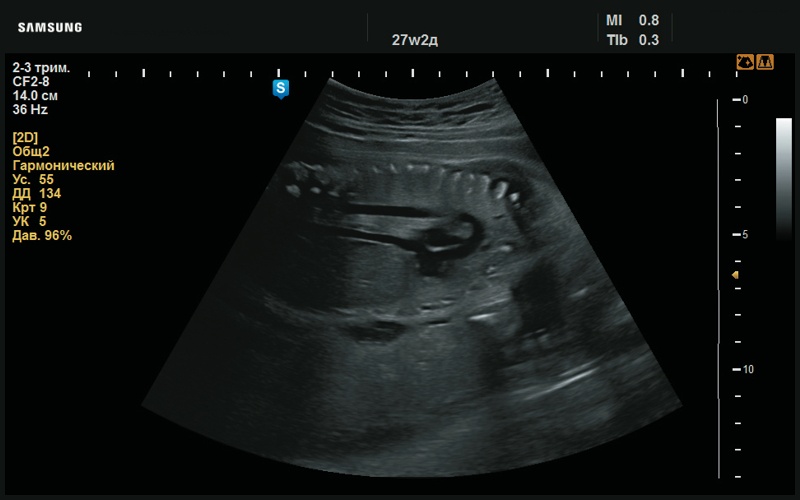
Рис. 49. Дуга аорты и нижняя полая вена, в норме (27 нед беременности).
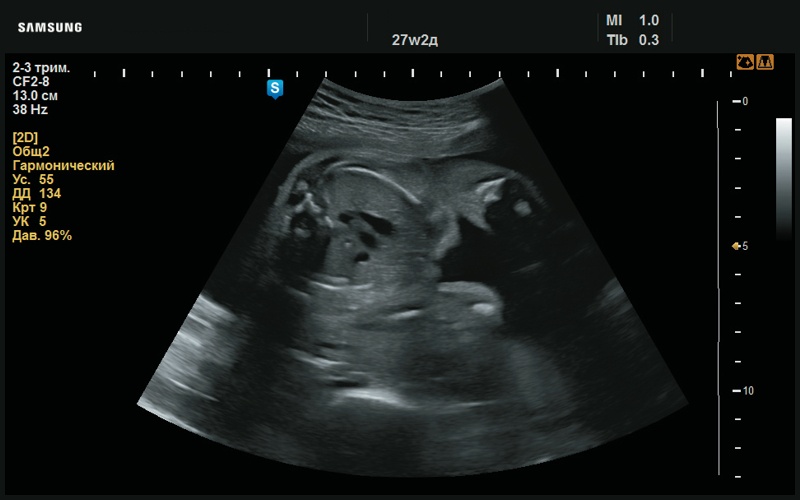
Рис. 50. Срез через три сосуда, в норме (27 нед беременности).
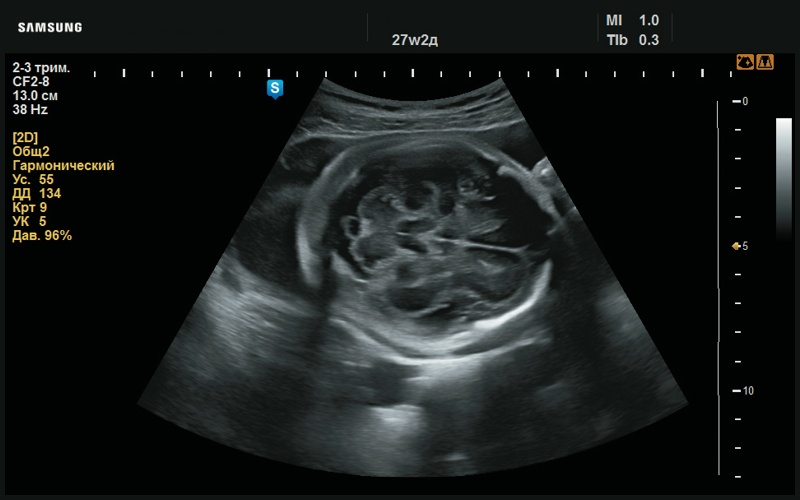
Рис. 51. Структуры головного мозга, в норме (27 нед беременности).
Надо отметить, что «конкурировать» с лабораторным заключением довольно сложно. Особенно, учитывая отсутствие у плода пороков развития. В данном случае формирование врачебной диагностической уверенности базируется на сопоставлении всех, достаточно «мелких» маркерных признаков. И форма ушной раковины играет в данном случае не последнюю роль. Уместно сказать, что «рисунок» уха послужил триггером к установлению диагноза, тогда как прочие маркерные изменения (безусловно, в изолированном виде) могли являться фенотипическими проявлениями здорового ребенка. Только сложение пазла из целого ряда маркерных признаков привело нас к правильному заключению.
Цитогенетическое исследование ребенку было проведено уже после рождения, установлен несбалансированный мужской кариотип 47, XY, +21, соответствующий синдрому Дауна (трисомия 21).
Заключение
Таким образом, пренатальная оценка ушных раковин недооценена. И хотя исследование ушных раковин является непростой задачей и требует мастерства специалиста, оно совершенно необходимо для ранней и точной диагностики синдромальной патологии и прогноза благополучия ребенка.

УЗ сканер Samsung HS40
Лидер продаж в высоком классе. Монитор 21,5" высокой четкости, расширенный кардио пакет (Strain+, Stress Echo), экспертные возможности для 3D УЗИ в акушерско-гинекологической практике (STIC, Crystal Vue, 5D Follicle), датчики высокой плотности.
Публикации по теме
- Эволюция диагностики аномальной плацентации (placenta accreta spectrum) - Волков А.Е.
- Оценка диагностических критериев аномалий развития матки при трехмерном ультразвуковом исследовании - Эсетов М.А.
- Оценка ушной раковины плода как ключ к диагностике более серьезных изменений и синдромальной патологии. Два случая пренатальной диагностики - Мазырко М.А.
- Ультразвуковая навигация при планировании контактной лучевой терапии рака шейки матки - Дымовская Д.А.
- Липолейомиома матки: опыт диагностики - Волков А.Е.



