Комплексное ультразвуковое исследование больных раком почки при малоинвазивных хирургических вмешательствах
Рубрика: Эхография в онкологии

УЗ сканер Samsung RS85
Аппарат премиум класса со встроенным искусственным интеллектом, для лечебных учреждений с высокими требованиями к ультразвуковой диагностике.
Введение
Опухоли почки у взрослых составляют от 2 до 3% всех раковых заболеваний и занимают третье место среди злокачественных новообразований органов мочеполовой системы, уступая по частоте раку предстательной железы и мочевого пузыря. Ежегодно от рака почки в мире умирают 95 тыс. человек [1]. Хороший прогноз течения заболевания наблюдается при его выявлении на ранних стадиях и зависит от используемых методов лечения [2].
Трудности диагностики почечно-клеточного рака в основном связаны с длительным бессимптомным течением, а также с тем, что клиническая картина этого заболевания не характеризуется достаточной специфичностью. Отсутствуют группы риска и способы профилактики. В существующей клинической практике бессимптомный рак почек чаще всего выявляется во время плановых осмотров пациентов или во время обследований, проводимых по поводу других заболеваний [3].
Ведущая роль в диагностике рака почки принадлежит лучевым методам исследования. В то же время получаемое всеми известными методами визуализации изображение почки при опухолевом ее поражении необходимо дифференцировать с воспалительными заболеваниями, целым рядом аномалий строения и доброкачественными новообразованиями. Известно, что кровоснабжение новообразования является важным показателем его злокачественности и позволяет прогнозировать быстроту роста опухоли. Для опухолевых сосудов считаются характерными патологическое ветвление, неравномерный просвет, извитой ход, "слепые карманы" вместо концевых артериол и изменение строения сосудистой стенки. Рак почки, как правило, сочетается с ее патологической васкуляризацией, что в ряде случаев является ведущим признаком злокачественности процесса и позволяет проводить дифференциальную диагностику [4]. Предоперационная гистологическая верификация новообразования почки осуществляется посредством пункционной биопсии.
При установленном диагнозе рака почки степень местного распространения опухолевого процесса и наличие ближайших и отдаленных метастазов обусловливают различный подход к лечению этой категории больных [5, 6].
Основным методом лечения рака паренхимы почки является радикальная нефрэктомия, дополняемая цитостатической и иммуностимулирующей терапией. На современном этапе, с учетом существующих общемировых стандартов, основную роль в лечении небольших опухолей почки обоснованно играет ее хирургическая резекция. Во всех случаях на предоперационном этапе достаточно широко используют рентгеноэндоваскулярные хирургические вмешательства, значительно улучшающие течение и прогноз заболевания [7]. В последнее десятилетие в связи с успехами хирургии и прогрессом в развитии лучевых методов исследования появилась возможность радикального малоинвазивного хирургического лечения локализованного рака почки с применением криодеструкции и радиочастотной термоаблации (РЧА). Принципиально различающиеся по механизму повреждения тканей, эти методы воздействия преследуют одну цель - достижение некроза опухоли - при соблюдении принципа максимально щадящего подхода к почечной паренхиме [8]. Преимуществами данных оперативных вмешательств являются низкая травматичность, возможность применения эндовидеохирургии, а также повторного воздействия при рецидиве заболевания [9].
С внедрением малоинвазивных хирургических методов лечения особое значение приобретает вопрос об отборе больных к органосохраняющим операциям с учетом имеющихся абсолютных и относительных показаний, что в значительной степени определяет течение заболевания и позволит отсрочить, а в ряде случаев избежать хронического гемодиализа [9, 10].
На современном этапе очевидное преимущество в точной диагностике заболеваний почек имеет использование комплекса новейших методов лучевого исследования, включающих многослойную спиральную компьютерную томографию (МСКТ), динамическую контрастную магнитно-резонансную томографию и позитронно-эмиссионную томографию, однако в широкой клинической практике наибольшее распространение получило ультразвуковое исследование - УЗИ [11]. Помимо полипозиционного УЗИ в режиме серой шкалы, ценную информацию о характере патологического процесса при раке почки можно получить на основании оценки кровотока в почечных, аркуатных и периферических артериях с использованием импульсного допплера, цветового и энергетического допплеровского картирования, что уже широко применяют в повседневной клинической практике [12]. В последние годы возможности УЗИ расширились благодаря внедрению новых методик, позволяющих получить трехмерную реконструкцию изображения и в дальнейшем точно определить объем выявленного новообразования и количественно оценить степень его васкуляризации. Использование ультразвуковых аппаратов последнего поколения, позволяющих сочетать различные режимы и получать послойные изображения исследуемого объекта с высокой тканевой специфичностью, обусловливают важнейшее значение УЗИ среди других методов в визуализации почек при оценке степени распространения опухолевого процесса, а также при контроле результатов проводимого лечения [13]. Определенное преимущество при оценке почечной паренхимы имеет трехмерная реконструкция изображений с применением энергетического картирования. Это позволяет оценить сосуды почки в целом, без пропусков, что обеспечивает более точное определение степени васкуляризации органа и окружающих тканей, а также выявить зоны асимметрии сосудистого рисунка [14].
Цель настоящего исследования - изучение возможностей комплексного УЗИ с применением ультразвуковой ангиографии у больных раком почки при органосохраняющих, малоинвазивных методах хирургического лечения.
Материал и методы
В отделении оперативной и рентгеноэндоваскулярной урологии ФГУ "Российский научный центр радиологии и хирургических технологий" на лечении и под динамическим наблюдением находились 7 пациентов в возрасте от 41 года до 67 лет (мужчин - 4, женщин - 3), которым была произведена радиочастотная термоаблация опухоли почки. Все больные страдали локализованным, гистологически верифицированным светло- клеточным раком почки в стадии T1aN0M0. Во всех случаях опухоли располагались по периферии органа. У 6 больных их размеры не превышали 4 см, при этом экзофитный компонент новообразования составлял от 30 до 40%. Предоперационное обследование пациентов включало проведение УЗИ, а также МСКТ с целью выяснения расположения и размеров опухоли и ее взаимоотношения с полостной системой почки.
В качестве контроля имеющихся послеоперационных изменений всем больным в динамике проводилось комплексное УЗИ с применением трехмерной реконструкции изображений, в ряде случаев по необходимости дополненное другими лучевыми методами исследования. УЗИ выполнялось по определенной программе на современном ультразвуковом приборе с использованием электронного датчика 3D-7EK, позволяющего получать объемные изображения, а также на аппарате Accuvix XQ (Medison) с применением новейших ультразвуковых методик. Использовались технологии Multi-Slice View c преобразованием объемных данных в серию последовательных срезов толщиной до 0,5 мм в любой проекции, Volume CT View, которая позволяла на основе однократного 3D сканирования оценить объем выделенной области и с применением опции гистограммы точно оценить индекс ее васкуляризации. Получение произвольных сечений из 3D объемных данных позволяет выбрать и оценить интересующий фрагмент паренхимы почки и с высокой степенью достоверности изучить его в тесной взаимосвязи с окружающими зонами. Подробная характеристика обследованной группы больных и данные о результатах лечения представлены в таблице.
| №, пол, возраст | Стадия заболевания | Локализация и размеры опухоли | Доступ, режим и цель РЧА | Срок наблюдения, мес | Результат |
|---|---|---|---|---|---|
| 1. Ж., 45 лет |
РПП T1aN0M0 | 25 мм, средняя треть | Лапароскопически, 10 мин, радикальная | 26 | Без признаков рецидива |
| 2. М., 61 год |
ПМО. РПП T1aN0M0, РЛП T1aN0M0 | 20 мм, верхний полюс | Лапароскопически, 8 мин, радикальная | 11 | Без признаков рецидива |
| 3. Ж., 49 лет |
РЛП T1aN0M0 | 35 мм, нижний полюс | Чрескожно, 10 мин, радикальная | 10 | Без признаков рецидива |
| 4. М., 57 лет |
ПМО. РПП T1aN0M0 опухолевое поражение единственной левой почки | Множественное поражение, наибольший узел 45 мм в нижнем полюсе | Чрескожно, 10 мин, паллиативная, циторедуктивная | 12 | Стабилизация процесса |
| 5. Ж., 67 лет |
РПП T1aN0M0 | 34 мм, нижний полюс | Чрескожно, 8 мин, радикальная | 8 | Рецидив, запланировано повторение процедуры РЧА |
| 6. М., 41 год |
ПМО, РПП T1aN0M0, единственной левой почки T1aN0M0 | 40 мм, средняя треть | Чрескожно, 4 мин, паллиативная, циторедуктивная | 4 | Продолженный рост, выполнена резекция почки |
| 7. М., 60 лет |
РПП T1aN0M0 | 28 мм, верхний полюс | Лапароскопически, 15 мин, радикальная | 4 | Без признаков рецидива |
Все больные обследуемой группы при первичной диагностике имели I стадию заболевания. Выполнение органосохраняющей операции у них являлось стандартом лечения. У пациентов, страдающих опухолью единственной в анатомическом или функциональном отношении почки, применение малоинвазивных методов лечения было методом выбора. В 3 случаях радиочастотная термоаблация была выполнена лапароскопически под визуальным контролем, в 4 - чрескожно под контролем УЗИ. В 2 случаях вмешательство произведено на единственной почке. У 1 пациента с множественным опухолевым поражением единственной почки была выполнена чрескожная радиочастотная термоаблация наибольшего новообразования с циторедуктивной целью.
В послеоперационном периоде пациентов обследовали с использованием УЗИ с допплерографией зоны вмешательства и МСКТ. УЗИ производили в 1, 3, 7-е сутки и далее каждый месяц в течение первых 3 мес, МСКТ - через 1 мес после процедуры, далее в сроки 3, 6, 9 мес.
Результаты и обсуждение
Радикальная операция радиочастотной термоаблации была выполнена у 5 пациентов. Осложнений в послеоперационном периоде после радиочастотной термоаблации ни у одного больного не было отмечено. Биохимических признаков хронической почечной недостаточности не зафиксировано ни в одном случае. Максимальный срок послеоперационного наблюдения составил 26 мес, минимальный - 4 мес (рис. 1 - 3). За период наблюдения признаков диссеминации процесса не было зафиксировано ни в одном случае. В тех случаях, когда радиочастотная термоаблация предпринималась с циторедуктивной целью, в одном случае отмечена стабилизация процесса, во втором случае уменьшение размеров опухоли позволило через 4 мес выполнить органосохраняющее оперативное лечение в объеме резекции почки.
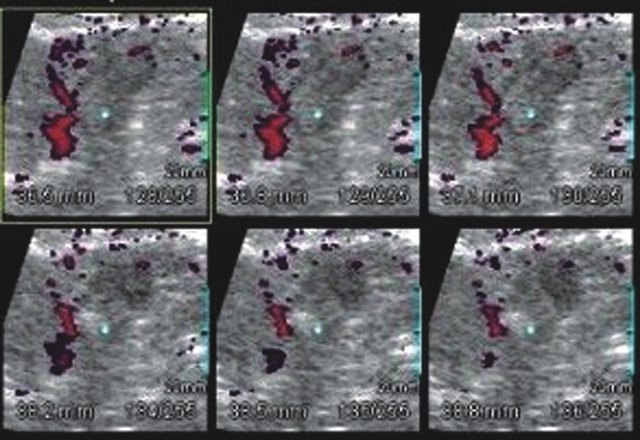
Рис. 1. Больная Н., 45 лет
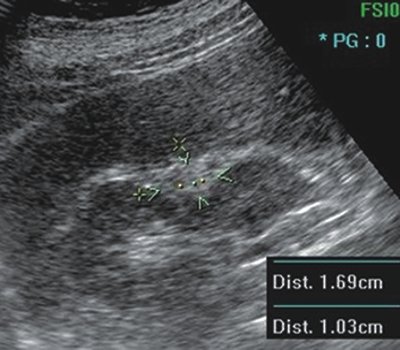
а) УЗИ почки (B-режим) через 20 мес после радиочастотной термоаблации. Определяется участок повышенной эхогенности латерального края в средней трети правой почки размером 1,7х1 см.
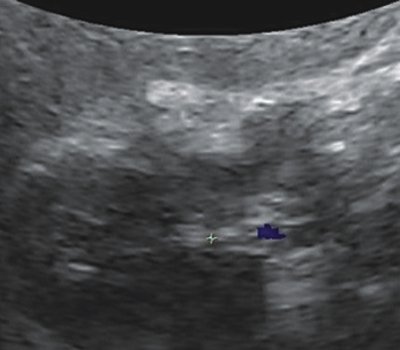
б) Объемные данные фрагмента почечной паренхимы, полученные при 3D сканировании, обладающие большей наглядностью, позволяющие более точно оценить структуру выявленного очага.
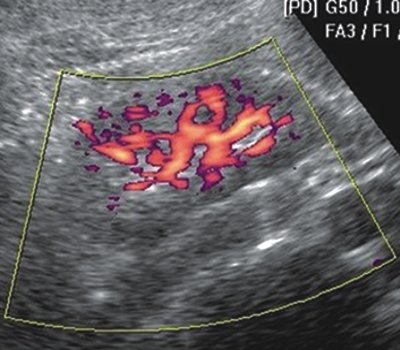
в) Трехмерная ангиография почки (режим энергетического картирования). Просмотр объемного изображения в режиме кино-петли позволяет выявлять аваскулярную зону паренхимы в средней трети почки.
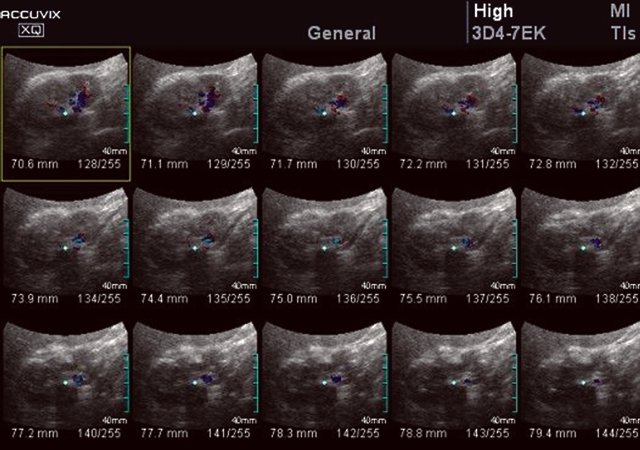
г) УЗИ почки (технология MultiSliceView) - на послойных срезах определяются точные размеры очага склероза.
Рис. 2. Больной С., 61 год
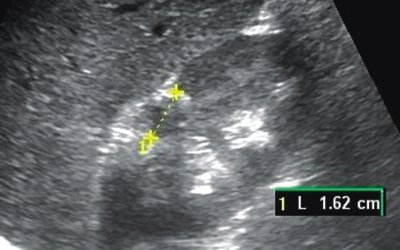
а) УЗИ почки (B-режим) через 6 мес после радиочастотной термоаблации. Определяется гипоэхогенная киста паренхимы правой почки диаметром до 1,6 см.
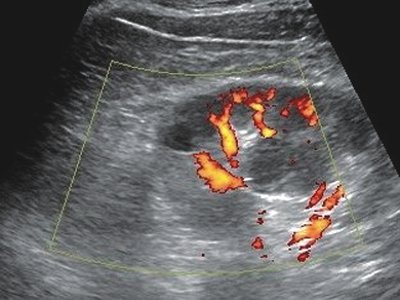
б) Трехмерная ангиография почки (режим энергетического картирования). Просмотр в режиме кино-петли позволяет выявлять аваскулярную зону кисты паренхимы.
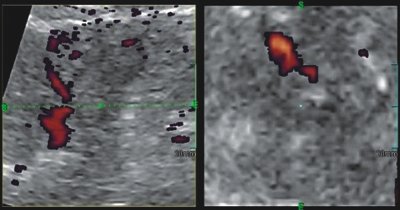
Рис. 3. Больная П., 67 лет
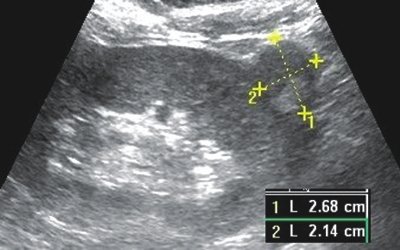
а) УЗИ почки (B-режим) через 4 мес после радиочастотной термоаблации. Определяется изоэхогенное бугристое образование паренхимы нижнего полюса правой почки размером 2,7х2,1 см.
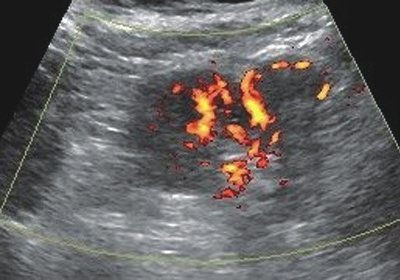
б) Трехмерная ангиография почки (режим энергетического картирования). Просмотр в режиме кино-петли позволяет выявлять зону патологической васкуляризации по периферии новообразования.
в) УЗИ почки (технология MultiSliceView) - на послойных срезах появляется возможность точно определить структуру патологического образования и его васкуляризацию.
г) УЗИ почки (технология Oblique view) - фрагмент 3D объемных данных во взаимосвязи с окружающей почечной паренхимой.
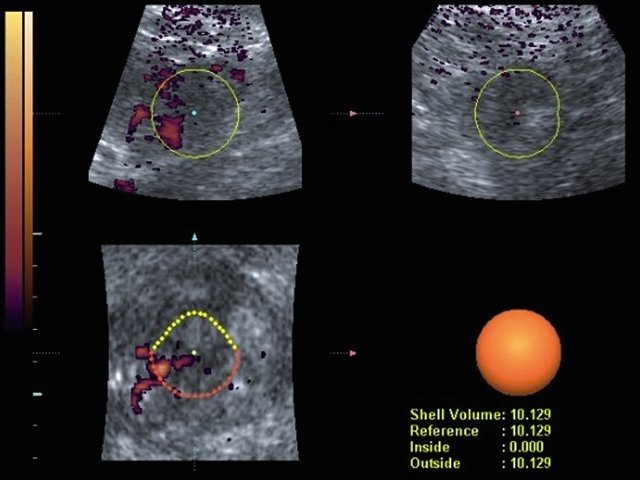
д) УЗИ почки (технология Volume CT view) - 3D данные позволяют максимально точно определять объем выделенного новообразования.
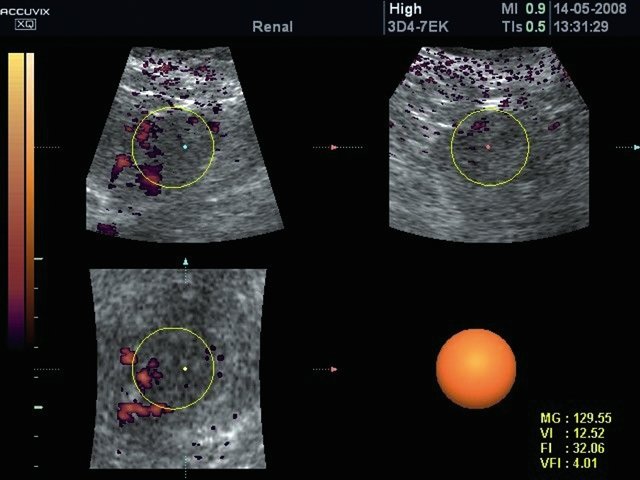
е) Использование функции Histogram позволяет точно определить индекс васкуляризации выделенного новообразования.
Патогномоничными ультразвуковыми симптомами новообразования почки являются наличие неровного внешнего контура, а также очагового образования, проникающего на различную глубину в почечную паренхиму. Основными ультразвуковыми признаками локализованного рака почки в режиме В-сканирования можно считать: наличие очагового изоэхогенного неоднородного патологического образования паренхимы размером до 4 см, характеризующегося экзо- или эндофитным ростом. В ряде случаев возможна визуализация гипоэхогенного ободка вокруг новообразования, выявление которого может быть обусловлено сдавлением окружающих тканей или наличием патологического сосуда. При этом даже при значительном местном распространении изоэхогенной опухоли, как правило, хорошо прослеживается граница между опухолевым очагом и непораженным участком почки. С помощью цветовой и энергетической допплерографии регистрируется патологическая васкуляризация опухолевого очага, которая в наших наблюдениях у 75% больных носила гиперваскулярный характер, с наличием характерной сети патологических сосудов.
В послеоперационном периоде все больные находились под регулярным клиническим и лабораторным наблюдением. Цель ближайшего послеоперационного лучевого обследования состояла в оценке объема и достаточности выполненной деструкции и выявлении ранних послеоперационных осложнений в виде гематомы и отека паранефральной клетчатки. При дальнейших исследованиях оценивали характер сформировавшегося рубца, степень регенерации почечной ткани и наличие возможного продолженного роста или рецидива заболевания.
Во всех случаях рака почки ультразвуковое 3D сканирование и в последующем его детальное изучение с использованием новейших технологий позволяли быстро и с высокой степенью достоверности оценить характер и степень распространенности патологического процесса, а также результаты послеоперационных изменений. На основании данных УЗИ и МСКТ критерием радикально выполненого хирургического вмешательства являлось отсутствие опухолевого образования и области патологической васкуляризации в зоне радиочастотной термоаблации. Проведение комплексного лучевого обследования в динамике исключало необходимость биопсии в послеоперационном периоде.
При УЗИ, выполненных у больных непосредственно в ранний послеоперационный период после малоинвазивных хирургических вмешательств, в месте агрессивного воздействия определялся гипоэхогенный округлый очаг небольшого размера, с нечеткими контурами. В наших наблюдениях максимальный размер составлял 2,5 см. В дальнейшем в течение 1 мес формировались рубцовые изменения и проходила частичная регенерация почечной паренхимы, что приводило к уменьшению размеров выявляемого очага. Эти процессы в ультразвуковом изображении характеризовались уменьшением зоны повреждения с образованием у большинства больных однородного округлого гиперэхогенного образования с четким контуром, без признаков периферического отека почечной ткани и окружающей клетчатки. В отдаленные сроки обследования после 12 мес у 2 пациентов почка была оценена как нормальная, без выявления области повреждения паренхимы и полостной системы. У 1 больного в области операционного воздействия в течение 2 мес сформировалась киста почки диаметром до 10 мм. У 1 пациентки на основании оценки результатов УЗИ был поставлен диагноз местного рецидива, при котором в проекции опухоли выявлена патологическая гиперваскуляризация по периферии новообразования.
Выводы
Комплексное ультразвуковое исследование с использованием энергетического картирования и трехмерной реконструкции изображений является высокоинформативным методом диагностики новообразований почки. Полученные результаты свидетельствуют о высокой точности метода в дифференциальной диагностике локализованного и местно-распространенного рака почки.
Ультразвуковая ангиография при раке почки и трехмерная реконструкция выделяемой области интереса позволяют установить особенности опухолевого кровотока, что играет важную роль в уточняющей диагностике и мониторинге после выполненных малоинвазивных хирургических вмешательств.
Использование современных ультразвуковых технологий позволяет на новом качественном и количественном уровнях решать задачи диагностики рака почки, а также осуществлять мониторинг больных в процессе проводимого лечения.
Литература
- Давыдов М.И., Аксель Е.М. Статистика злокачественных новообразований в России и странах СНГ в 2005 г. // Вестник Российского онкологического научного центра им. Н.Н. Блохина РАМН. 2007. Т. 18.
- Лопаткин Н.А. Руководство по урологии. М., 1998. Т. 3. 672 с.
- Митина Л.А., Казакевич В.И., Степанов С.О. Ультразвуковая онкоурология // Под ред. Чисова В.И., Русакова И.Г. М.: Медиа Сфера. 2005. 182 с.
- Зубарев А.В. Диагностический ультразвук // Под ред. Зубарева А.В. M.: Реальное Время. 1999. 115 с.
- Аляев Ю.Г., Крапивин А.А. Локализованный и местно-распространенный рак почки: нефрэктомия или резекция? // Онкоурология. 2005. N1. С. 10-14.
- Wittekind C., Meyer H.-J., Bootz F. (2002) TNMKlassifikation maligner Tumoren, 6th edn. Springer, Berlin Heidelberg.
- Гранов А.М., Давыдов М.И. Интервенционная радиология в онкологии. СПб.: Фолиант. 2007. 324 с.
- Mouraviev V., Joniau S., Van Poppel H. Polascik T. Current status of minimally invasive ablative techniques in the treatment of small renal tumours // Eur. Urol. 2007. V. 51. P. 328-336.
- Johnson D., Solomon S., Li-Ming Su et al. Defining the complications of cryoablation and radio frequency ablation of small renal tumors: a multi-institutional review // J.Urol. 2004. V. 172. P. 874-877.
- Farrell M.A., Di Marco D.C. Imaging-guided radiofrequency ablation of solid renal tumors // Am J Roentgenol. 2003. V. 180. P. 1509-1510.
- Pannu H.K., Fishman E.K. Multidetector computed tomographic evaluation of the renal artery // Abdom. Imaging. 2002. V. 27. P. 611-619.
- Игнашин Н.С., Николаев С.И., Демин А.И. Ультразвуковое исследование и компьютерная томография в диагностике новообразований почек // Визуализация в клинике. 1996. N8. С. 43-47.
- Lavopierre A.M., Dowling R.J., Little A.F. et al. Ultrasound of the renal vasculature // Ultrasound Quarterly. 2000. V. 16. N3. P. 123-132.
- Зубарев А.В., Гажонова В.Е., Панюшкин С.М. и др. Трехмерная виртуальная эхоангиография почек // Эхография. 2001. Т. 2. N2. С. 124-130.

УЗ сканер Samsung RS85
Аппарат премиум класса со встроенным искусственным интеллектом, для лечебных учреждений с высокими требованиями к ультразвуковой диагностике.
Публикации по теме
- Возможности современных ультразвуковых методик в диагностике рака эндометрия - Минько Б.А.
- Случайные находки поражения костных структур при эхографии опухолей различного генеза (три клинических примера: опухоль мозга, опухоль плевры, опухоль оболочек спинного мозга) - Заболотская Н.В.
- Комплексное ультразвуковое исследование больных раком почки при малоинвазивных хирургических вмешательствах - Минько Б.А.
- Случай ультразвуковой диагностики рака прямой кишки - Кислякова М.В.
- Трансректальное УЗИ в диагностике местно-распространенного рака предстательной железы - Аляев Ю.Г.


