Возможности современных ультразвуковых методик в диагностике рака эндометрия
Рубрика: Эхография в онкологии

УЗ сканер Samsung HM70A
Портативный аппарат экспертного класса, монокристальные датчики, полноэкранный режим отображения, эластография, 3D/4D в корпусе ноутбука. Гибкая трансформация в стационарный сканер при наличии тележки.
Введение
Согласно мировой статистике, рак тела матки занимает 7-е место среди злокачественных заболеваний. Анализ онкологической ситуации в последнее десятилетие в России свидетельствует о неуклонном росте заболеваемости раком эндометрия, который к 2007 г. занял 2-е место среди всех злокачественных опухолей у женщин. Доля рака тела матки в структуре заболеваемости злокачественными новообразованиями на 100 000 женского населения России в разных регионах колеблется от 4,5 до 22,5. Прослеживается неуклонное возрастание частоты заболеваемости с 9,8 в 1990 г. до 13,9 в 2005 г., что соответствует 3-му месту по величине показателей прироста заболеваемости злокачественными новообразованиями [1]. В настоящее время увеличение числа впервые выявленных случаев рака тела матки не уступает таковому при опухолях молочной железы. В странах третьего мира риск развития рака тела матки в целом ниже, при этом уровень смертности остается высоким. В странах Северной Америки и Европы данное заболевание встречается значительно чаще, являясь наиболее распространенной злокачественной опухолью женской половой системы, и занимает 4-е место среди всех злокачественных новообразований после рака молочной железы, легких и толстой кишки. Заболеваемость раком эндометрия в возрасте от 40 до 54 лет резко повышается, пик заболеваемости приходится на возраст 60-64 года. Частота распространения рака эндометрия и ее динамика в разных странах с учетом влияния миграционных процессов и возраста указывают на специфические особенности заболевания и зависимость его возникновения от комплекса причин эндо- и экзогенной природы [2].
Среди факторов риска развития рака тела матки обращают на себя внимание малое число родов или бесплодие, ожирение, поздняя менопауза, сахарный диабет, преимущественно 2-го типа. В большинстве случаев риск развития рака эндометрия ассоциируется с различными формами гиперплазий эндометрия - 81,3%, дисфункцией на фоне поликистоза яичников - 25%, полипозом эндометрия - 5,3-25%, миомой матки - 1,6-8%. В последнее время отмечается существенное увеличение местнораспространенных форм рака эндометрия, что связано с неэффективными мероприятиями первичной диагностики. Вопросы уточняющей диагностики рака эндометрия являются предметом пристального изучения [3].
В патогенезе заболевания ведущее значение имеет теория избыточной эстрогенной стимуляции эндометрия, сочетающейся с недостаточностью прогестерона. Как полагают, избыточное влияние эстрогенов может приводить к гиперплазии эндометрия, которая способна прогрессировать в атипический вариант и в 20-25% случаев к переходу в аденокарциному. В то же время существующая зависимость между степенью пролиферации эндометрия и концентрацией эстрогенов в крови отмечается до определенного, порогового значения и даже интенсивная пролиферация не во всех случаях сопровождается злокачественной трансформацией эндометрия. Обнаруженная корреляция между содержанием эстрогенов и повреждением ДНК в нормальном и малигнизированном эндометрии заставляет обращать больше внимания на роль молекулярногенетических и морфологических факторов при формировании разных типов рака тела матки. Рак эндометрия характеризуется гетерогенной природой, что проявляется на уровне как факторов риска, так и его патогенеза, чем определяются особенности формирования групп риска при данном заболевании.
В настоящее время для выявления патологии эндометрия в основном используются диагностическое выскабливание полости матки, гистероскопия и аспирационноцитологическое исследование, а также методы лучевой диагностики, среди которых ведущее значение имеет ультразвуковое исследование (УЗИ) [4-6]. При этом отсутствуют единые методически обоснованные эхографические критерии инвазивного роста опухоли. Внедрение в программы интегрированного обследования больных новых ультразвуковых технологий, таких как импульсная допплерометрия, ультразвуковая ангиография и трехмерная реконструкция изображений, позволило существенно повысить эффективность первичной диагностики и мониторинга больных раком эндометрия в процессе специфической терапии [7, 8].
Целью настоящей работы было изучение возможностей комплексного УЗИ с применением цветового допплеровского и энергетического картирования (ЦДК и ЭК), импульсной допплерометрии и трехмерной реконструкции изображений в первичной и уточняющей диагностике рака эндометрия.
Материал и методы
Обследованы 139 пациенток в возрасте от 21 года до 87 лет с подозрением на рак эндометрия в пери- и постменопаузальном периоде. У 34 больных были выявлены гиперпластические процессы эндометрия, у 105 - злокачественные процессы эндометрия. Средний возраст больных с доброкачественной патологией составил 42,6±7,2 года, больных раком эндометрия - 65,4±7 лет. Во всех случаях получена гистологическая верификация диагноза.
Все больные были комплексно обследованы ультразвуковым методом с использованием трансабдоминального (конвексным датчиком 3,5 МГц) и трансвагинального (датчиком 6,5-7 МГц) доступов на современных ультразвуковых аппаратах Logiq S6 (GE, Healthcare) и Accuvix-XQ (Medison) по определенной программе с применением новейших ультразвуковых методик, включающих допплерометрию маточных сосудов, ЦДК и ЭК с трехмерной реконструкцией изображений. При трансабдоминальном исследовании у пациенток с наполненным мочевым пузырем оценивали состояние матки и яичников, определяли объемы тела и шейки матки, ширину М-эхо. При трансвагинальном УЗИ (ТВУЗИ) методами допплерометрии проводили измерение кровотока и индекса резистентности в маточных артериях, оценивали интенсивность внутриопухолевого кровотока. На всех этапах исследования определяли состояние структуры эндо- и миометрия, их взаимоотношение и однородность. При выявлении очаговых изменений определяли их размеры, степень распространенности и взаимоотношение с окружающими органами и структурами, проводили сравнительную оценку толщины маточной стенки в зоне опухоли и вне зоны локализации опухолевого очага. По возможности точно определяли линейные и объемные параметры опухоли, четкость ее контуров, оценивали состояние прилежащей к ней слизистой оболочки. Основным параметром оценки эндометрия остается изменение его толщины [9]. Объем эндометрия также используется для наиболее ранней диагностики заболевания. Его значения более достоверны в дифференциальной диагностике рака и доброкачественных гиперпластических процессов, чем измерения ширины эндометрия. Критериями злокачественного поражения эндометрия являются значения объема эндометрия превышающие 13 см3. При этом обеспечиваются 100% чувствительность и 92% предсказуемость положительного теста в диагностике рака эндометрия [10].
Важнейшими характеристиками новообразования эндометрия являлись степень и характер его васкуляризации, которую с целью получения наиболее полного и наглядного представления оценивали в режиме кино-петли. Проводили качественную оценку кровоснабжения по количеству цветовых сигналов от сосудов новообразования: гиповаскулярный, умеренноваскулярный, гиперваскулярный. Нами использовалась технология Multi-Slice View c преобразованием объемных данных в серию последовательных срезов толщиной до 0,5 мм. Целенаправленный выбор определенных сечений из 3D объемных данных позволял выделить оптимальные срезы тела и полости матки и максимально точно оценить их размеры, определить взаимосвязь выявленных изменений с состоянием окружающих органов и тканей. Технология Volume CT View позволяла на основе 3D сканирования оценить контуры и структуру эндометрия, характер его кровоснабжения, а применение опции гистограммы - точно определить индекс васкуляризации [11].
Особое внимание уделяли оценке глубины миометральной инвазии, возможному переходу злокачественного процесса на цервикальный канал и состоянию регионарных лимфатических узлов, что имело решающее значение при определении стадии заболевания и выборе тактики лечения [12].
Результаты и обсуждение
В результате проведенного исследования у 34 пациенток выявлены гиперпластические процессы эндометрия, которые были выделены нами в отдельные нозологические формы, соответствующие рекомендациям ВОЗ. В табл. 1 представлено распределение больных в зависимости от морфогенеза выявленных гиперпластических процессов эндометрия.
| Количество больных | ||
|---|---|---|
| абс. | % | |
| Морфологическая форма гиперпластических процессов эндометрия | 34 | 100 |
| Железисто-кистозная гиперплазия | 19 | 56 |
| Железисто-фиброзные полипы | 5 | 15 |
| Атипическая гиперплазия | 10 | 29 |
Гиперпластические процессы эндометрия проявлялись нарушениями менструального цикла по типу менометроррагии, анемией I-II степени. При доброкачественной патологии эндометрия у 24 (71,4%) пациенток методом УЗИ в режиме серой шкалы определялось увеличение толщины М-эхо в среднем 14,6±3,2 мм. При трансвагинальной эхографии железисто-кистозная гиперплазия определялась как образование повышенной эхогенности, однородной структуры, с множественными точечными гипо- или анэхогенными включениями до 1,5 мм, иногда с эффектом акустического усиления. При атипической гиперплазии в полости матки выявлялась неоднородная гиперэхогенная солидная структура. Полипы определялись как округлые, овальные или продолговатые, в ряде случаев на длинной ножке, гиперэхогенные образования разных размеров, деформирующие полость матки и отчетливо дифференцирующиеся на фоне жидкостного содержимого полости матки. С помощью импульсного допплеровского режима были количественно оценены показатели гемодинамики в маточных артериях, которые составили: МСС - 9,3±2,1 см/с, индекс резистентности - 0,56±0,05 [13].
Методикой цветовой допплерографии внутриопухолевый кровоток при железисто-кистозной гиперплазии регистрировался в виде единичных сигналов от сосудов, расположенных по периферии. При фиброзно-железистых полипах визуализировался умеренно выраженный венозный и артериальный периферический кровоток со средними показателями периферического сосудистого сопротивления. У 2 пациенток с железистой гиперплазией определялась выраженная гиперваскуляризация эндометрия. При атипической гиперплазии регистрировался центральный и периферический внутриопухолевый кровоток умеренной интенсивности. У 5 больных с железисто-кистозной гиперплазией при атрофическом эндометрии кровоток не регистрировался. Характерными признаками доброкачественности новообразования даже при наличии множественных полиповидных разрастаний являлись сохранение формы полости матки, четкое определение наружного контура эндометрия и равномерное распределение сосудов миометрия (рис. 1 и 2).
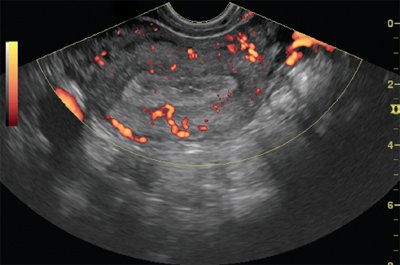
Рис. 1. ТВУЗИ, режим энергетического картирования. Железисто-кистозная гиперплазия эндометрия.
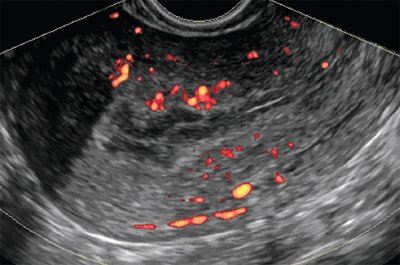
Рис. 2. ТВУЗИ, режим энергетического картирования. Полип эндометрия.
Злокачественная патология эндометрия диагностирована у 105 пациенток. 80% обследованных с этой патологией были в возрасте от 50 до 69 лет, из них у 82 (78%) злокачественная трансформация эндометрия сопровождалась кровянистыми выделениями в постменопаузе. Обследование больных с подозрением на рак эндометрия выявило увеличение толщины М-эхо до 18,1±6,7 мм. При Iа стадии толщина М-эхо составила 11,5±3,7 мм, при Ib стадии - 15,8±8,4 мм, при Ic стадии - 17±3,4 мм, при II стадии - 21±4,1 мм, при III стадии - 27±2,0 мм, при IV стадии - более 30 мм. Определение стадии рака тела матки было осуществлено согласно Международной классификации рака (FIGO, 1988). В табл. 2 проведено сопоставление определенного гистотипа рака эндометрия со стадией заболевания.
| Гистотип опухоли | Стадия | Всего | |||||
|---|---|---|---|---|---|---|---|
| Iа | Ib | Ic | II | III | IV | ||
| Аденокарцинома: | |||||||
| высокодифференцированная | 12 | 3 | 3 | 4 | 2 | 1 | 25 |
| умереннодифференцированная | 22 | 6 | 2 | 6 | 6 | 2 | 44 |
| низкодифференцированная | 5 | - | - | 1 | 3 | 1 | 10 |
| серозно-папиллярная | 3 | - | - | 1 | 3 | 1 | 8 |
| светлоклеточная | - | 1 | - | - | - | 1 | 2 |
| Железисто-плоскоклеточный рак | 1 | 1 | - | 2 | 1 | - | 5 |
| Саркома | 2 | - | 1 | 1 | 3 | 2 | 9 |
| Акантома | 1 | 1 | - | - | - | - | 2 |
| Итого | 46 | 12 | 6 | 15 | 18 | 8 | 105 |
Как видно из табл. 2, более чем у 60% больных был диагностирован рак тела матки I стадии, причем у 46 пациенток Ia стадии. Больные с распространенными формами злокачественных заболеваний тела матки составили 23%. В большинстве случаев (89 пациенток, 85%) диагностирована аденокарцинома разной степени дифференцировки.
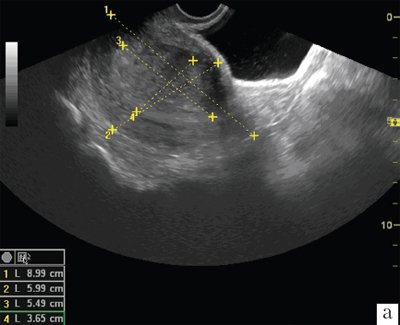
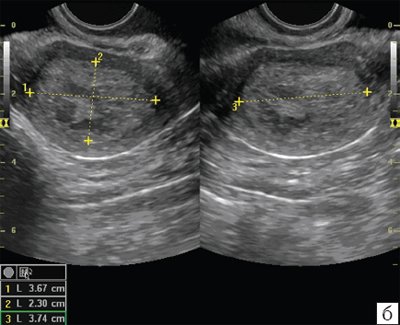
В нашем исследовании степень дифференцировки опухоли коррелировала со стадией заболевания: при высокой умереннодифференцированной аденокарциноме процесс в основном ограничивался телом матки. Низкодифференцированная, серозно-папиллярная и светлоклеточная аденокарциномы были отмечены при II, III и IV стадиях с распространением опухоли за пределы органа. Плоскоклеточный рак I стадии диагностирован у 2 пациенток, II и III стадий - у 3. Сочетание аденокарциномы и эндометриальной стромальной саркомы было выявлено у 9 пациенток, из них у 5 определены III и IV стадии заболевания. Основными ультразвуковыми признаками рака эндометрия при трансабдоминальном и трансвагинальном исследованиях в режиме В-сканирования можно считать увеличение М-эхо, не характерное для данной пациентки, неравномерность и неоднородость эндометрия, кроме того, более высокую эхогенность его структуры в целом или выявленного очагового образования по сравнению с неизмененным миометрием, наличие неровного, внешнего контура, проникающего в миометрий на различную глубину. В случаях значительного местного распространения опухоли возможны визуализация гипоэхогенного ободка вокруг новообразования или отсутствие границы между опухолевым очагом и миометрием. В нашем исследовании была проведена оценка индекса инвазивного роста (ИИР) - определение отношения объема измененного эндометрия (ОИЭ) к объему тела матки. Полученные данные представлены в табл. 3. Расчет этих показателей был возможен только при раке эндометрия I стадии, когда граница измененного эндометрия определялась достаточно четко (рис. 3).
| Стадия | Объем матки, см3 | Объем эндометрия, см3 | ИИР |
|---|---|---|---|
| Ia | 50±15,1 | 4,2±2,2 | 11,9±4,2 |
| Ib | 62±10,4 | 8,3±4,6 | 7,5±5,4 |
| Ic | 67±4,1 | 15,4±5,3 | 4,3±2,9 |
| II | 76±14,7 | - | - |
| III | 80±10,1 | - | - |
| IV | 88±13,6 | - | - |
При Ia стадии объем эндометрия составил 4,2±2,2 см3, ИИР - 11,9±4,2, при Ib стадии ОИЭ - 8,3±4,6 см3, ИИР - 7,5±5,4 см3, при Ic стадии ОИЭ - 15,4±5,3 см3, ИИР - 4,3±2,9. Как показывают приведенные в табл. 3 данные, отмечаются четкое увеличение объема эндометрия и снижение значений ИИР по мере нарастания степени инвазии опухоли в миометрии. Для большинства больных раком эндометрия характерной была его локализация в области дна матки либо одного из трубных углов. Некроз опухоли с деформацией полости матки и наличие в ней жидкости определялись при III и IV стадиях процесса.
На основании данных литературы, нами выделены три основных типа роста инвазивного рака эндометрия.
- Развитие множественных высокодифференцированных опухолевых очагов на фоне гиперпластических процессов всего эндометрия.
- Развитие одного высокодифференцированного опухолевого очага, окруженного гиперплазированной слизистой оболочкой на небольшом протяжении.
- Развитие одного умеренно- или низкодифференцированного опухолевого очага на фоне атрофичной слизистой оболочки.
Экзофитная форма роста опухоли выявлена в 15% случаев. Для экзофитного роста опухоли характерны отсутствие деформации полости матки, четкие границы эндо- и миометрия или выявление образования в просвете полости матки. В 85% наблюдений отмечалась эндофитная форма роста с инвазией в миометрий. Нарушение целости гипоэхогенного ободка при раке эндометрия является специфичным признаком инвазии в миометрий. Эндофитный рост опухоли приводит к асимметрии и деформации полости матки. При глубоком инфильтративном процессе 2-й вариант отмечен в 30%, 3-й вариант - в 70% наблюдений. При УЗИ возможность четкого определения формы роста опухоли имелась только на начальных стадиях заболевания. При Iа стадии рака эндометрия в случае проведения УЗИ в В-режиме определялась однородная гиперэхогенная структура срединного М-эхо, а в 69,5% выявлялась неоднородность структуры эндометрия за счет включений округлой формы, с ровными, в ряде случаев нечеткими контурами, повышенной эхогенности, средний размер которых составлял 6,3±3,8 мм. Границы эндометрия во всех наблюдениях при I стадии заболевания определялись как четкие и ровные.
| Показатель | Гиперплазия эндометрия | Рак эндометрия |
|---|---|---|
| Маточные артерии | ||
| МСС, см/с | 50±14,2 | 65,4±16,3 |
| ИР | 0,82±0,07 | 0,79±0,07 |
| Внутриопухолевые сосуды | ||
| Показатели гемодинамики | Кровоток отсутствует или периферический | Кровоток интенсивный - центральный и периферический |
| МСС, см/с | 9,3±1,3 | 10,2±4,1 |
| ИР | 0,56±0,05 | 0,36±0,05* |
В наших наблюдениях дифференцировать в обычном В-режиме 1-й и 2-й типы развития опухолевого процесса было возможно только у 10 пациенток. В других случаях в связи со значительным местным распространением опухоли указанные различия не определялись. При глубоком инфильтративном процессе на III и IV стадиях заболевания толщина М-эхо превышала 27,0 мм. Границы между опухолью и миометрием во всех случаях были нечеткими, контуры неровными, а у 61 (58,0%) пациентки границы опухоли не определялись вплоть до наружного контура матки. Структура М-эхо в 30,3% случаев была однородной гиперэхогенной, в 20,1% - однородной гипоэхогенной, а в 50% - неоднородной, преимущественно гиперэхогенной. Эхоструктура опухоли могла иметь также разную эхогенность: в 44,6% наблюдений была однородной гиперэхогенной, в 10,4% - однородной гипоэхогенной, в 45,0% - смешанной.
Нами проведена оценка количественных показателей гемодинамики, выполненная с помощью импульсной допплерографии в маточных артериях и сосудах опухоли [14]. В табл. 4 приведена равнительная характеристика гемодинамических показателей при доброкачественной и злокачественной патологии эндометрия.
Как видно из приведенных данных, гемодинамика регионарного кровотока при раке эндометрия сопровождается тенденцией к повышению скоростных показателей кровотока в сосудах матки и статистически достоверным снижением индекса периферического сопротивления в опухолевых сосудах, что может характеризовать активность внутриопухолевого кровотока. МСС в маточных артериях зависела от объема тела матки, который мог быть связан с наличием фибромиомы, и характера васкуляризации опухоли. Показатели внутриопухолевого кровотока и ИР статистически не зависели от гистотипа рака эндометрия.
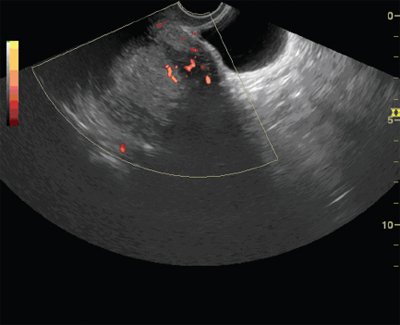
Рис. 4. ТВУЗИ, режим энергетического картирования. Рак эндометрия Ia стадии. Определяется очаг гиперваскуляризации по передней стенке матки.
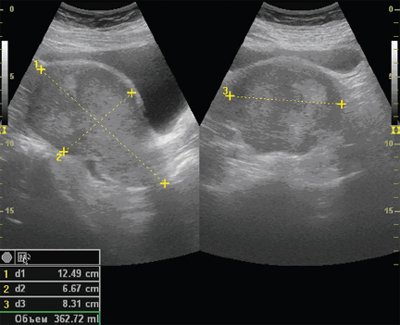
Рис. 5. УЗИ, В-режим, трансабдоминальное сканирование, рак эндометрия IV стадии.
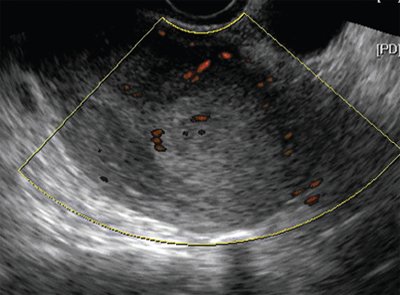
Рис. 6. ТВУЗИ, ЦДК, продольное сканирование. Рак эндометрия Iа стадии. Инфильтративное образование гиперэхогенной структуры в области дна тела матки с пониженной васкуляризацией.
При анализе характера и степени васкуляризации рака эндометрия, оцененной с помощью режимов ЦДК и ЭК, определялись разные варианты интраэндометриального кровотока. Патологическая васкуляризация эндометрия имела место у 92 (87,6%) больных раком эндометрия. В других случаях, даже при наличии характерных ультразвуковых признаков злокачественного поражения, внутриопухолевый кровоток используемыми методиками не визуализировался. При опухоли тела матки выделены три основных варианта кровоснабжения (А, В, С), при этом наблюдалась определенная зависимость картины ЦДК и ЭК со стадиями и выделенными формами опухолевого роста. Интенсивность кровотока в эндометрии и опухолевом узле, определенная в режимах ЦДК и ЭК, зависела от типа роста опухоли и наиболее наглядно могла быть представлена в режиме кино-петли. Зоны опухолевого кровотока выявляются при раке эндометрия более чем в 90% случаев (рис. 4-8).
Установлено, что вариант А был характерен для Iа стадии: при инфильтрации миометрия на глубину до 5 мм, который определялся в 33,8% наблюдений и характеризовался неравномерным усилением интраэндометриального кровотока за счет локального увеличения числа цветовых пятен с различной интенсивностью окраски, при отсутствии цветовых локусов в субэндометриальной зоне. Этот же вариант был характерен для экзофитной формы роста с интраопухолевым типом неоваскуляризации.
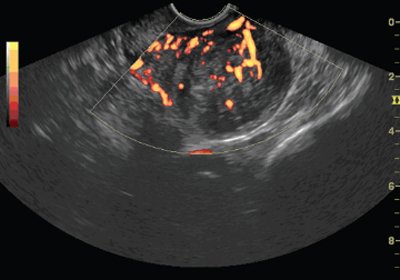
Рис. 7. ТВУЗИ, ЦДК. Рак эндометрия IV стадии. Гиперваскуляризация образования гетерогенной структуры в области левого маточного угла. Определяется эндометриальный и внутриопухолевый кровоток.
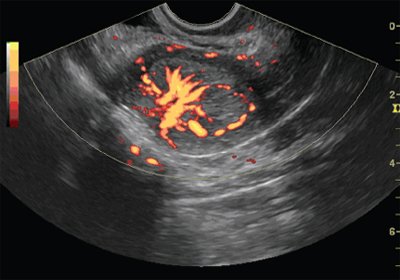
Рис. 8. ТВУЗИ, совмещение В-режима и режима энергетического картирования. Рак эндометрия IV стадии. Очаг гиперваскуляризации по задней стенке матки с гиперваскулярным эндометриальным кровотоком.
Вариант В (47,6%) характеризовался тотальным усилением интраэндометриального кровотока за счет большого количества хаотично расположенных цветовых локусов, с одновременным локальным увеличением количества цветовых сигналов в субэндометриальной зоне. В 27,5% случаев определялась умеренная васкуляризация опухоли, сочетавшаяся с богатой васкуляризацией миометрия. Этот вариант был выявлен у 78,3% больных при смешанной форме рака эндометрия.
Вариант С (19,6%) характеризовался незначительным усилением интраэндометриального кровотока при значительном тотальном увеличении количества цветовых сигналов в субэндометриальной зоне. Этот вариант был характерен для эндофитной формы роста (92,5%) и сопровождался интенсивным интра- и периопухолевым кровотоком.
Хотя между выраженностью опухолевого кровотока и стадией заболевания, а также степенью дифференцировки прямой корреляции не было установлено, наличие определяемой зоны неоваскуляризации соответствовало более высокой стадии процесса. Гиповаскулярный и умеренно выраженный кровоток в эндометрии наблюдался у больных с высокодифференцированной аденокарциномой.
Цветовая допплерография не зарегистрировала неоваскуляризацию патологического процесса в 12,4% наблюдений. Причиной этого могло быть удаление опухоли малых размеров в результате предварительного диагностического выскабливания полости матки и при высокодифференцированной аденокарциноме, возникшей на фоне атрофии эндометрия.
Трехмерная эхография за счет построения фронтальных плоскостей позволяла точнее определить состояние эндометрия, установить его асимметрию. Дезорганизованный сосудистый рисунок, выявляемый при трехмерной ангиографии в объемном блоке, при совмещении режимов сканирования, был важным дополнительным признаком злокачественного поражения эндометрия. Наиболее точные результаты в оценке степени инвазии карциномы эндометрия достигаются при использовании трехмерной реконструкции в режиме ультразвуковой ангиографии (рис. 9-11).Важным признаком распространенных инвазивных процессов является наличие зон локального усиления васкуляризации в миометрий, примыкающих к зонам опухоли.
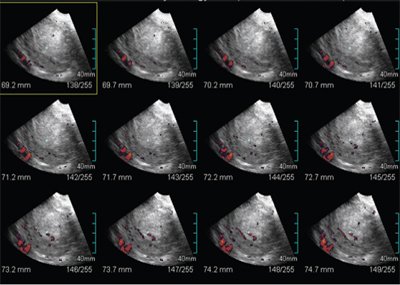
Рис. 9. УЗИ, выполненное с применением технологии Multi-slice view. На послойных срезах появляется возможность точно определить структуру эндометрия и его васкуляризацию.
Возможности ультразвукового метода в диагностике рака эндометрия имеют свои ограничения в связи с тем, что гиперпластические процессы и начальные стадии заболевания не имеют специфических дифференциально-диагностических признаков. Сопутствующие маточные кровотечения с образованием фибрина осложняют выявление зон утолщения эндометрия. Определенные трудности возникают в определении глубины миометриальной инвазии при начальных стадиях рака эндометрия в границах до 5 мм, а также в случаях сопутствующего аденомиоза. УЗИ не позволяет точно определить объем ракового поражения у женщин с большими и множественными субмукозными миоматозными узлами, деформирующими полость матки.
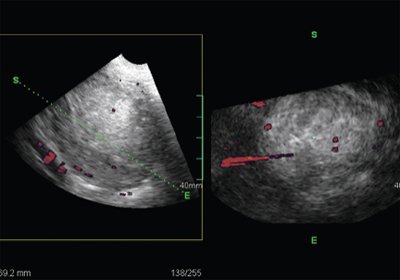
Рис. 10. ТВУЗИ, режим энергетического картирования. УЗИ, выполненное с применением технологии Oblique view. 3D объемные данные позволяют уточнить состояние эндометрия и характер эндометриальной и субэндометриальной васкуляризации.
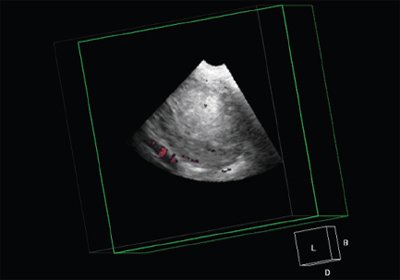
Рис. 11. Режим многоплановой реконструкции. Volume CT view. 3D данные позволяют максимально точно определять объемы.
Выводы
Ультразвуковое исследование с использованием импульсной допплерометрии, цветовой допплерографии, энергетического картирования и трехмерной реконструкции изображений является высокоинформативным методом неинвазивной уточняющей диагностики патологии эндометрия. Полученные результаты свидетельствуют о высокой эффективности использованных методик в дифференциальной диагностике доброкачественных и злокачественных процессов. Ультразвуковая ангиография и трехмерная реконструкция изображения при раке эндометрия способствуют получению дополнительной и весьма важной информации об особенностях опухолевого процесса, глубине инвазии опухоли в миометрий, а характер выявляемой неоваскуляризации позволяет прогнозировать быстроту роста новообразования.
Использование современных ультразвуковых технологий позволяет совершенно на новом качественном и количественном уровне решать задачи внутринозологической диагностики рака эндометрия, а также осуществлять мониторинг больных в процессе специфического лечения.
Литература
- Давыдов М.И., Аксель Е.М. Статистика злокачественных новообразований в России и странах СНГ в 2005 г. // Вестник Российского онкологического научного центра им. Н.Н. Блохина РАМН. 2007. Т. 18.
- Урманчеева А.С., Тюляндин С.А., Моисеенко В.М. Практическая онкогинекология (Избранные лекции) // М.: Изд. "Центр Томм". 2008. 400 с.
- Ашрафян Л.А., Харченко Н.В.,Огрызкова В.Л. и др. Современные принципы первичной и уточняющей диагностики рака эндометрия // Практическая онкология. 2004. Т. 5. Nо 1.
- Демидов В.Н., Туе А.И. Ультразвуковая диагностика гиперпластических и опухолевых процессов эндометрия // Под ред. Митькова В.В., Медведева М.В. Клиническое руководство по ультразвуковой диагностике, 3 т. М.: Видар. 1997. С. 120-131.
- Капустина И.Н., Сидорова А.Н., Саранцев А.Н. Цветовое допплеровское картирование в диагностике рака эндометрия // Sonoace international. Русская версия. Вып. 9, 2001. С. 34-39.
- Максимова Н.А. Некоторые аспекты ультразвуковой диагностики рака эндометрия // Ультразвуковая диагностика в акушерстве, гинекологии и педиатрии. 1999. No 3. С. 196-201.
- Stolyarova I.V., Minko B.A., Sirazitdinov B.R. Capabilities of three-dimensional ultrasonic angiography in specify diagnostics of endometrial carcinoma // 19 International Congress on Anti Cancer Treatment Paris, February 5-8; 2008. P. 255-256.
- Гаженова В.Е. Ультразвуковая диагностика в гинекологии // М.: "МЕДпресс-информ". 2005. 264 с.
- Титова В.А., Харченко Н.В., Столярова И.В. Автоматизированная лучевая терапия органов женской половой системы // М.: Медицина. 2006. 160 с.
- Gruboeck K., Jurkovic D., Lawton F. et al. The diagnostic value of endometrial thickness and volume measurements by three-dimensional ultrasoundi in patients with postmenopausal bleeding // Ultrasound Obstet. Gynecol. 1996. No 8. P. 272-276.
- Столярова И.В., Минько Б.А., Лисянская А.С. и др. Возможности современных ультразвуковых методик в уточняющей диагностике рака эндометрия // Международный конгресс Невский радиологический форум "Новые горизонты" 7-10 апреля 2007 г. СПб., C. 364-365.
- Чекалова М.А., Зуев В.М. Ультразвуковая диагностика в онкогинекологии // М.: Изд. дом "Русский врач". 2004. 92 с.
- Терегулова А.Е. Трансвагинальная эхография с использованием цветового допплеровского картирования у больных раком эндометрия // Ультразвуковая диагностика. 1996. No 4. С. 21-23.
- Kurjak A., Shalan H., Sosic A. et al. Endometrial carcinoma in postmenopausal women: evaluation by transvaginal color Doppler ultrasonography // Am. J. Obstet. Gynecol. 1993. V. 169. P. 1597-1603.

УЗ сканер Samsung HM70A
Портативный аппарат экспертного класса, монокристальные датчики, полноэкранный режим отображения, эластография, 3D/4D в корпусе ноутбука. Гибкая трансформация в стационарный сканер при наличии тележки.
Публикации по теме
- Некоторые аспекты диагностики почечно-клеточного и переходно-клеточного рака почки - Курзанцева О.М.
- Значение тонкоигольной чрескожной пункционной биопсии под ультразвуковым контролем в диагностике рака молочной железы в юго-западных районах Брянской области - Зубарева И.А.
- Возможности современных ультразвуковых методик в диагностике рака эндометрия - Минько Б.А.
- Случайные находки поражения костных структур при эхографии опухолей различного генеза (три клинических примера: опухоль мозга, опухоль плевры, опухоль оболочек спинного мозга) - Заболотская Н.В.
- Комплексное ультразвуковое исследование больных раком почки при малоинвазивных хирургических вмешательствах - Минько Б.А.